В лечении псориаза известны, как методы наружного (местного) применения медицинских препаратов, так и системная терапия. В данной статье мы коснемся вопросов системной терапии, а именно темы ароматических ретиноидов в лечении псориаза, а также расскажем о том, какие имеются методы безопасной терапии псориаза, актуальные на сегодняшний день среди многочисленных пациентов.
Итак, ароматические ретиноиды известны в своем применении уже более 20-ти лет. Такое время многие дерматологи использовали данные средства в терапии псориаза и иных кожных заболеваний.
Как же работают ароматические ретиноиды? Механизм их действия при псориазе в основном заключается в том, что ароматические ретиноиды тормозят пролиферацию клеток эпителия, нормализуют процессы ороговения и стабилизируют мембранные структуры клеток, включая липосомы.
Разработки последних лет привели к внедрению нового ароматического синтетического аналога ретиноевой кислоты — ацитретина.
В отличие от своего предшественника — этретината, данные препарат имеет свои преимущества в том, что он не кумулируется в организме, а время его полувыведения равен 50 часов (против 100 дней). Данный факт позволяет избегать и мгновенно ликвидировать линейку побочных эффектов, которые возникают при терапии ароматическими ретиноидами.
Ацитретин — это основное действующее вещество медицинского препарата под наименованием Неотигазон.
Неотигазон применяется в стандартной своей дозировке — 20-25 мг в сутки. Если имеется необходимость, то дозировка препарата может быть увеличена до 50-75 мг в день. Курс терапии обычно составляет от 6 до 8 недель.
Терапия неотигазоном оказывает видимый терапевтический эффект в лечении таких форм псориаза, как:
- поражение волосистой части головы,
- псориатический артрит,
- псориатическое поражение ногтевых пластин.
Ароматические ретиноиды используют в терапии псориаза уже достаточно продолжительное время и за весь период использования данных средств у более, чем 3000 пациентов, статистические данные показали, что более всего эффект был достигнут при комплексном использовании ретиноидов совместно с:
- ультрафиолетовым облучением (ПУВА или СФТ),
- местными противопсориатическими препаратами, воздействующими на пролиферативные процессы в кожном покрове.
Для сравнения можем привести следующие наглядные примеры в цифровом обозначении.
Итак, монотерапия ароматическими ретиноидами привела к:
- клиническому излечению у 12% страдающих псориазом пациентов,
- значительному улучшению — у 41% больных,
- улучшению — у 47% пациентов.
Комбинированная терапия:
- в 84% случаев показала клиническое излечение,
- в 12% — значительное улучшение,
- в 4% — улучшение.
Известны случаи, когда имелись противопоказания для применения ультрафиолетового облучения, выраженный клинический эффект — это 67% дает сочетание ретиноидов с псоркутаном.
Однако фармакологи, несмотря на все имеющиеся методики и медицинские препараты для лечения псориаза, продолжали поиски более щадящих средств в лечении болезни. Разработке медицинских препаратов, которые были бы гиппоаллергенные, не вызывали побочных явлений, препаратов, которые свободно могли бы использоваться даже в совсем маленьком возрасте. И на сегодняшний день, наконец, такое медицинское средство уже создано.

«Цинокап» — пример современного комбинированного препарата, способного облегчить симптомы на всех стадиях псориаза у детей и взрослых.
Подробнее. 
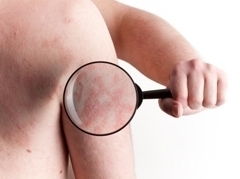
Псориаз невозможно вылечить раз и навсегда, поэтому главная цель терапии — добиться стойкой и максимально продолжительной ремиссии.
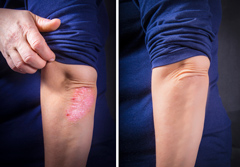
Для лечения псориаза зачастую назначаются гормональные препараты, однако при длительном применении они могут вызывать нежелательные побочные эффекты.

Точное выполнение всех рекомендаций врача, проявление терпения и настойчивости помогут победить псориаз.

Лечение псориаза наиболее действенно на самой ранней стадии. При первых признаках заболевания рекомендуется начать терапию безопасными негормональными средствами и обязательно обратиться к врачу.
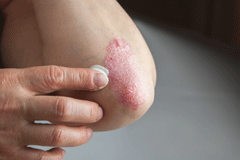
При отсутствии лечения хронический псориаз может привести к утяжелению симптомов и учащению случаев обострений.

Детский псориаз относится к группе хронических дерматозов, в большинстве случаев он возникает и обостряется в холодное время года.
«Псориаз не болезнь, а образ жизни» — такие слова можно услышать от пациентов, которые не первый год страдают этим кожным недугом. С учетом сложной природы заболевания дерматологи пока не в силах предложить лечение, которое позволило бы избавиться от симптомов псориаза раз и навсегда. Поэтому нередко больным приходится менять терапевтическую стратегию, пробуя новые и новые средства, а также комбинировать различные методы, чтобы сократить и облегчить периоды обострений.
Еще один немаловажный фактор: многие лекарства, назначаемые при псориазе, имеют побочные действия, которые неизбежно дают о себе знать при длительном применении. Пациенты, которые не хотят столкнуться с подобной ситуацией, вынуждены оперативно реагировать на малейшие изменения в своем самочувствии. Надеемся, эта статья поможет вам сориентироваться в современных методах лечения псориаза.
Средства против псориаза в рамках наружной терапии
Основным симптомом заболевания являются бляшки на теле, они доставляют больным неприятные ощущения и представляют собой эстетический дефект, который при некоторых формах недуга (например, псориазе волосистой части головы, лица, рук) сложно спрятать от окружающих. По этой причине неотъемлемый компонент терапии псориаза — лекарства, применяемые наружно. Речь идет о мазях, кремах, аэрозолях, а также болтушках, гелях, пастах и так далее. Все они широко представлены на прилавках отечественных аптек.
К преимуществам мазей можно отнести их меньший расход и более длительное действие, но они не рекомендуются при наличии отделяемого из бляшек на коже, когда бляшки мокнут и медленно заживают. Мазь желательно наносить под повязку, что неудобно при псориазе волосистой части головы или лица. Кроме того, мазь может пачкать одежду.
Кремы при псориазе можно использовать как при сухих, так и при мокнущих бляшках, они просты в нанесении, хотя и расходуются немного быстрее. При некоторых формах болезни — например при псориазе волосистой части головы — удобнее использовать аэрозоли со специальным аппликатором: они не оставляют жирных следов и не имеют эффекта слипания волос на коже головы. Также аэрозоли идеально подходят для нанесения на труднодоступные участки.
Средства, используемые для наружной терапии при псориазе, принято разделять на гормональные и негормональные.
Гормональные средства от псориаза
Лекарства из этой группы также принято называть топическими глюкокортикостероидами. Их действие основано на свойстве синтетических аналогов гормонов, вырабатываемых в нашем организме надпочечниками, подавлять работу иммунной системы и тормозить воспалительный процесс. Нанесение гормональной мази или крема на псориатические бляшки устраняет зуд и другие симптомы заболевания, поэтому в случае тяжелого обострения топические глюкокортикостероиды бывают эффективны.
Между тем, обращаться к средствам из этой группы без крайней необходимости опасно. Дело в том, что лекарства на основе гормонов обладают серьезными побочными эффектами: из-за подавления иммунных реакций высока вероятность того, что в области поражения разовьется инфекционное заболевание кожи. Кроме того, при длительном использовании эпидермис в зоне нанесения гормональной мази становится тонким, а из-за эффекта привыкания дозу лекарства приходится все время повышать. Резкая отмена глюкокортикостероидов может спровоцировать обострение псориаза, поэтому применять препараты на основе мометазона («Элоком», «Унидерм»), гидрокортизона («Гиоксизон», «Сополькорт»), бетаметазона («Акридерм», «Бетакортал») и других действующих веществ стероидного ряда следует только под контролем врача.
Негормональные препараты
Безопасная альтернатива топических глюкокортикостероидов — негормональные препараты. В эту группу входят лекарственные средства с разным механизмом действия, которые не содержат в своем составе гормонов, а значит, лишены их побочных эффектов.
- Препараты на основе пиритиона цинка. Средства, содержащие активный цинк, являются основным лекарством для наружной терапии у многих пациентов с псориазом. Кожа человека является своеобразным депо цинка, и дефицит этого металла приводит к значительному ухудшению состояния эпидермиса. Такая ситуация наблюдается при псориазе, когда процесс обновления клеток идет патологически быстро. Поэтому лекарства, содержащие цинк, эффективны в заживлении бляшек и помогают восстанавливать барьерные функции кожи. Кроме того, отмечено, что препараты пиритиона цинка уменьшают выделение гистамина (что снижает зуд) и обладают антибактериальным и противовоспалительным действием. Наиболее известными и эффективными средствами из этой группы являются кремы и аэрозоли «Цинокап» и «Скин-Кап».
- Нафталановая, ихтиоловая, дерматоловая мази традиционно применяются при лечении различных поражений кожи. Им свойственно рассасывающее и смягчающее действие, что способствует заживлению псориатических бляшек и уменьшает воспалительные явления. Но важно помнить, что данные традиционные средства могут вызвать сопутствующую аллергическую реакцию, а лекарства на основе нефти противопоказаны при прогрессирующей стадии псориаза, с осторожностью их назначают также при больших площадях поражения. Традиционные мази, как правило, имеют довольно резкий, неприятный запах и могут оставлять следы на одежде.
- Разрешающие средства (на основе дегтя) широко распространены на российском рынке — это такие известные препараты, как «Мазь Конькова», «Мазь Вилькинсона», «Пикладол» и т.д. Отмечается, что деготь замедляет деление клеток эпидермиса, помогает отшелушивать корки, обладает антисептическими и противовоспалительными свойствами. Из недостатков лекарств данной группы — резкий запах, который особенно осложняет использование мазей при псориазе кожи головы, а также фотосенсибилизирующий эффект — длительное применение препаратов может привести к ожогам кожи. Кроме того, традиционные средства не защищают кожу от присоединения инфекции, которая может быть вызвана бактериями или грибком.
- Увлажняющие (гидратирующие) средства. Лекарства из этой группы («Унна», ланолиновая мазь, «Липикар», «Эуцерин», «Мирра») являются вспомогательными в терапии псориаза и помогают при сухости кожи, которая может быть как следствием заболевания, так и результатом применения других фармацевтических средств и медицинских процедур. Вместо специальных увлажняющих препаратов пациенты нередко используют обычные детские кремы и натуральные растительные масла.
- Гидроксиантроны («Цигнолин», «Антралин», «Дитрастик») имеют свойство замедлять деление клеток эпидермиса, благодаря чему можно предотвратить рост псориатических бляшек и уменьшить активность патологического процесса. Чаще всего лекарства этого ряда выпускают в виде карандашей, поскольку важно не допускать попадания активного вещества на здоровую кожу — это может привести к ее повреждению.
- Фитопрепараты при псориазе — это настои компонентов лекарственных растений (аира болотного, ежевики сизой, чистотела большого, девясила высокого и т.д.), которые используют в качестве примочек или применяют для смазывания бляшек. Биологически активные вещества, содержащиеся в растительном сырье, обладают противовоспалительным и заживляющим действиями. Как правило, они хорошо переносятся больными, но их эффективность в каждом случае непредсказуема, поэтому врачи рекомендуют рассматривать фитотерапию как вспомогательный метод лечения псориаза.
- Витаминсодержащие мази и кремы на основе производных витамина D3, ретиноиды. При псориазе больным часто прописывают отдых на курортах с высокой солнечной активностью (например, в Израиле), однако не все пациенты могут позволить себе регулярные поездки к морю. Чтобы добиться сходного эффекта (повысить содержание витамина D в коже), назначаются препараты, содержащие кальципотриол («Дайвонекс» и др.) и ретиноиды («Тазорак» и др.). Однако с ними также нужно быть осторожными. Например, кальципотриол не применяется при поражении более 30% поверхности кожи из-за риска гиперкальциемии. Последняя может вызвать нарушение сердечного ритма и мышечные судороги. Не рекомендуется также наносить кальципотриол на чувствительные участки кожи (лицо, шея, складки, кожа головы). Также кальципотриол не подходит для комбинации с методом фототерапии, поскольку под действием УФ-лучей вызывает фотосенсибилизацию. Лекарства из группы ретиноидов («Тазорак» и др.), в отличие от кальципотриола, хорошо сочетаются с фототерапией, однако иногда могут вызывать чувство жжения кожи.
- Кератолитики («Бенсантин», «Кератолан», салициловая мазь) могут использоваться как основное наружное средство лечения псориаза только при легких формах заболевания. Препараты из этой группы размягчают верхние слои бляшек, ускоряя их заживление. Важно помнить, что салициловая кислота способна всасываться сквозь кожу и накапливаться в организме, поэтому препараты на ее основе не стоит применять длительно.
Эффективные средства в рамках патогенетической системной терапии псориаза
Помимо наружных средств, пациентам с псориазом обычно назначают препараты в форме таблеток или растворов для инъекций.
Антигистаминная терапия
Антигистаминные препараты («Лоратадин», «Супрастин» и др.), а также препараты кальция (кальция лактат, кальция глюконат), натрия, калия и магния («Панангин», «Аспаркам» и др.) подавляют аллергическую реакцию. Особую роль их назначение играет при тяжелых обострениях болезни, сопровождающихся выраженным зудом и отслойкой эпителия на больших участках тела.
Средства супрессивной терапии
Лекарства из этой группы призваны подавлять активность иммунной системы на уровне всего организма
- Цитостатики — мощные ингибиторы (подавители) процесса деления клеток, которые также назначаются при онкологических заболеваниях. Принимать их следует в соответствии со строгой схемой, которую определит врач. Примеры торговых наименований — «Плаквенил», «Имуран», «Циклофосфан» и другие.
- Иммунодепрессанты используются для подавления патологической реакции иммунной системы на клетки эпидермиса. К препаратам из этой группы можно отнести «Метотрексат», «Сандиммун», «Арава» и т.д.
- Ароматические ретиноиды («Неотигазон») представляют собой синтетические аналоги ретиноевой кислоты, которые обладают свойством замедлять деление клеток кожи, что приводит к значительному уменьшению основных симптомов псориаза. К средствам из этой группы прибегают при тяжелых формах заболевания.
- Глюкокортикостероиды для системного применения («Мазипредон», «Целестон») по эффективности во много раз превосходят топические гормональные мази, поэтому их используют при крайне тяжелых формах псориаза в условиях стационара, чтобы быстро облегчить состояние больного. Однако в соответствии с современными подходами к лечению дерматологи стремятся максимально ограничить применение гормонов из-за возможных побочных эффектов.
- Биологические препараты («Энбрел», «Ремикейд») по химической структуре похожи на биологически активные вещества — цитокины, отвечающие в организме человека за развитие воспалительных процессов. Лекарства из этой группы встраиваются в патологические механизмы и блокируют их, что улучшает состояние больного.
Сопутствующие препараты против псориаза
Дополнительно в лечении псориаза используются препараты из других групп, позволяющие бороться с сопутствующими симптомами заболевания, а также косвенно влиять на причины, его вызвавшие.
- Анальгетики («Анальгин», «Кетопрофен») используются для кратковременного снятия боли и зуда.
- Седативные препараты («Афобазол», «Персен») показаны пациентам с повышенной тревожностью и хроническим стрессом, который мог как предшествовать псориазу, так и стать его следствием.
- Витамины (группы А и Е) полезны для улучшения состояния кожных покровов. Но стоит с осторожностью принимать витамин А, если назначена наружная или системная терапия ретиноидными препаратами (из-за риска гипервитаминоза).
- Ферменты («Мезим») и энтеросорбенты («Полифепан») назначаются для ускоренного продвижения пищи по желудочно-кишечному тракту — это важно для профилактики обострений.
- Гепатопротекторы («Карсил», «Фосфоглив) нейтрализуют вредное действие других лекарств, назначаемых длительно для лечения псориаза.
- Интерферон, применяемый курсами, по данным некоторых отечественных специалистов, способствует удлинению периодов ремиссии.
- Антибиотики назначаются пациентам с псориазом при присоединении вторичной инфекции, которая часто наблюдается при лечении глюкокортикостероидами и иммунодепрессантами.
Многообразие лекарственных средств, которые используются сегодня для лечения псориаза, позволяет сохранять высокое качество жизни даже больным с тяжелыми формами этого заболевания. Рациональность в выборе препаратов и тесное сотрудничество с лечащим врачом позволят избежать побочных эффектов и вернуть коже здоровый внешний вид.
Негормональная терапия псориаза: лечим, но не калечим
Среди наружных средств для лечения псориаза хорошо зарекомендовал себя препарат на основе пиритиона цинка — «Цинокап» — компании «Отисифарм». Он обладает всеми свойствами, важными в борьбе с этим кожным недугом, и в то же время не содержит гормонов и антибиотиков, подходит для продолжительного применения, может наноситься на любые участки тела (включая чувствительные зоны на лице и шее) и удобен в нанесении на волосистую часть головы благодаря форме аэрозоля. «Цинокап» защищает поврежденный эпидермис от присоединения бактериальной и грибковой инфекции, снижает зуд и способствует быстрому восстановлению целостности кожных покровов. По данным клинических исследований, большинство больных отмечают выраженное улучшение в самочувствии уже в первые две недели применения «Цинокапа», и этот эффект сохраняется после отмены препарата.
В системной терапии псориаза используют производные витамина А – ароматические ретиноиды. Наиболее востребованными из них являются этретинат и его модификация — ацитретин. Они обладают широким спектром действия: оказывают иммуномодуляторный и противовоспалительный эффект, регулируют рост и дифференциацию клеток эпидермиса, за счет активизации деятельности ферментов угнетают процессы клеточного деления. Показаниями к их назначению являются тяжелые формы болезни — эритродермии, пустулезный псориаз, а также генерализованные формы обычного псориаза. Монотерапия данными препаратами приводит к улучшению почти у 50% пациентов.
Дозировка составляет от 10 до 75 мг/сутки, но не более 1 мг на 1 кг массы тела в день. После наступления улучшения дозу снижают в два раза, что оказывает поддерживающий эффект. Продолжительность лечения не должна превышать 8 — 10 недель. Противопоказаниями к приему ретиноидов являются беременность и период грудного вскармливания, заболевания печени и почек, повышенное количество в плазме крови витамина А и липидов. Препараты обладают некоторой токсичностью, поэтому побочными эффектами приема могут стать: сухость губ, слизистых оболочек и кожи, зуд и шелушение поверхности ладоней и подошв, различные виды алопеции (облысения).
Терапия ретиноидами нередко вызывает носовые кровотечения, воспаление и нагноение конъюнктивы глаз — блефароконъюнктивит, нарушения зрения в условиях отсутствия освещения (куриная слепота). Она способствует ломкости ногтей, образованию околоногтевых наростов, возникновению болей в мышцах и суставах, повышению мышечного тонуса и появлению судорог. Этретинат и ацитретин токсичны для печени, вызывают повышение уровня холестерина в крови, увеличивают внутричерепное давление, что выражается в головной боли и тошноте. Они провоцируют кальцинирование сухожилий и связок, развитие остеопороза и гиперостоза позвоночника.
Особую осторожность следует соблюдать при лечении детей, так как окостенение межкостных связок и нарушения в морфологии эпифиза могут вызвать замедление роста. Кроме того, специального внимания требуют пациенты, перенесшие гепатит, сахарный диабет, атеросклероз, панкреатит. Дозы препаратов, способные вызвать перечисленные осложнения, очень близки к среднесуточным. Они составляют 1 мг/сутки на 1 кг массы тела или немного выше. Употребление алкоголя во время лечения противопоказано, так как сильно увеличивает нагрузку на печень.
В связи с тем, что ретиноиды оказывают выраженный тератогенный эффект, их не рекомендуется принимать в детородном возрасте, так как после окончания лечения женщина не должна беременеть в течение как минимум двух лет, иначе велика вероятность врожденных патологий у ребенка. Терапевтический эффект этретината и ацитретина сохраняется на протяжении всего периода лечения, но после отмены препаратов быстро возникает рецидив болезни. Для его предупреждения необходимо сочетать прием ретиноидов с другими методами лечения — физиотерапией, препаратами витамина D для местного нанесения.
Записаться на прием врача Вы можете по телефону в Москве: +7 (495) 601–15–15 или здесь. Задать вопрос врачу вы можете здесь.