Заболевания лица соответственно локализации патологического процесса относятся к ряду специализированных медицинских дисциплин, в том числе хирургии, стоматологии, офтальмологии, оториноларингологии, дерматовенерологии и др.
Аномалии развития. На ранних стадиях внутриутробного развития могут возникать нарушения, приводящие к несращению отдельных участков эмбриональных образований, из которых формируется лицо.
В результате возникают уродства, среди которых относительно более часто встречаются врожденные незаращения (расщелины) верхней губы (см.) и неба (см.) в различных вариантах и сочетаниях (частичные, полные, одно- и двусторонние, сквозные, комбинированные). По статистике разных стран частота рождения детей с такими дефектами составляет примерно 1 на 800—1000 новорожденных. Значительно реже возникают другие виды врожденных аномалий — косые и поперечные расщелины лица, срединная расщелина нижней челюсти, а также нетипичные нарушения формирования разных участков лица или даже полное их отсутствие (циклопия — отсутствие среднего отдела лица, верхней челюсти и носа, агнатия — отсутствие нижнего отдела лица и нижней челюсти). Нарушения формы лица, как врожденные, так и развившиеся в процессе его дальнейшего формирования и роста, связаны обычно с неправильным (недостаточным или избыточным) или неравномерным развитием лицевых костей, в первую очередь челюстей. Лечение аномалий развития и деформаций лица и челюстей в основном хирургическое (см. Пластические операции) в сочетании с исправлением формы челюстей и зубных рядов (см. Ортодонтические методы лечения).
Воспалительные процессы на поверхности кожи лица (гнойничковые поражения, фурункулы) по характеру клинического течения в общем те же, что и при любой другой локализации. Очень тяжелое течение может иметь карбункул лица, особенно верхней губы и носа (см. Карбункул). Абсцессы и флегмоны клетчатки, расположенной между мышцами, фасциями и костями в области лица, чаще всего обусловлены проникновением инфекции из зубов и околозубных очагов (одонтогенные воспалительные процессы).
Лечение воспалительных процессов производится по общим правилам, принятым в хирургии. При абсцессах и флегмонах вскрывают очаг воспаления и создают свободный отток его содержимого. При процессах, связанных с зубами, необходимо лечение зубов, а в острых случаях — раннее удаление зуба, послужившего источником инфекции. Оперативное вмешательство сочетают с общим лечением (антибиотики, общеукрепляющие средства и т. д.). Из специфических поражений лица раньше довольно часто встречались волчанка (туберкулез кожи), проявления сифилиса: первичные (твердый шанкр), вторичные (характерные высыпания на коже) и третичные (гуммы). Однако в связи с резким снижением заболеваемости туберкулезом и сифилисом и успешным их лечением такие поражения лица стали большой редкостью.
Рожа лица когда-то считалась тяжелым и грозным заболеванием, но с внедрением в практику антибиотиков и сульфаниламидных препаратов прогноз при своевременном лечении стал благоприятным (см. Рожа). Актиномикоз лица и шеи отличается длительным и в редких случаях тяжелым течением. В настоящее время для его диагностики и лечения успешно применяют иммунотерапевтический препарат актинолизат, а при необходимости прибегают к хирургическому вмешательству (см. Актиномикоз).
Опухоли лица. Из доброкачественных новообразований на лице наиболее часто встречаются поражения кожи и подкожной клетчатки — атеромы, липомы, дермоидные кисты, папилломы, которые удаляют оперативным путем. Сосудистые опухоли— гемангиомы и лимфангиомы — могут локализоваться в различных отделах лица и достигать разных размеров. Методы их лечения те же, что и при другой локализации,— удаление, обшивание, инъекции склерозирующих средств, реже — лучевая терапия. Поверхностные сосудистые образования и пигментные (родимые) пятна на коже, если они небольших размеров, могут быть устранены прижиганием (точечная диатермокоагуляция), воздействием твердой двуокиси углерода или путем иссечения. Родимые пятна большей протяженности иссекают одномоментно или в несколько этапов. Образующуюся раневую поверхность закрывают кожей, перемещенной с соседних участков (местная пластика), или свободной пересадкой кожных лоскутов. Из злокачественных опухолей лица на первом месте стоит рак нижней губы, значительно реже бывает рак других отделов.
Дефекты и деформации отдельных органов и участков лица устраняют пластическими операциями. Для изменения формы и размеров отдельных частей лица из косметических соображений при отсутствии какой-либо патологии производят косметические операции.
Боли в области лица (прозопальгия) могут быть обусловлены заболеванием зубов, глаз, языка, гортани, органов грудной, брюшной полостей и др. Правильное соотнесение зон прозопальгии (см.) и очагов поражения имеет большое диагностическое значение.
Гемиатрофия лица характеризуется постепенно нарастающей атрофией одной (чаще левой) половины лица. Вначале поражается какой-либо отдельный участок (нижняя челюсть, щека, глазничная область); прогрессируя, процесс захватывает всю половину лица, а в отдельных случаях и всю одноименную или противоположную половину тела. Кожа резко истончается, становится сухой (нарушается функция сальных желез), похожей на пергамент, депигментируется (но нередко становится желто-бурой или коричневой), нарушается нормальная работа потовых желез (гипер- или гипогидроз), прекращается рост волос, ресницы выпадают; атрофируются подкожный жировой слой и кости, отмечается раннее выпадение зубов. С развитием процесса лицо приобретает характерный вид: оно становится асимметричным, глазное яблоко западает, половина носа уменьшается, ушная раковина становится как бы сморщенной. Некоторые больные жалуются на боли в соответствующей половине лица. У ряда больных гемиатрофия сочетается со склеродермией (см.). Этиология и патогенез гемиатрофии лица не выяснены. Подавляющее большинство авторов связывает это заболевание с поражением соответствующих отделов вегетативной нервной системы. Эффективных методов лечения не существует. В далеко зашедших случаях для выпячивания глубоко запавшей щеки применяют специальные пластмассовые протезы.
Гемигипертрофия лица — увеличение одной половины лица, обусловленное чрезмерным развитием подкожного жирового слоя, жевательных мышц и лицевого скелета — наблюдается значительно реже. Этиология и патогенез неизвестны. Многие авторы связывают и это заболевание лица с патологией вегетативного отдела нервной системы.
Для того чтобы отдифференцировать гемигипертрофию лица от тех редких случаев гипертрофии жевательных мышц, когда патологический процесс локализуется только на одной стороне, рекомендуется сделать рентгенографию: отсутствие на рентгенограмме асимметрии со стороны лицевых костей говорит о том, что гипертрофированы лишь жевательные мышцы и гемигипертрофии лица в подлинном смысле этого слова нет. Поводом для диагностической ошибки может также служить и крайне редко наблюдающийся «односторонний» херувизм (см.). В последнем случае речь идет об увеличении только нижней челюсти со своеобразной рентгенологической картиной; кроме того, к пубертатному периоду при херувизме без всякого лечения начинается обратное развитие процесса.
Выражение лица больного отражает его состояние, переживание, страдание. При ряде заболеваний выражение лица является важным диагностическим признаком.

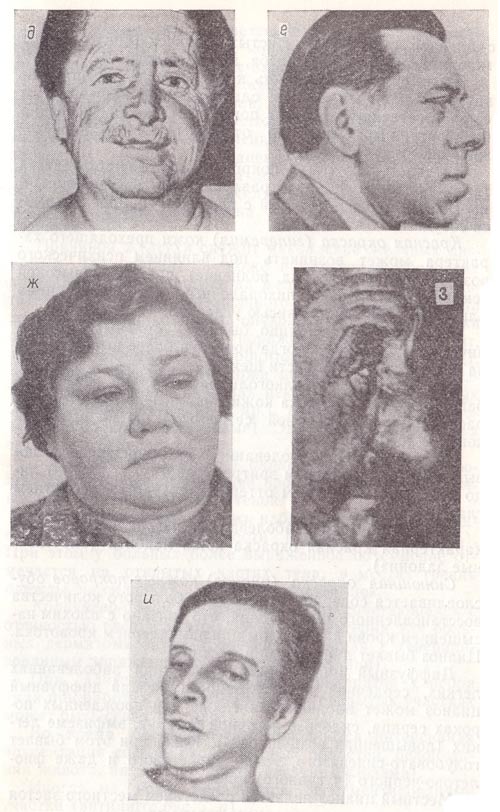
Рис. 6. Выражение лица при:
а — митральном стенозе;
б — сердечной декомпенсации;
в — болезни Иценко — Кушинга; (по Н. А. Шерешевскому, 1957);
г — базедовой болезни;
д — микседеме (по Р. Хегглину, 1965);
е — акромегалии (по Р. Хегглину, 1965),
ж — заболеваниях почек;
з — алкоголизме (по Р. Хегглину, 1965);
и — «лицо Гиппократа».
«Митральное лицо» (рис. 6, а) характерно для больных митральным стенозом (сужение левого предсердно-желудочкового отверстия). При этом наблюдается цианотичный румянец щек, цианоз губ, кончика и спинки носа, ушей. Такое расположение цианоза на спинке носа и щеках напоминает летящую бабочку («митральная бабочка»).
«Лицо Корвизара» (рис. 6, б) отмечается у больных с сердечной декомпенсацией. Оно желтовато-бледное с синеватым оттенком, одутловатое, обрюзглое, с тусклыми глазами, полуоткрытым ртом и цианотичными губами.
Лунообразное, лоснящееся, красное лицо, с развитым волосяным покровом в виде бороды и усов у женщин (рис. 6, в) встречается при синдроме Иценко — Кушинга (базофильная аденома передней доли гипофиза с повышением функции коры надпочечников).
Лицо при базедовой болезни (гиперфункция щитовидной железы) отличается богатой мимикой. Глаза выпячены (пучеглазие), блестят и выражают испуг, «застывший ужас» (рис. 6, г).
Лицо у больных, страдающих микседемой (снижение функции щитовидной железы), тупое, невыразительное, одутловатое, с узкими глазными щелями, с вялой мимикой и безразличным взглядом (рис. 6, д).
У больного акромегалией (усиленная продукция гормонов носа передней доли гипофиза) резко увеличены нос, губы, надбровные дуги, нижняя челюсть, язык (рис. 6, е).
Лицо при заболеваниях почек (рис. 6, ж) бледное, маловыразительное, отечное, особенно в области верхних и нижних век.
При столбняке характерна «сардоническая улыбка» (рот раскрыт, как при смехе, а на лбу складки, как при печали).
Лицо при хроническом алкоголизме (рис. 6, з) покрасневшее с расширенными венами на щеках и носу, взгляд «пустой».
«Лицо Гиппократа» (рис. 6, и) характерно для больных перитонитом (воспаление брюшины) или находящихся в агональном состоянии. Оно бледное, с синюшным оттенком, с заостренными чертами, со страдальческим выражением, с каплями пота на лбу.
При повышенной температуре (лихорадочное лицо) глаза блестящие, выражение возбужденное, окраска кожи красная (румянец).
При крупозном воспалении легких характерен односторонний румянец щеки (на стороне воспалительного процесса в легких), крылья носа участвуют в акте дыхания, на губах нередко отмечаются герпетические высыпания.
Лицо при туберкулезе легких бледное, с пятнами яркого румянца на щеках, глаза блестящие.
Лицо при крупозной пневмонии характеризуется односторонним румянцем на стороне воспаления (за счет рефлекторного расширения сосудов), небольшой одутловатостью лица со старческим выражением, возникающей при кашле (из-за болезненности) гримасой, с “игрой” крыльев носа (в результате одышки), нередко с пузырьками герпеса на губах.
Лицо при туберкулезе легких худое, бледное, с ярким румянцем на щеках, с широко раскрытыми “горящими” блестящими глазами, нередко с синеватым оттенком склеры, с полуоткрытым ртом, сухими губами и возбужденным выражением.
Аденоидное лицо характеризуется открытым или полуоткрытым ртом, немного отвисающей нижней губой, пучеглазием (обусловлено застойными явлениями в носоглотке); чаще наблюдается у детей.
“Аортальное лицо” характеризуется бледностью кожных покровов (в результате относительного малокровия в большом круге кровообращения – “аортальная бледность”); наблюдается при аортальных пороках, чаще при стенозе.
“Митральное лицо”: моложавое, одутловатое, с застойным (цианотичным, вишневым) двусторонним румянцем в виде “митральной бабочки” и выраженным акроцианозом; характерно для декомпенсированных митральных пороков, особенно митрального стеноза.
Сердечное лицо Корвизара: черты обрюзглые, глаза как бы постоянно слезятся, взгляд тупой и сонный, цвет лица – смесь синюшной и желтоватой бледности, рот постоянно полуоткрыт, губы немного выступающие; характерно для тяжелой сердечной недостаточности.
Акромегалическое лицо: характеризуется резким развитием надбровных дуг, непропорционально большими размерами носа, губ, ушей, подбородка, избыточным развитием нижней челюсти; наблюдается при акромегалии.
Базедово лицо: подвижное, богатое мимикой, быстро краснеющее, влажное с широко раскрытыми выпуклыми глазами (экзофтальм), немигающим взглядом, которые придают лицу выражение застывшего испуга, страха, гнева; характерно для тиреотоксикоза, базедовой болезни.
Микседематозное лицо: широкое, круглое, лунообразное, с сухой бледно-желтой кожей, лишенное внешних половин бровей, с расплывшимися чертами, с запавшими застывшими глазами. Иногда на одутловатом и малоподвижном лице появляется румянец на бледном фоне (напоминает лицо куклы); характерно для гипотиреоза и микседемы.
Кушингоидное лицо: круглое, лунообразное, с интенсивно красной блестящей кожей и явлениями гипертрихоза (усы, борода у женщин); характерно для болезни Кушинга или синдрома Иценко-Кушинга, а также при длительном приеме стероидных препаратов.
Волчаночное лицо характеризуется эритемой в виде “волчаночной бабочки”, тело которой расположено на спинке носа, а крыла – на щеках; специфическое для системной красной волчанки.
Лицо Гиппократа(перитонеальное лицо): мертвенно-бледное, с синюшным, землистым оттенком, резко заострившимися чертами, с глубоко запавшими глазами страдальца, большими каплями холодного пота на лице; характерно для состояний, обусловленных коллапсом, гнойным перитонитом, тяжелыми энтероколитами, параличом сосудов в агонизирующих больных. Лицо Гиппократа является прогностически неблагоприятным признаком.
Нефротическое лицо: резко одутловатое, заплывшее, бледно-серого цвета, с отечными веками и узкими глазными щелями, до неузнаваемости обезображенное; характерно для отечных форм острого гломерулонефрита.
Асимметричное лицо характеризуется односторонней сглаженностью носогубной складки, опущением одноименного угла рта; обусловлено поражением ядер V-VII черепно-мозговых нервов; наблюдается у больных, перенесших инсульт, неврит тройничного или лицевого нервов.
Кожа– является внешним покровом тела, которая выполняет функции защиты организма, обмена веществ, терморегуляции и органа чувств. Исследование кожи больного проводится путем осмотра при дневном освещении. При исследовании кожи стоит обратить внимание на следующие особенности: цвет; наличие кожных элементов (кровоизлияние, рубцы, пролежни, язвы); изменение подкожных вен.
Цвет кожи. У здоровых людей кожные покровы имеют телесный цвет, чистые, без рубцов и высыпаний, умеренной влажности, эластичности, с сохраненным тургором. Цвет кожи обусловлен наличием пигмента и зависит от степени развития сосудистой системы кожи; количества протекающей крови; химического состава крови; толщины кожи; ее иннервации.
При патологических состояниях кожа может изменить свой цвет, а именно: бледность и гиперемия кожных покровов зависит от ее толщины, кровенаполнения, иннервации и может носить временный характер в физиологических условиях (испуг, высокая или низкая температура окружающей среды); желтушная, синюшная, бронзовое окрашивание, серо-землистый и аспидный цвет обусловлены, как правило, изменением химического состава крови (увеличение углекислого газа, увеличения билирубина) и встречаются только в патологии, за исключением физиологической желтухи новорожденных (в первые дни).
Физиологическая бледность может наблюдаться при уменьшении содержания пигмента или врожденном отсутствием пигмента (альбинизм), снижении прозрачности и слабым развитием ее сосудистой системы; а также может быть обусловлена вазомоторными реакциями центрального (испуг, страх) и периферического (действие низких температур) происхождения.
Патологическая бледность кожи может быть обусловлена изменением ее качественного состава или количественного объема циркулирующей крови: заболевания крови (анемии, лейкозы и др.); острые и хронические инфекции с гемолизом эритроцитов (малярия, сепсис, бактериальный эндокардит); хронические интоксикации (злокачественные новообразования, хронические отравления); абсолютное уменьшение количества крови в результате кровопотери или внутреннего кровотечения; относительное уменьшение количества крови в результате спазма (шок, коллапс, обморок, артериальная гипертензия) или сдавления сосудов (отеки почечного и сердечного происхождения, микседема).
Большое диагностическое и прогностическое значение имеет скорость развития бледности: внезапная резкая бледность (“на глазах”), которая сопровождается обморочным состоянием, резким снижением артериального давления и нитевидным пульсом свидетельствует об остром, угрожающем жизни, внутренним кровотечением, которое требует оказания неотложной помощи.
Физиологическая гиперемия может наблюдаться при поверхностном расположении сосудов или при вазомоторных реакциях (работа в горячих цехах, пребывание на солнце, волнение, употребление алкоголя) в виде пятен на коже (чаще на лице и шее); отличается лабильностью и неравномерностью.
Патологическая гиперемия наблюдается при хронических заболеваниях кроветворных органов за счет увеличения эритроцитов, гемоглобина, тромбоцитов; в результате расширения сосудов при лихорадочных состояниях; болезни Иценко-Кушинга; двусторонний румянец лица характерен для митрального стеноза, системной красной волчанки, туберкулезе легких; односторонний румянец на пораженной стороне наблюдается при крупозной пневмонии, мигрени, а также диффузная гиперемия – при приеме лекарственных препаратов (никотиновой кислоты, атропина, препаратов опия и морфия).
Цианоз (синюшность) – синевато-фиолетовый цвет кожи и слизистых оболочек, обусловленный изменением качественного состава крови (избыточное содержание углекислого газа и восстановленного гемоглобина) или венозным застоем. В зависимости от распространения различают цианоз: диффузный, периферический (акроцианоз) и местный цианоз.
Диффузный (общий) цианоз наблюдается в результате нарушения газообмена в легких при заболевании органов дыхания (бронхиолит, тяжелая пневмония, эмфизема легких, отек легких, ателектаз легких, приступ бронхиальной астмы, тромбоэмболия легочной артерии и т.д.); отравлении гемолитическими ядами (бертолетовой солью, нитробензолом); смешивание крови при врожденных пророках (незаращение межжелудочковой и межпредсердной перегородки); периферический цианоз или акроцианоз наблюдается при венозном застое и накоплении восстановленного гемоглобина в крови у больных сердечной недостаточностью. Местный цианоз наблюдается при сдавлении сосудов и парезе сосудодвигательных нервов у больных тромбофлебитом.
Желтушность кожных покровов и слизистых оболочек обусловлена повышением содержания билирубина в крови (билирубинемия). От степени билирубинемии зависит цвет кожи – от светло-лимонного до оранжевого и зеленоватого оттенков. Лучше наблюдается при дневном освещении. Различают физиологическую, патологическую и ложную желтуху.
Физиологическую желтуху можно наблюдать у младенцев в первые 5-7 дней (физиологичная желтуха новорожденных), обусловленная гемолизом избыточного количества эритроцитов в результате перестройки и адаптации организма к внешнему дыханию. Ложная желтуха может возникнуть при избыточном употреблении моркови и апельсинов, приеме акрихина и пикриновой кислоты; локализуется на ладонях и стопах (никогда не желтеют слизистые оболочки).
Патологическая желтуха в зависимости от причин возникновения условно делиться на следующие виды:
– надпеченочная или гемолитическая, обусловлена повышенным гемолизом эритроцитов (малярия, сепсис, отравление гемолитическими ядами);
– печеночная или паренхиматозная, обусловлена поражением гепатоцитов (вирусный гепатит, отравление гепатотоксическими ядами);
– подпеченочная или механическая, обусловлена нарушением оттока желчи в результате сдавления желчевыводящих путей (опухоль поджелудочной железы, рубцовые изменения в области фатерова сосочка двенадцатиперстной кишки).
Желтая окраска при патологическом виде желтухи появляется в первую очередь на мягком небе, склере, слизистых губ, потом желтеют кожные покровы, и наконец, кожа ладоней и стоп; исчезают эти проявления в обратной последовательности.
Кожные элементы. К основным кожным элементам относятся: розеолы, эритема, крапивница, потница, герпес, кровоизлияние, телеангиоэктазии, язвы, рубцы, пролежни, которые могут быть обусловлены инфекционными заболеваниями, аллергическими процессами, а также заболеваниями внутренних органов.
Розеолы – бледно-розовые большие точки диаметром 2-3 мм, которые слегка возвышаются над кожей и исчезают при надавливании; наблюдаются при брюшном тифе (на 7-10 день на боковой поверхности живота и грудной клетки); при сыпном тифе (на 4-5 день на всем теле); сифилисе; реже при гриппе и паратифе.
Эритема – крупнопятнистый, резко ограниченный участок красного цвета, который возвышается над кожей; наблюдается при рожистом воспалении, узловатой эритеме, септических заболеваниях, менингите, а также при приеме лекарств (хинин, йод, бром) и пищевых продуктов (земляника, раки).
Крапивница – красновато-белесоватые, сильно зудящие волдыри (подобно ожогу крапивы), которые возвышаются над кожей; обусловлена действием гистамина, брадикинина, серотонина при аллергических реакциях, гельминтозах, заболеваниях органов пищеварения.
Кровоизлияние может наблюдаться в виде петехий, кровоподтеков (петехии – очень мелкие, точечные, кровоизлияния подобно розеоле, с кровоизлиянием в центре). Кровоподтеки – красные пятна различной величины, формы, локализации, которые сохраняются при нажатии и изменяют окраску в процессе эволюции от красно-фиолетового до желто-зеленого и белесоватого цвета. Основные причины кровоизлияния: механическое повреждение сосудов (травмы, ушибы, укусы); заболевания крови (гемофилия, острые лейкозы, В12-дефицитна анемия, капилляротоксикоз); заболевания печени (цирроз); гипо- и авитаминоз (витаминов С и К); инфекционные заболевания (сыпной тиф, ботулизм, септические заболевания).
Телеангиоэктазии – стойкое расширение капилляров или мелких сосудов, которые образуют темно-красное пятно на коже или слизистой оболочке (“сосудистые звездочки”).
Язва – дефект кожи или слизистой оболочки и подлежащих тканей с нарушенным или значительно замедленным заживлением. В зависимости от причин различают трофические язвы (варикозное расширение вен нижних конечностей, тромбофлебит); стероидные язвы, обусловленные длительным приемом стероидных гормонов.
Пролежень – некроз мягких тканей, который возникает в результате ишемии, в результате длительного механического сдавления тканей.
Рубцы – плотные образования, которые возникли в результате репаративной регенерации как результат воспалительного процесса, которые свидетельствуют о перенесенных травмах, ожогах, операциях, инфекциях (оспа, туберкулез, сифилис).
Расчесы на коже в виде поверхностных линейных нарушений целостности кожи и слизистых оболочек являются внешними признаками кожного зуда и могут быть обусловлены: поражением кожи (паразитарные заболевания, экзема, крапивница, дерматиты, красный плоский лишай); поражением внутренних органов (сахарный диабет, заболевание печени, крови, рака легких): локальный зуд встречается при местных аллергических реакциях.
Отеки – скопление жидкости в тканях организма, обусловленное повышением проницаемости сосудистой стенки (аллергические, воспалительные, токсические); повышением внутрисосудистого давления в результате застоя и задержки жидкости в организме (застойные, лимфатические, почечные); снижением онкотического давления (кахектические, почечные); гипотиреоидные отеки (микседематозные). К общим отекам относятся сердечные, почечные, кахектические, ангионевротические, воспалительные (ревматоидный артрит), а к местным – застойные (тромбофлебит), воспалительные (рожистое воспаление, инфильтрации) аллергические (укусы насекомых).
Методы выявления отеков: визуальный метод – наблюдается сглаженность контуров, кожа припухлая, блестящая, иногда прозрачная с дистрофическими изменениями; пальпаторный метод – отмечается появление ямок при надавливании на кожу и их сохранение в течение 1-2 минут, за исключением микседемы (ямки не остаются); метод контрольного взвешивания: определение массы тела в динамике для выявления скрытых отеков; метод контроля выпитой и выделенной жидкости за сутки.
Расширения подкожных вен на передней брюшной стенке образуют своеобразный рисунок, который получил название «голова медузы»; это обусловлено образованием кава-кавальних анастамозов при повышении давления и застойных явлений в системе воротной вены. Наблюдается у больных с портальным циррозом печени, при сердечной недостаточности (застой крови в большом круге кровообращения).
Контрольные вопросы
1. Значение общего осмотра в диагностике заболеваний внутренних органов.
2. Состояние больного: виды, критерии оценки и диагностическое значение. Сознание: критерии оценки, виды нарушений, и их причины, диагностическое значение.
3. Походка: виды, критерии оценки, причины нарушений походки, диагностическое значение.
4. Положение больного: виды положения, их причины и диагностическое значение.
5. Лицо больного: возраст и особенности, специфические лица при патологиях различных органов и систем; их патогенез и диагностическое значение (заболевания органов дыхания, кроветворения, эндокринной системы, почек, желудка, врожденные патологии).
6. Кожные покровы: методы исследования.
7. Бледность кожных покровов: физиологическая, патологическая, ее причины, диагностическое значение.
8. Гиперемия кожных покровов: физиологическая, патологическая, ее причины и физиологичное значение.
9. Желтушность кожных покровов и видимых слизистых: причины, диагностическое значение.
10. Цианоз: определение, причины, виды цианоза и их диагностическое значение.
11. Кожные элементы: розеолы, петехии, кровоизлияния, телеангиоэктазии, язвы, пролежни, рубцы и другие.
12. Отеки: определение, виды отеков, причины, методы исследования, диагностическое значение.
ТЕМА 5. ТЕМПЕРАТУРА ТЕЛА, ПРАВИЛА ЕЕ ИЗМЕРЕНИЮ