
Виды псориаза различаются по степени тяжести, распространению и форме пятен. Наиболее часто встречаются вульгарный (обыкновенный), каплевидный и себорейный псориаз. Их можно вылечить, если не запускать болезнь. Более тяжелые формы — пустулезный, эритродермический псориаз и псориатический артрит могут приводить к инвалидности и летальному исходу.
При псориазе могут возникать или не возникать следующие феномены:
- стеариновое пятно — при поскабливании чешуйки шелушатся и становятся похожи на каплю растертого стеарина;
- терминальная пленка — после полного удаления чешуек появляется тонкое, влажное покрытие сверху пятен;
- точечное кровотечение — после удаления пленки на поверхности пятен появляются капли крови, которые не сливаются между собой.
Явление используется для диагностики псориаза и называется псориатической триадой.
Содержание
- 1 Обыкновенный (вульгарный) псориаз
- 2 Себорейный псориаз
- 3 Каплевидный псориаз
- 4 Пустулезный псориаз
- 5 Псориатический артрит
- 6 Эритродермический псориаз
- 7 Вывод
- 8 Ответьте на 4 вопроса и получите индивидуальную инструкцию по лечению Псориаза
- 9 Причины псориаза
- 10 Симптомы псориаза
- 11 Обследование при подозрении на псориаз
- 12 Лечение псориаза
- 13 Народные средства лечения псориаза
- 14 Диета для лечения псориаза
- 15 Осложнения псориаза
- 16 Консультация врача-дерматолога по теме псориаз:
Обыкновенный (вульгарный) псориаз
Вульгарный псориаз — наиболее частая форма, встречается у 80-90% всех больных псориазом. Начинается с красных пятен, которые приподняты над поверхностью кожи. Затем пятна растут и покрываются серебристыми сухими чешуйками.
Проявления
- папулы красно-розового цвета с четкими границами, сливаются и образуют бляшки с серебристо-белым покрытием;
- зуд;
- выраженная псориатическая триада.
Частые места поражения
- под волосами;
- на сгибах локтей и коленей;
- поясница;
- крестец.

Обыкновенный (вульгарный) псориаз
Начальная стадия вульгарного псориаза

Обыкновенный (вульгарный) псориаз на локтях
Себорейный псориаз
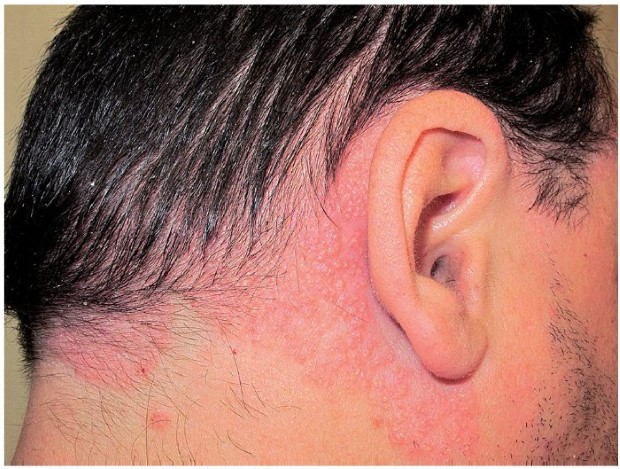
Себорейный псориаз по внешним проявлениям легко спутать с перхотью (отсюда и название). Начинается также с красных пятен, места локализации — в основном, под волосами.
Проявления
- папулы с чешуйками желтоватого оттенка;
- шелушение и зуд, особенно выраженные на волосистой части головы;
- высыпания могут переходить с головы на лоб («псориатическая корона»).
Частые места поражения
- волосистая часть головы;
- лоб;
- грудь и межлопаточная зона;
- носогубные складки и места за ушами.

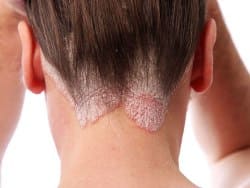
Себорейный псориаз под волосами
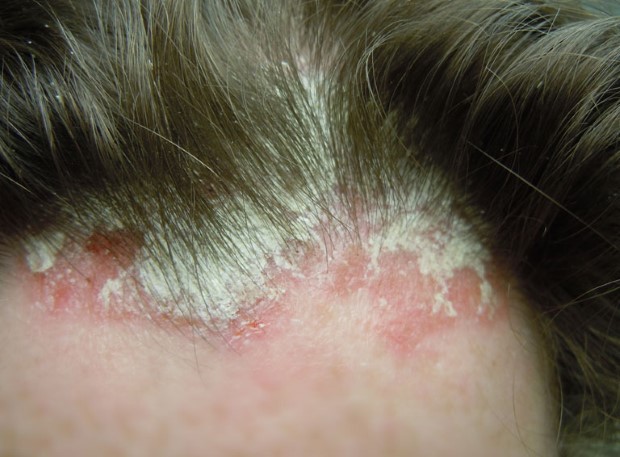
“Псориатическая корона” при себорейном псориазе
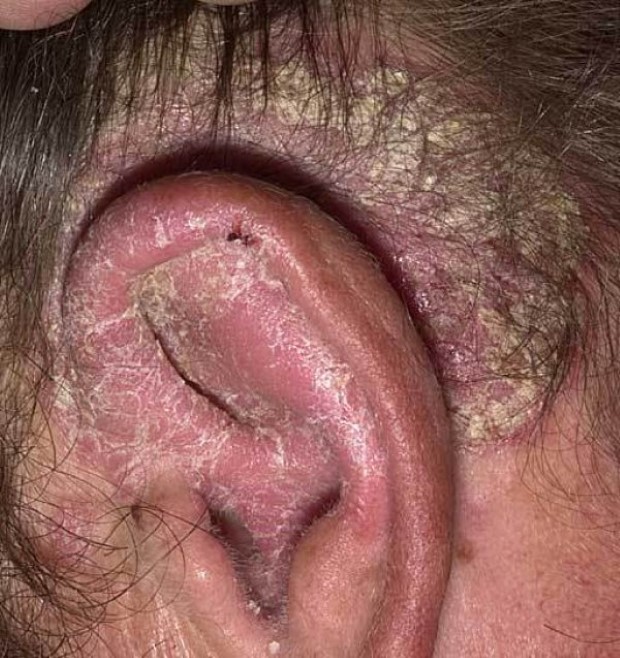
Себорейный псориаз на волосистой части головы
Каплевидный псориаз
Каплевидный псориаз часто развивается впервые после инфекций, вызванных стрептококками. Пятна небольшого размера распространяются на все тело.
Проявления
- сухие папулы красного, лилового, фиолетового цвета, каплевидной формы;
- небольшое шелушение.
Частые места поражения
- обычно распространяются на большую площадь кожи — чаще на бёдра;
- голени;
- предплечья и плечи;
- волосистая часть головы;
- спина и шея.
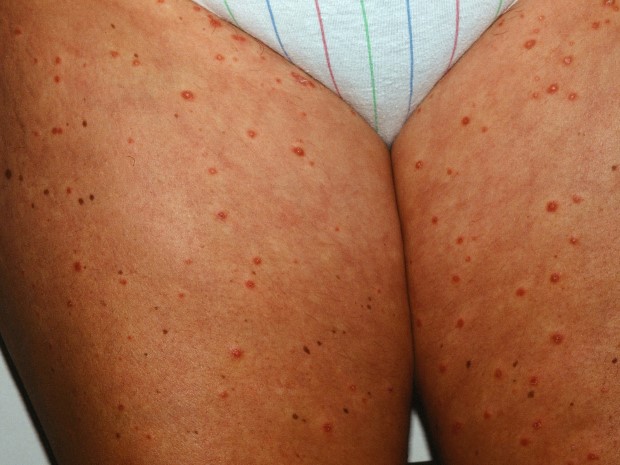
Каплевидный псориаз на бедрах

Каплевидный псориаз на голени

Каплевидный псориаз на спине
Пустулезный псориаз
Пустулезный псориаз — наиболее тяжелая форма псориаза. Папулы могут распространяться на все тело или на отдельные участки (например, ладони и стопы).
Проявления
- высыпания в виде гнойничковых элементов (пустулы), которые наполнены прозрачной жидкостью. Кожа над ними и под ними красная, воспаленная, утолщенная и легко отходит;
- лихорадка, общее недомогание и поражение суставов.
Частые места поражения
- обширные участки кожи, включая слизистую оболочку рта;
- иногда поражаются только ладони и подошвы ступней;
- голени и предплечья.
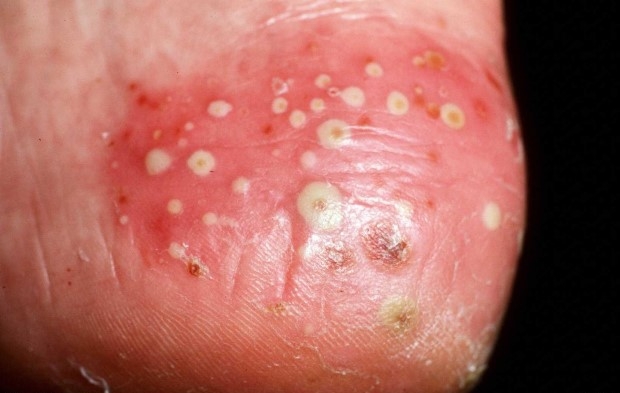
Пустулезный псориаз на стопе

Пустулезный псориаз на шее
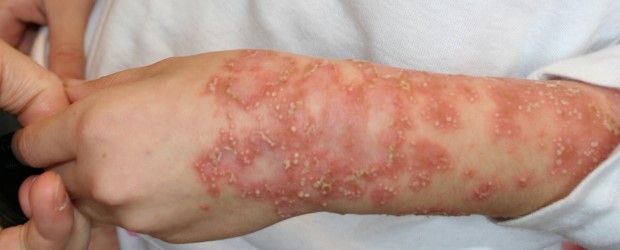
Пустулезный псориаз на руке
Псориатический артрит
Псориатический артрит может рассматриваться и как вид псориаза, и как артрит. Существует 5 разновидностей заболевания, мы рассмотрим общие черты.
Проявления
- кожа становится красного, синюшного, багрового цвета;
- поражение суставов, вплоть до деформации;
- распухание пальцев рук и ног.
Частые места поражения
- мелкие суставы пальцев;
- коленные и тазобедренные суставы;
- суставы на плечах и лопатки;
- позвонки.
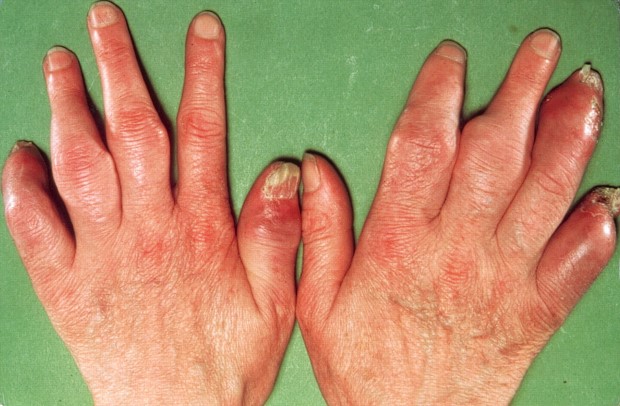
Деформация рук при псориатическом артрите

Деформация ног при псориатическом артрите
Эритродермический псориаз
Эритродермический псориаз (псориатическая эритродермия) — одна из тяжелых форм заболевания, приводит к инвалидности и летальному исходу. Часто развивается из вульгарного псориаза, особенно при резкой отмене терапии и нестабильном течении заболевания. Также эта форма появляется в результате злоупотребления алкоголем, сильного стресса, тяжелого простудного заболевания.
Проявления
- воспаление распространяется на 90% кожи и более;
- кожа становится ярко-красного цвета, горячей на ощупь, отечной;
- крупные и мелкие сухие чешуйки белого цвета, которые легко отделяются;
- зуд, жжение, стянутая кожа, болезненные ощущения;
- слабость, потеря аппетита, увеличенное потоотделение;
- повышенная температура тела — 38-39°;
- увеличиваются лимфоузлы;
- выпадают волосы и ногти.
Частые места поражения
- вся поверхность тела.
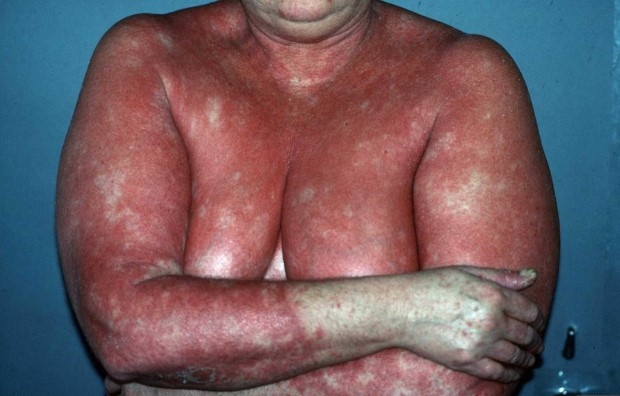
Эритродермический псориаз на теле

Вывод
Виды псориаза отличаются по степени тяжести, размерам и распространению пятен. Мы рассмотрели 6 основных:
- вульгарный псориаз — самая распространенная форма, при которой пятна представляют собой скорее косметический дефект. Но, если не лечить, может перерасти в другие виды;
- себорейный псориаз появляется на местах распространения перхоти (отсюда и название) и напоминает эту болезнь по внешним проявлениям;
- каплевидный псориаз представляет собой небольшие каплевидные пятна, которые распространяются на все тело;
- пустулезный псориаз — наиболее тяжелый вид псориаза, при котором папулы покрыты пузырьками с прозрачной жидкостью;
- псориатический артрит — заболевание, которое сопровождается деформацией суставов. Тяжелая форма, приводит к инвалидности и летальному исходу;
- эритродермический псориаз — тяжелая форма псориаза, пятна покрывают более 90% тела, возможен летальный исход.
Вид псориаза определяет его лечение. Важно вовремя разглядеть болезнь и поставить правильный диагноз. Поэтому при подозрении на псориаз, незамедлительно обратитесь к дерматологу.
Ответьте на 4 вопроса и получите индивидуальную инструкцию по лечению Псориаза
Получите пошаговую инструкцию, диету и план лечения!
Бесплатная и эффективная программа от Псориаза!
Выберите любимую социальную сеть:
Псориаз или чешуйчатый лишай — это хроническое, часто рецидивирующее неинфекционное заболевание кожи, склонное к повреждению околосуставных тканей.
Причины псориаза
Наиболее достоверной причиной развития процесса считается генетическая предрасположенность, усиленная воздействием различных провоцирующих факторов.
Известно, что псориаз может проявиться в любом возрасте и в равной степени поражает мужчин и женщин. При этом различные факторы внешней и внутренней среды создают благоприятные условия для развития псориаза. Замечено, что своеобразные псориатические элементы сыпи появляются на коже в зоне её раздражения любым механическим фактором, химическими или токсическими веществами, содержащимися в средствах для наружного применения. Такому процессу нередко предшествуют различные воспалительные процессы на коже в результате воздействия многочисленных патогенных агентов бактериальной или грибковой природы. Провоцирующим фактором, ослабляющим организм изнутри, считается стрептококк. Установлена чёткая закономерность развития определённой формы псориаза (каплевидной) при затяжном течении инфекции верхних дыхательных путей, таких как тонзиллит, бронхит и т.п. Взаимосвязь дисбаланса гормонов в организме и проявления псориатического процесса при определенных состояниях организма (пубертатный период, беременность, менопауза, старение) говорят о роли эстрогенов в развитии такого поражения кожи. Замечена роль различных медикаментозных препаратов, стресса, курения и алкоголя (особенно пива) в качестве пускового фактора псориатического процесса.
Симптомы псориаза
Различают следующие формы псориаза:
- Бляшечный наиболее типичная форма, красного цвета папулы, четко ограниченные, шелушащиеся , сливаются и образуют очаги различные по размеру. Поражаются разгибательные поверхности(локти и колени), волосистая часть головы, поясничная область. Непораженными остаются лицо, ладони, подошвы. Чешуйки плотно прилегают друг к другу и при попытке удалить их — кровоточат.
- Каплевидный псориаз характеризуется внезапным появлением многочисленных пятнышек. Чаще появляется у молодых людей в возрасте 8-16 лет. Часто появлению данной формы предшествует стрептококковая инфекция.
- Пустулезный псориаз чаще локализуется на ладонях и подошвах. Появляются небольшие стерильные пустулы, часто болезненны.
- Интертригинозный — возникают высыпания на сгибательных поверхностях и в области крупных складок(паховая область, под молочным железами).
- Генерализованный пустулезный псориаз тяжелая форма, требует немедленного медицинского вмешательства. Сопровождается высокой температурой и болезненностью.
- Эритродермия — тяжелая форма псориаза, требует немедленного медицинского вмешательства. Сопровождается ознобом, болезненностью, отмечается покраснение всего тела.
Обычно заболевание начинается остро, с образования в зоне ранее травмированной кожи плоских зудящих папул розового или красного цвета, с чёткими границами, величиной от булавочной головки до чечевичного зерна. Практически сразу эти папулы покрываются серебристыми, легко отделяемыми чешуйками. Для острого (прогрессирующего) периода заболевания характерно появление новых элементов сыпи и их быстрый периферический рост. Увеличивающиеся папулы сливаются между собой, образовывая бляшки своеобразных причудливых форм, покрытые серебристыми шелушащимися элементами только в центре, оставляя свободным край.
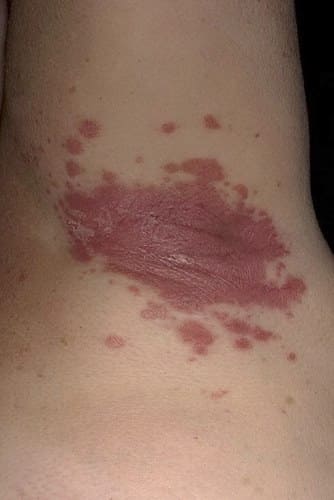
Фото симптомов псориаза: инверсный псориаз
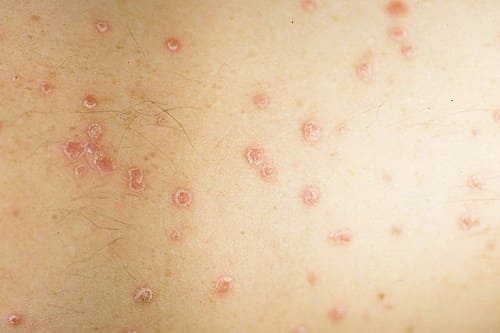
Фото симптомов псориаза: каплевидный псориаз
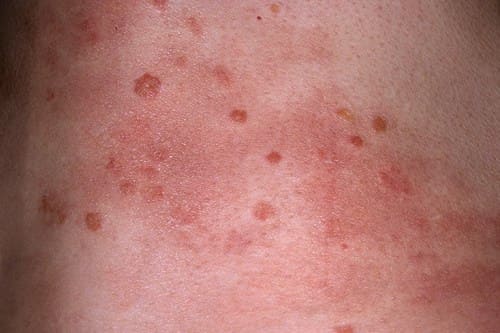
Фото: прогрессирующая фаза псориаза
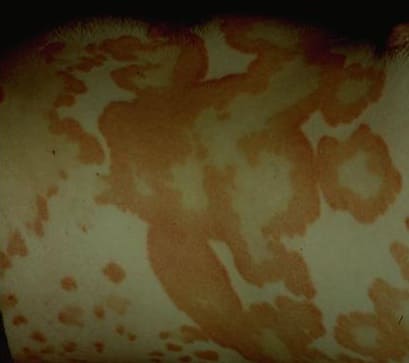
Фото: прогрессирующая фаза псориаза
Такие элементы сыпи могут локализоваться на любом участке кожи, чаще всего они располагаются симметрично, преимущественно вокруг крупных суставов (локти, колени, крестцовая область), в складках (паховые, подмышечные) и на волосистой части головы.
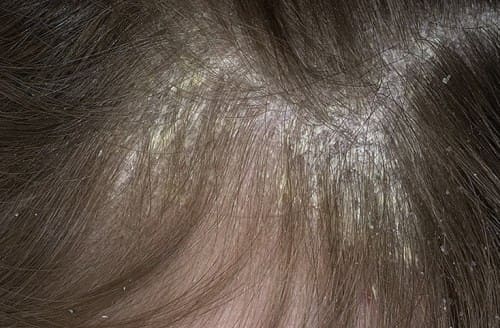
Фото: симптомы псориаза волосистой части головы
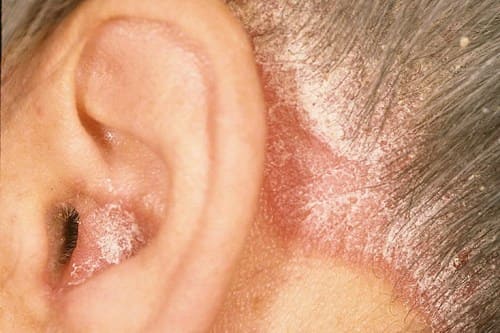
Фото: псориатическая корона
Через несколько месяцев наступает стационарный период псориаза, для которого характерно отсутствие периферического роста бляшек и появления «свежих» элементов. Шелушение полностью покрывает бляшку, вокруг которой происходит образование участка светлой и истонченной кожи. В таком состоянии бляшки могут существовать длительно: месяцы и годы.
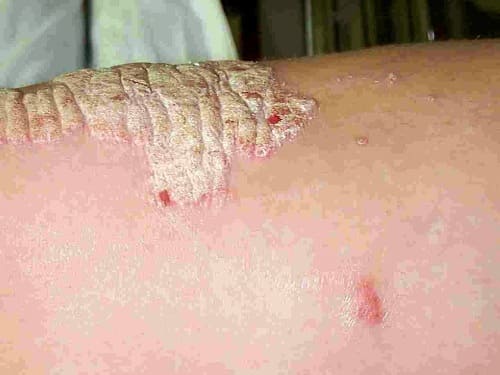
Фото: стационарная стадия псориаза
Период разрешения характеризуется уплощением элементов сыпи и постепенным очищением бляшки от шелушения. На месте длительно существовавших элементов остаются пятна, чаще всего темного цвета.
При такой классической форме псориаза общее состояние пациентов обычно не страдает.
Нередко псориатический процесс затрагивает ногти и характеризуется типичными изменениями ногтевых пластинок, в виде мелкоточечных (наперсткоподобных) углублений. Так же для псориаза характерно разрыхление и утолщение свободного края ногтевой пластинки с изменением её окраски до тускло-желтого цвета. Такая картина напоминает грибковое поражение ногтей, в связи с чем должен быть проведён анализ ногтевых чешуек на патогенные грибы. Длительное время псориатический процесс может ограничивается только едва заметным специфическим изменением ногтевых пластинок. Необходимо знать, что такое поражение довольно часто сочетается с поражением суставов.
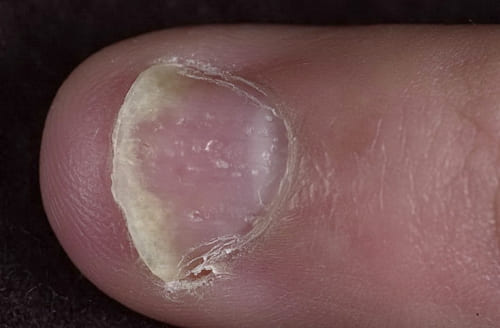
Фото: "наперсток" при псориазе
Псориатический артрит — это специфическое поражение суставов в результате воспаления околосуставных тканей, характезующееся дистрофическими изменениям и развитием деформации суставов с последующей инвалидизацией пациента. При таком процессе чаще всего поражаются межфаланговые суставы пальцев кистей и стоп, что в начале проявляется болезненностью и увеличение объема суставов, а затем изменением их формы с ограничением подвижности. При этом суставы поражаются симметрично. В патологический процесс могут вовлекаться и более крупные суставы, а так же суставы позвоночника.
Признаки артропатического псориаза:
- отек в области суставов;
- боли при пальпации;
- ограниченная подвижность, в первую очередь, по утрам («утренняя скованность»);
- снижение функциональной активности суставов и/или позвоночника;
- псориаз ногтей;
- псориаз у кровных родственников;
- отрицательные реакции на ревматоидый фактор.
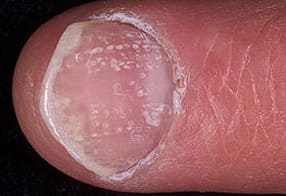
Фото: псориатический ноготь
При нерациональном использовании наружного лечения в прогрессирующий период заболевания псориазом нередко развивается неспецифическая токсико-аллегическая реакция организма. На свободных от псориатических бляшек зонах появляется покраснение, которое сливаясь, затрагивает весь кожный покров. Этот процесс сопровождается повышением температуры тела до 39°C и увеличением лимфатических узлов, а также появлением чувства стягивания кожи, зуда и жжения.
Нередко отмечается обильное шелушение, усиленное выпадение волос и отслоение ногтевых пластинок. Это картина так называемой псориатической эритродермии, которая может привести к более тяжелой форме псориаза — пустулёзной, когда на фоне покрасневшей кожи появляются гнойнички, увеличивающиеся в размере и сливающиеся в «гнойные озёра» и подсыхающие в чешуе-корки желто-коричневого цвета. При этом у пациента отмечаются общая слабость и недомогание. Подобное состояние относится к числу крайне тяжелых, поэтому, при появлении первых симптомов этой формы псориаза необходимы срочная консультация специалиста и госпитализация пациента.
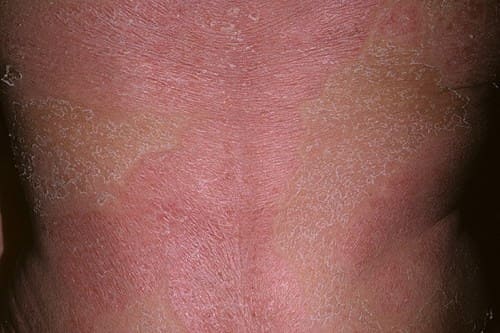
Фото: симптомы псориатической эритродермии
С целью профилактики развития подобных псориатических состояний самолечение в прогрессирующую фазу считается недопустимым.
Обследование при подозрении на псориаз
Впервые проявившийся псориаз требует проведения микроскопического и микологического исследования чешуек поврежденной кожи на патогенные грибы для исключения заразного дерматоза. При изолированном поражении суставов необходимы рентгенологическая картина и анализ крови на ревматологические тесты. В сложных случаях прибегают к диагностической биопсии измененной кожи.
Диагностика псориаза
- Симптом «стеаринового пятна» — при гроттаже (поскабливании) псориатических высыпаний, поверхность высыпных элементов становится интенсивно белой, отделяются стеариновые чешуйки.
- Симптом «псориатической пленки» («терминальной пленки») – при снятии чешуек с псориатических папул появляется блестяще красная поверхность.
- Симптом Ауспитца (феномен «кровяной росы», феномен точечного кровотечения) – при гроттаже (поскабливании) псориатических высыпаний, после феномена «стеаринового пятна» и «терминальной пленки», появляется точечное кровотечение.
Прогрессивная стадия псориаза:
- Симптом Пильнова (ободок Пильнова) – красный ободок гиперемии по периферии псориатических папул, не покрытых в этих очагах чешуйками.
- Симптом Кебнера – при повреждении или раздражении кожи, на месте травмы появляются свежие высыпания.
- Симптом Воронова (псевдоатрофический ободок) – вокруг псориатических папул – блестящее, светлое кольцо слегка морщинистой кожи.
Лечение псориаза
Поскольку для псориаза характерно хронически-рецидивирующее течение (грубо говоря — псориаз неизлечим, но можно добиться того, что светлые периоды будут составлять года), перед лечащим врачом должна стоять задача достижения максимально продолжительной ремиссии. Подбор лечения ведется соответственно фазы и формы псориаза. Необходимо нормализовать условия труда и отдыха, исключить провоцирующие факторы, а именно раздражение кожи, стрессовые ситуации, курение, употребление спиртных напитков, своевременно лечить стрептококковые инфекции (ангина и т.п).
В прогрессирующий период псориаза назначаются средства общей терапии и наружные препараты. Внутрь применяется витаминотерапия, так называемая «венгерская схема», которая включает в себя комбинацию витамина С и фолиевой кислоты в порошках, принимаемые 3 раза в день в течение 30 дней, а также внутримышечные инъекции витамина В12 по 400 мкг, через день, №15.
Дополнительно назначаются гипосенсибилизирующие препараты (15 инъекции 10% глюконата кальция по 10 мл внутримышечно, через день, который чередуется с инъекциями витамина В12).
Седативная терапия (препараты брома или валерианы) оказывают своё положительное действие для стабилизацию процесса.
Два экспериментальных средства — бродалумаб и иксекизумаб — обещают избавить от псориаза и показали отличные результаты лечения, но исследования их токсичности еще ведутся и средства не готовы выйти на рынок.
Наружно в эту фазу псориаза используются только слабые отшелушивающие средства: мази, кремы, лосьоны, содержащие салициловую кислоту (2%), серу (2%), а на отдельные участки — «Флуцинар», «Фторокорт», «Лоринден-А», «Дипросалик» и другие кортикостероидные мази. Постоянно необходимо использовать увлажняющие средства, которые оказывают смягчающее действие в течение 12 часов ( «Кольд крем», «Трикзера», крем Унны). Хороший эффект оказывают декспантенол, пиритион цинка в составе различных наружных средств.
При стабилизации процесса назначаются разрешающие наружные средства в постепенно возрастающих концентрациях и более длительной фиксацией на бляшке. Это многочисленные кератопластические мази: 5-10% ихтиоловая, 2-5% серно-дегтярная, 10-20% нафталановая с добавлением кортикостероидов, а также гидроксиантроны. Дёготь 2-5-10% и антралин используют в форме компрессов и ваннн, оставляя свободным лицо, область складок, волосистую часть головы и гениталии. Эти препараты также зарекомендовали себя хорошо в лечении псориаза при комбинации с топическими стероидами и ультрафиолетовым облучением в субэритемных дозах (только пациентам с «зимней» формой псориаза). Хорошо зарекомендовали себя ре-ПУВА-терапия и фотохимиотерапия, аутогемотерапия, пирогенал, инъекции стафилококкового анатоксина (при наличии хронических очагов инфекции), гемосорбция и плазмаферез. Для лечения псориатического артрита используются парафиновые аппликации и лечебная гимнастика.
Обострение псориаза, протекающего с тяжелым и торпидным течением купируется цитотоксическими иммунодепрессантами (метотрексат), назначенными внутрь.
Из современных средств, успешно используемых в последнее время в мире для лечения псориаза, обращает на себя внимание кальципотриол-синтетический аналог активного метаболита витамина Д. Его эффективность объясняется способностью тормозить пролиферацию кератиноцитов и ускорять их морфологическую дифференциацию. Использование этого компонента изолированно и в комбинации с бетаметазоном способствует формированию длительной ремиссии. Необходимо знать и помнить, что наружные средства, содержащие эти вещества должны использоваться только под контролем врача.
И еще раз хотим обратить ваше внимание на причастность стафилококка к аутоимунным заболеваниям, в том числе к псориазу. При малейшем подозрении на его активность возникает необходимость в лечении антибиотиками.
Пациенты с псориатическим процессом находятся под постоянным диспансерным наблюдением дерматолога и получают соответствующее поддерживающее лечение.
Народные средства лечения псориаза
Среди народных средств, используемых для лечения псориаза, неплохой эффект отмечается при нанесении дёгтя берёзового с мёдом и яичным белком на основе различных масел. Необходимо помнить, что подобные процедуры безопасны и эффективны при стационарной и регрессионной фазах заболевания. При использовании этих средств в острый период возникает опасность прогрессирования процесса.
Для поддержания более длительной ремиссии пациентам с псориазом вне обострения показаны различные санаторно-курортные процедуры, такие как солнечные ванны и морские купания, грязелечение (для суставов), сероводородные и радоновые источники (Мацеста, Цхалтубо и др.), гелиотерапия.
Диета для лечения псориаза
При обострении псориаза в диете рекомендуется ограничить продукты с высоким содержанием животных жиров и углеводов, исключить острые блюда и алкоголь. Обильное питьё при этом помогает выведению из организма различных токсических веществ, что ускоряет стабилизацию процесса.
Осложнения псориаза
При игнорировании больным псориазом лечения этого заболевания, могут развиться такие тяжёлые осложнения, такие как:
псориатический артрит;
псориатическая эритродермия;
генерализованный пустулёзный псориаз.
Причём все эти осложнения могут закончиться глубокой инвалидизацией и смертельным исходом.
К тому же у людей с данным заболеванием кожи нередко развивается диабет, сердечно-сосудистые отклонения, включая гипертонию и сердечный приступ, язвенная болезнь, болезни почек, печени, ревматоидные заболевания и поражения периферических сосудов.
Консультация врача-дерматолога по теме псориаз:
1. Может ли укус комара вызвать псориаз?
В данном случае укус выступает в роли раздражающего пускового фактора для формирования псориатических элементов. Это так называемая изоморфная реакция раздражения или симптом Кебнера, которые характеризуются появлением новых элементов в местах механической травматизации кожи спустя 1-2 недели. Это и царапины, и иъекции, и укусы насекомых, и трение одежды и ещё очень многое другое.
2. Что такое «псориатическая триада»?
К псориатической триаде относятся 3 классических для псориаза симптома, выявляемых дерматологом при осмотре пациента. При поскабливании псориатической бляшки скальпелем сначала отмечается усиление серебристого шелушения (симптом «стеаринового пятна»), под чешуйкой обнаруживается блестящая поверхность (симптом «терминальной плёнки»),а затем и капельки крови ( симптом «кровяной росы»).
3. Недавно у меня появилась перхоть белого цвета, стала чесаться голова и очень сильно выпадают волосы. Может ли это быть псориаз?
Для псориаза волосистой части головы характерна «псориатическая корона» — бляшка, которая выходит за пределы роста волос и пациента в первую очередь беспокоит косметический дефект. Выпадение волос при псориазе вообще не характерно.
4. Что такое «зимняя» и «летняя» форма псориаза?
Обострения псориаза чаще всего отмечаются в осенне-зимний период это так называемая зимняя форма. При летней форме этого заболевания обострения связаны с усилением ультрафиолетового облучения и возникают в весенне-летний период. Разграничивать эти формы псориаза необходимо для определения тактики лечения.
5. Какое обследование необходимо пройти при псориатическом артрите?
Необходимо оценить стандартные показатели воспалительной активности (СОЭ и СРБ) и ревматоидный фактор в крови, а так же оценить рентгенологические картины кистей и стоп, шейного и поясничного отделов позвоночника, илеосакральных сочленений.
 Псориаз Псориаз (psoriasis), или чешуйчатый лишай, является одним из наиболее распространенных дерматозов, который имеет тяжелое течение. Удельный вес пациентом с псориазом в общей структуре заболеваемости кожными болезнями, по данным разных авторов, составляет 2-10%, а среди стационарных больных в дерматологических стационарах – от 6,5 до 22%. Заболевание чаще всего возникает в молодом и среднем возрасте. В Украине в последние годы наблюдается рост заболеваемости псориазом среди лиц от 18 до 40 лет, а также детей, увеличивается количество пациентов с тяжелыми инвалидизирующими формами заболевания, резистентными к разным методам терапии. По мнению многих ученых, это связано с экологическими проблемами.
Псориаз Псориаз (psoriasis), или чешуйчатый лишай, является одним из наиболее распространенных дерматозов, который имеет тяжелое течение. Удельный вес пациентом с псориазом в общей структуре заболеваемости кожными болезнями, по данным разных авторов, составляет 2-10%, а среди стационарных больных в дерматологических стационарах – от 6,5 до 22%. Заболевание чаще всего возникает в молодом и среднем возрасте. В Украине в последние годы наблюдается рост заболеваемости псориазом среди лиц от 18 до 40 лет, а также детей, увеличивается количество пациентов с тяжелыми инвалидизирующими формами заболевания, резистентными к разным методам терапии. По мнению многих ученых, это связано с экологическими проблемами.
Таким образом, псориаз является не только медицинской, но и серьезной социальной проблемой, особенно для нашей страны.
Этиология и патогенез
Этиология и патогенез псориаза изучены недостаточно. Одной из наиболее вероятных теорий этиологии – вирусная, которая обосновывается на выявлении в шиповатом слое эпидермиса включений, которые расценивают как конгломерат вирусов.
В пользу инфекционно-аллергической теории возникновение заболевания свидетельствуют случаи развития псориаза после гриппа, ангины, пневмонии.
Часто возникновение псориаза связывают с нервно-психогенными расстройствами, умственным и физическим переутомлением.
Эндокринную теорию псориаза подтверждают данные о снижении глюкокортикоидной функции надпочечников у больных этим дерматозом.
Существуют также теории нарушения обмена веществ и наследственности. Можно допустить, что псориаз связан с значительными патологическими извенениями во многих органах и системах.
Современный уровень знаний дает возможность определить псориаз как системное заболевание, в патогенезе которого важную роль играют иммунологические нарушения, то есть его можно охарактеризовать как иммунозависимый дерматоз. Среди этиологических и патогенетических факторов псориаза, установленных разными авторами можно выделить такие, которые приводят к развитию болезни, и такие, которые провоцируют ее клинические проявления. Сегодня с уверенностью можно говорить, что главным фактором псориаза является генетический.
Клиническая картина заболевания
Клинические формы псориаза очень разные и могут настолько отличаться друг от друга, что, на первый взгляд, кажутся абсолютно разными заболеваниями. Первыми признаками псориаза чаще всего являются мелкие точечные папулы красно-розового цвета (psoriasis punktata), которая потом увеличивается до размеров капли (psoriasis guttata). Поверхность покрыта серебристо-белыми чешуйками, что придает папуле серовато-белый оттенок. Чешуйки рыхлые и во время поскребывания легко удаляются с поверхности папул. Псориатические папулы склонны к периферическому росту и слиянию. Сначала они достигают размеров монеты (psoriasis nummularis), потом, сливаясь, образуют сложные фигуры на теле больного.
Вследствие слияния папул возникают области сплошного поражения кожи размером с ладонь и более (psoriasis diffusa). Чешуйчатый лишай может поражать всю кожу, тогда она приобретает ярко-красный оттенок и сшелушивается крупнопластинческими чешуйками – псориатическая эритродермия.
Псориатическим папулам свойственны три феномена (триада Ауспитца): стеариновые пятна, терминальные пленки и точечные кровотечения. Кроме того, при прогрессирующей, а иногда и при стационарной стадии иногда наблюдается позитивный симптом Кебнера (изоморфная реакция) – появление в местах травмирования кожи новых высыпаний через 7-10 суток спустя.
Псориатические высыпания могут локализоваться на любых участках кожи, однако преимущественно они располагаются симметрично на разгибательных поверхностях верхних и нижних конечностей, а потом на коже туловища и волосистой части головы (в большинстве случаев в виде «псориатической короны», рис. 1). Иногда заболевание начинается с поражения волосистой части головы, и длительное время это является единственным проявлением псориаза. Кроме этого, приблизительно у 10% больных поражаются кожа ладоней и подошв, а также пластинки ногтей. Поражение ногтей имеет двойной характер: как правило на поверхности ногтевых пластинок появляются точечные ямоподобные углубления, вследствие чего ногтевая пластина становится похожей на поверхность наперстка (симптом наперстка), в других случаях возникает подногтевой гиперкератоз – ногтевая пластина становится грязно-желтого цвета и легко крошится (псориатическая дистрофия ногтей, рис. 2).
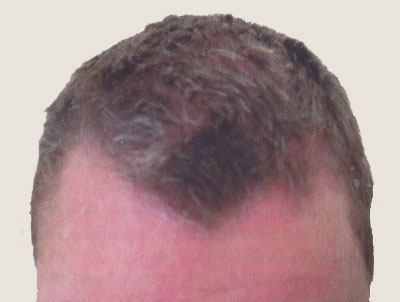
Рисунок 1. «Псориатическая корона»
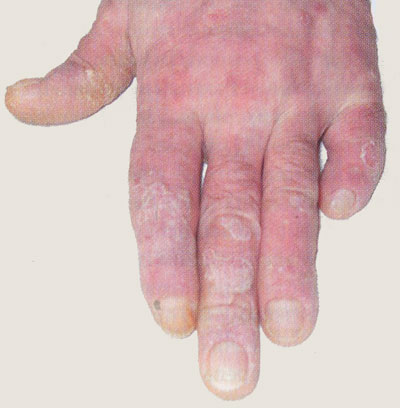
Рисунок 2. Псориатическая артропатия и дистрофия ногтей
В течении заболевания различают три стадии: прогрессирующую, стационарную и регрессирующую. В случае рецидивирующего течения болезни обострения чаще всего возникают осенью и зимой (зимняя форма), реже – летом (летняя форма). В прогрессирующей стадии чешуйки покрывают только центр элементов, по периферии остается свободная от чешуек зона в виде красного венчика (венчик роста). В стационарной стадии новые элементы не появляются, венчик роста пропадает, весь элемент покрывается серебристо-белыми чешуйками. В регрессивной стадии инфильтрация и шелушение элементов снижается, по периферии появляется так называемый псевдоатрофический ободок Воронова. Элементы постепенно рассасываются, оставляя временную депигментацию.
Клинические проявления и течение псориаза довольно разные. У части пациентов это заболевание проявляется одиночными папулами или бляшками в типичных местах локализации (дежурные бляшки). Такая форма псориаза как правило абсолютно не нарушает трудоспособность больных и является только незначительным косметическим дефектом. В других случаях течение заболевания тяжелое, без ремиссий, с поражением больших участков кожи, а иногда и всего кожного покрова (псориатическая эритродермия).
При псориазе примерно в 5% случаев поражаются мелкие и крупные суставы (псориатическая артропатия), которая часто обуславливает инвалидизацию.
Также могут поражаться и слизистые оболочки (полости рта, мочеиспускательного канала), кожа головки полового члена. Существенные изменения при псориазе наблюдаются во всех слоях тонкой кишки в независимости от распространенности кожного процесса и длительности заболевания.
Псориатическая эритродермия иногда осложняется альбуминурией, нефритом, пневмонией, которая в отдельных случаях может привести к летальному исходу.
Кроме обычных форм заболевания, в отдельных случаях наблюдается экссудативный и пустулезный псориаз, описанный L. Zumbusch еще в 1909 году. У таких больных по данным бактериологического анализа содержания очагов поражения выявляют стафилококки. У некоторых пациентов вместо разгибательных поверхностей конечностей и кожи туловища поражаются складки кожи под грудными железами, паховые складки и кожа подмышечных ямок (перекрученная форма псориаза). В таких случаях по результатам бактериологического исследования содержания очагов поражения выявляют дрожжеподобные грибы рода Candida albicans.
Дифференцировать псориаз следует с парапсориазом (которому присущ «симптом облатки»), красным плоским лишаем (наличие в центре папул пупкообразного вдавления), себореей (незначительно выраженная инфильтрация очагов поражения) и папулезным сифилидом (позитивные серологические реакции на сифилис, эпидемиологический анамнез).
Лечение
Учитывая сложные и недостаточно изученные механизмы развития псориаза, до настоящего времени не существует единой эффективной схемы лечения этого заболевания.
Следует отметить, что большую часть лекарственных средств при псориазе можно назначать только в стационарной и регрессивной стадиях. Поэтому одним из ключевых моментов в лечении псориаза является перевод болезни с прогрессирующей стадии в стационарную. С этой целью под руководством профессора И.И. потоцкого была разработана так называемый экспургаторный метод – специальное трехдневное частичное голодание с одновременным использованием слабительного и энтеросорбентного препаратов. Больному сутра натощак дают выпить 1-2 литра 3% раствора магнезии (слабительное) порциями по 10 мл на протяжении 2 часов. Через 2 часа после приема магнезии, а также вечером в этот же день. Утром и вечером 2-х и 3-х суток следует принять по 3 грамма активированного угля. Пить в эти трое суток можно только щелочную воду (Трускавецкую, Поляну квасову и др) без газа в любом количестве. В пищу употреблять можно следующее: в первый день – один сухарь, одну картошину (отваренную «в мундире») и одно печенное яблока (не красное, без сахара); на второй день – два сухаря, две картофелины (сваренные «в мундире») и два печенных яблока; на третий день – три сухаря, три картофелины «в мундире», три печенных яблока и один стакан нежирного кефира вечером. Следует помнить, экспургаторный метод не проводят в полном объеме детям, лицам пожилого возраста, больным сахарным диабетом и пациентам с язвенной болезнью желудка и гастроэнтеритом в стадии обострения. До и после приема активированного угля нельзя употреблять пищу на протяжении 2 часов.
Большую роль в лечении псориаза играют строгое соблюдение диеты (Стол №5 по Певзнеру) и санация очагов хронической инфекции (миндалины, зубы, желчный пузырь, органы мочеполовой системы).
Среди лекарственных препаратов, которые применяются для лечения больных псориазом, ведущее место занимают витамины, глюкокортикостероидные гормоны, иммуномодуляторы и цитостатики.
Для лечения псориаза широко используют практически все водо- и жирорастворимые витамины. Рекомендованы комплексные поливитаминные препараты в сочетании с жирорастворимыми витаминами (А по 50-60 тыс ОД/сутки, Е по 200 мг/сутки и D3 по 10-15 тыс ОД/сутки) курсами по 1-1,5 месяца с интервалом 1-2 месяца. В ряде случаев вместо поливитаминных средств на 2 месяца назначают препараты незаменимых фосфолипидов в сочетании с жирорастворимыми витаминами. В тяжелых случаях в начале курса лечения эти препараты следует вводить в/в каждый день по 5-10 мл на протяжении 10 дней, потом употреблять внутренне по 600 мг три раза в день на протяжении 1,5-2 месяца. Одновременно с витамином D3 назначают глюконат кальция по 0,5 гр три раза в сутки на протяжении 3-4 недель (обязательный контроль уровня кальция в крови).
Для лечения псориаза используют общестимулирующие средства: экстракт березового гриба чаги (на протяжении 4 месяцев), экстракт элеутерококка (2 месяца) и настойку аралии (2 месяца).
Иммуномодулирующие препараты при псориазе дают возможность устранить иммунные нарушения и значительно сократить сроки лечения (глутамил-триптофан по 1 мл 0,01% раствора в/м на протяжении 10 дней).
В стационарных условиях назначают плазмозамещающие и перфузионные растворы по 200 мл в/в капельно через день (всего 5 инфузий), 30% раствор натрия тиосульфата по 10 мл в/в через день (всего 10 инъекций), витамин В12 по 500 мкг в/м через день, препараты брома, антигистаминные и седативные средства, а также транквилизаторы.
В комплексной терапии псориаза широко применяют методы экстракорпоральной детоксикации крови – гемосорбцию и плазмаферез. Как правило проводят один сеанс гемосорбции, а потом 4-5 сеансов плазмафереза с интервалом 5-7 дней. Результаты длительных наблюдений за больными подверждают целесообразность применения этих методов.
Энтеросорбция с использованием препаратов высокодисперсного диоксида кремния также является эффективным методом лечения псориаза (три раза в сутки за 1 час до или через 1,5 часа после еды). Такой метод дает возможность достигнуть улучшения состояния больного уже в первые дни лечения и не сопровождается никакими побочными явлениями и осложнениями. В дальнейшем больные продолжают лечение с применением вышеперечисленных методов. Курсы приема энтеросорбенты иногда следует повторять с интервалом 20-30 дней. Эффективность энтеросорбции не уступает, а иногда и превышает эффективность гемосорбции, а ее безопасность, безусловно, намного выше.
В отдельных случаях при тяжелых формах псориаза назначают глюкокортикостероидные препараты (триамцинолон, дексаметазон, бетаметазон) в умеренных суточных дозах короткими курсами. Гидрокортизон и преднизолон оказывают при псориазе менее выраженный терапевтический эффект в сравнении с фторзамещенными препаратами. Применяют также комбинированный препарат, который содержит комбинацию растворимого и малорастворимого эфиров бетаметазона (2 мг бетаметазона динатрия фосфата и 5 мг бетаметазона дипропионата), в виде в/м инъекций по 3-5 мл с интервалом 7-14 дней.
В очень редких случаях при тяжелых формах псориаза, которые не поддаются лечению обычными методами, применяют цитостатические препараты (метотрексат по 2,5 мг два раза в сутки циклами по 5-7 дней с трехдневными интервалами между циклами). На курс лечения как правило назначают 3-5 циклов с дальнейшим длительным приемом препарата в дозе 5-7,5 мг один раз в неделю. Однако отдаленные результаты лечения метотрексатом нельзя считать удовлетворительными, к тому же в случае его применения существует угроза фиброзного перерождения печени. Для лечения больных с распространенными и тяжелыми формами псориаза используют циклоспорин А (5 мг/кг в сутки на протяжении 2-3 месяцев). Ближайшие результаты лечения весьма позитивные, однако рецидивы болезни наблюдаются у всех больных на протяжении 1-7 месяцев.
В последнее время в лечении псориаза стала применяться антигомотоксическая терапия. Суть этого лечения заключается в дезинтоксикации организма, стимуляции вспомогательной иммунной реакции и стимуляции обменных процессов на клеточном уровне. Преимуществом лечения с помощью антигомотоксической терапии является отсутствие противопоказаний и побочных действий.
Также в терапии псориаза широко применяются разнообразные методы физиотерапии. Одним из них является фотохимиотерапия (ультрафиолетовое облучение (УФО) кожи с длиной волны 320-380 нм), которую проводят с применением фотосенсибилизирующих средств (8-метоксипсорален, фурокумарины) и препаратов, что нормализуют дифференциацию и ороговение клеток кожи (этратинат – синтетический ароматический аналог ретиноевой кислоты). В последнее время как фотосенсибилизатор кожи используют бактериородопсины (семейство мембранных светочувствительных белков археот). Широко применяют зональное УФО по методике И.И. Потоцкого (два курса поочередного облучения 12 зон кожи 2-4 эритемными дозами УФО).
При псориазе рекомендуется курортотерапия в местах с сероводородными и радоновыми источниками. Важную лечебную роль играет и климатотерапия. На берегу Мертвого моря для лечения больных псориазом существуют замечательные климатические условия: сухой, жаркий климат, интенсивная инсоляция и уникальный состав морской воды. Вода озера Кунигунда (Украина, Закарпатская область, пгт Солотвина) имеет приблизительно одинаковый состав с водой Мертвого моря, поэтому эта местность также рекомендована для санаторно-курортного лечения больных псориазом. Благодаря квалифицированному регулярному этапному лечению с дальнейшим пребыванием на рекомендованных курортах можно достич стойкой ремиссии заболевания на протяжении многих месяцев и даже нескольких лет.
Значительная роль в комплексной терапии больных псориазом принадлежит наружному медикаментозному лечению. Широкое применение получили препараты, которые содержат глюкокортикостероидные гормоны: флуоцинолона ацетонид, триамцинолон, флуокортолон, флуметазон в комбинации с салициловой кислотой. Наиболее эффективными являются бетаметазон, бетаметазон в комбинации с салициловой кислотой, бетаметазона дипропионат в комбинации с клотримазолом и гинтамицином сульфатом. На сегодняшний день наиболее перспективными и эффективными являются кортикостероиды мометазон (хлорзамещенный препарат) и клобетазол (фторзамещенный препарат).
Широко применяются мази, которые содержат дериваты витамина D3 (кальципотриол), которые при наружном применении не выявляют системного действия, свойственные витаминам группы D.
В стационарной стадии заболевания при значительно выраженной инфильтрации кожи в очагах поражения необходимо использовать препараты дегтя, которые производят путем сухой перегонки древесины. Позитивно влияют мази и другие лекарственные формы, которые содержат синтетические гидроксиантроны: цигнолин или дитранол. Хороший местный эффект можно достичь применяя комбинированные мази, что содержат салициловую кислоту, серу, цитостатики (циклофосфамид), сульфаниламид, клотримазол и диметилсульфоксид. За основу в такой мази используют вазелин, ланолин, масла или глюкокортикостероидные мази.
Назначение лечения в каждом случае требует индивидуального подхода и соответствующего отбора метода терапии.