| Авторы: Приворотский В.Ф. / Луппова Н.Е. |
Часть I. Гастроэзофагеальная рефлюксная болезнь (продолжение)
В.Ф. Приворотский, Н.Е. Луппова
Особенности клинической картины гастроэзофагеальной рефлюксной болезни
Клинические проявления ГЭРБ весьма разнообразны и многочисленны. Принято выделять эзофагеальные и экстраэзофагеальные симптомы.
Изжога считается ключевой жалобой у взрослых пациентов с ГЭРБ. Более того, многие серьезные исследователи, изучая эпидемиологию ГЭРБ, в качестве базовой жалобы рассматривают именно изжогу.
Так называемая пищеводная изжога развивается вследствие раздражения желудочным соком чувствительных нервов слизистой оболочки пищевода и ощущается больными в виде тепла или жжения за грудиной. Иногда чувство жжения может распространяться вверх до ротоглотки. В то же время у части пациентов может отмечаться "желудочная изжога" — чувство жжения и тепла в эпигастральной области.
В последние годы накопилось много убедительных данных, согласно которым постулированная ранее взаимосвязь ГЭР и изжоги подверглась сомнению. В частности, по некоторым данным, примерно у 70-75% взрослых пациентов, страдающих изжогой, ее основной причиной являлся ГЭР. В остальных случаях изжога была связана с другими причинами (нарушение моторики, гиперсекреция соляной кислоты, гиперчувствительность слизистой оболочки верхних отделов желудка и пищевода и др.).
В детской клинической практике изжога не только не является ведущим клиническим признаком ГЭР, но и зачастую вообще отсутствует в структуре жалоб больных. К тому же многие дети, особенно дошкольного и младшего школьного возраста, даже ощущая изжогу как таковую, далеко не всегда могут ее охарактеризовать. Отсюда следует вывод, что эта жалоба не может претендовать на роль базового клинического критерия ГЭР у детей.
В то же время, по нашим данным, частота доказанной "пищеводной изжоги" прямо коррелирует с более высокими степенями эзофагита. По другим сведениям, не всегда можно отметить корреляцию между частотой выявления и тяжестью проявления изжоги и степенью повреждения слизистой оболочки пищевода.
Регургитация — это пассивное движение желудочного содержимого через пищевод и далее в ротовую полость. Усугубляется в положении лежа или при наклоне туловища (вследствие повышения внутрибрюшного давления).
Симптом "мокрого пятна" — появление на подушке после сна пятна белесоватого цвета, ощущение увеличенного количества жидкости во рту. Возникновение симптома обусловлено эзофагослюнным рефлексом. Наиболее часто этот симптом фиксируется у детей раннего возраста, у которых он обычно обусловлен гиперсаливацией. Появление симптома "мокрого пятна" у детей школьного возраста почти однозначно указывает на серьезные моторные нарушения зоны эзофагогастрального перехода.
Педиатрам следует помнить о том, что истинным этот симптом может считаться только в случаях появления на подушке пятна, отчетливо заметного при высыхании.
Отрыжка воздухом, кислым, горьким. Отрыжка воздухом после обильного приема пищи или газированных напитков считается физиологическим явлением. Горькая отрыжка характерна не столько для желудочно-пищеводного, сколько для дуоденогастрального рефлюкса (ДГР). Отрыжка кислым нередко оценивается больными как изжога и часто сочетается с неприятным вкусом во рту.
Отрыжка, по нашим данным, является наименее специфичным симптомом ГЭРБ. Это, вероятно, связано с тем, что возникновение данного признака, в первую очередь, зависит от повышения интрагастрального давления вследствие гастритических изменений и, в меньшей степени, наличия и выраженности ГЭР.
Периодическая боль за грудиной, боль или неприятные ощущения при прохождении пищи по пищеводу (одинофагия). Развивается вследствие раздражения регургитатом болевых рецепторов пищевода. У детей отмечается чрезвычайно редко, хотя во взрослой практике, по мнению ряда авторов, болевой симптом занимает второе место после изжоги.
Дисфагия — ощущение кома за грудиной. В основе этой жалобы лежат нарушение моторной функции пищевода.
Педиатры должны помнить о том, что у некоторых больных могут отсутствовать какие-либо клинические признаки ГЭР, а факт последнего устанавливается в результате проведения специальных исследований (например, ФЭГДС, выполненной по поводу патологии желудка и двенадцатиперстной кишки). С другой стороны, у определенной части пациентов с выраженной клинической картиной ГЭР могут отсутствовать его эндоскопические признаки (так называемый эндоскопически негативный вариант ГЭРБ).
Что касается вопроса о возможности постановки диагноза ГЭРБ у детей при отсутствии эндоскопически значимого эзофагита, то, по нашему мнению, следует согласиться с точкой зрения большинства "взрослых" гастроэнтерологов, согласно которой эндоскопически негативные варианты ГЭРБ возможны. При этом, однако, должны наблюдаться достаточно выраженные пищеводные и внепищеводные клинические проявления (см. ниже), должен быть доказан факт существования ГЭР и относительно большая давность заболевания (не менее 6 мес).
Вместе с тем следует помнить, что эндоскопические критерии эзофагита в детской и взрослой практике различаются. В частности, многие "взрослые" эндоскописты не описывают как эзофагит катаральное поражение слизистой оболочки пищевода (не случайно большинство эндоскопических классификаций эзофагита начинаются с эрозивного поражения слизистой оболочки). Вследствие этого во многих случаях выявления катарального эзофагита при наличии клинической картины гастроэзофагеальной рефлюксной болезни выставляется диагноз эндоскопически негативного варианта ГЭРБ.
"Педиатрический" взгляд на эту проблему, на наш взгляд, должен допускать трактовку катаральных (неэрозивных) поражений слизистой оболочки пищевода как эзофагита. Подтверждением этому является почти 80% совпадение данных эндоскопических и гистологических методов (по результатам наших исследований).
Резюмируя вышесказанное, можно подчеркнуть, что ГЭР без эзофагита у детей — явление весьма распространенное (в определенных возрастных группах он составляет большинство). Эндоскопически негативный вариант ГЭРБ — явление в детской практике достаточно редкое, однако он имеет право на существование и может рассматриваться как диагноз-предшественник эндоскопически позитивного варианта ГЭРБ.
Экстраэзофагеальные симптомы в основном представлены жалобами, свидетельствующими о вовлечении в процесс бронхолегочной системы, ЛОР-органов и сердечно-сосудистой системы.
В 1934 г. G. Bray указал на связь между патологией верхних отделов пищеварительного тракта и бронхиальной астмой. По различным данным, частота ГЭР при бронхиальной астме у детей колеблется от 9% до 80% (в зависимости от критериев, которые использовали различные рабочие группы).
В современной литературе имеется много сообщений о связи ГЭР с другими заболеваниями бронхолегочной системы: хронической пневмонией, рецидивирующим и хроническим бронхитом, затяжным бронхитом, муковисцидозом.
ГЭР может вызывать респираторные заболевания двумя путями:
- прямым, когда аспирационный материал (рефлюксат), попадая в просвет трахеобронхиального дерева, приводит к развитию дискринии, отека и бронхоспазма вплоть до механической окклюзии;
- непрямым (неврогенным), когда дискриния, отек и бронхоспазм возникают вследствие рефлекса из нижней трети пищевода, который по афферентным волокнам блуждающего нерва достигает трахеобронхиального дерева. Этот рефлекс напрямую зависит от степени выраженности эзофагита.
Рассматривая исследуемую проблему "от обратного", необходимо отметить провоцирующее влияние респираторной патологии на развитие ГЭР. Любые респираторные расстройства и симптомы могут провоцировать ГЭР в том случае, если они изменяют какие-либо аспекты "антирефлюксного барьера".
Следует помнить и о возможных побочных эффектах теофиллинов и глюкокортикостероидов (ГКС), широко используемых в лечении бронхиальной астмы. Эти препараты снижают тонус НПС, провоцируя тем самым прорыв антирефлюксного барьера
Одним из наиболее важных респираторных осложнений ГЭР является бронхиальная астма. По данным разных авторов, патологический ГЭР выявляется у 20-80% детей, страдающих бронхиальной астмой (по нашим данным — у 65%). Количество рефлюксов часто коррелирует с выраженностью респираторных симптомов, а отдельные эпизоды ГЭР прямо совпадают по времени с приступами удушья.
ГЭР-зависимая бронхиальная обструкция может быть заподозрена у детей, имеющих:
- приступы кашля и (или) удушья преимущественно в ночное время; после обильной еды.
- доказанное сочетание респираторных и "верхних" диспепсических признаков (отрыжка, изжога, регургитация и т. д.);
- положительный эффект от пробной антирефлюксной терапии (диагностика ex juvantibus);
- затяжное течение бронхиальной астмы, несмотря на адекватную базисную терапию;
- неатопические варианты бронхиальной астмы.
К оториноларингологическим симптомам относят: постоянное покашливание, "застревание" пищи в глотке или чувство "комка" в горле, развивающиеся вследствие повышения давления в верхних отделах пищевода, чувство першения и охриплости голоса, боли в ухе. Механизмы, лежащие в основе развития данной симптоматики, аналогичны вышеперечисленным.
Таким образом, из вышеизложенного следует, что ГЭР может быть причиной широкого спектра респираторных расстройств, обусловленных как непосредственным воздействием кислого желудочного содержимого, так и нейрорефлекторными механизмами.
С другой стороны, респираторные расстройства могут сами явиться причиной развития ГЭР, если они влияют на какой-либо из антирефлюксных механизмов (повышение абдоминального давления и снижение внутригрудного давления). Так, например, абдоминальное давление повышается при форсированном выдохе, вызванном кашлем или одышкой. Внутригрудное давление понижается под действием форсированного выдоха при стридоре или икоте (поэтому стридор и икота, возможно, вызываемые ГЭР, могут, в свою очередь, усилить проявление рефлюкса).
Как следствие инициации эзофагокардиального рефлекса у некоторых пациентов возможно развитие аритмий, а также феномена удлинения интервала P-Q на ЭКГ. Во взрослой практике некоторые авторы выделяют кардиалгическую форму желудочно-пищеводного рефлюкса, получившую название "эзофагеальная ангина". В зарубежной литературе существует даже специальный термин "non-cardiac chest pain". Для дифференциации природы болевого синдрома желательно установить его возможную связь с приемом пищи, изменением положения тела, возможностью купирования боли щелочной минеральной водой, антацидами или сердечными препаратами.
В последние годы появились работы, указывающие на связь ГЭР с эрозиями эмали зубов.
Возможно сочетание описанных клинических проявлений у одного и того же больного, причем у детей каждому возрастному периоду свойственен свой симптомокомплекс.
У детей младшего возраста чаще наблюдаются жалобы на рвоты, срыгивания, дефицит массы тела, значительно реже — респираторные нарушения вплоть до развития апноэ и синдрома внезапной смерти. При этом не следует забывать о том, что у подавляющего большинства детей грудного возраста (до 95%) рвоты и срыгивания носят функциональный (преходящий) характер. Они достаточно уверенно купируются постуральной терапией, назначением на короткий срок смесей с загустителями и (или) прокинетиков. Вряд ли есть основания ставить таким детям диагноз ГЭРБ. Последний будет обоснован только при затяжном, рецидивирующем характере заболевания, появлении экстраэзофагеальных симптомов, а также так называемых "симптомов тревоги": рвота с кровью, рвота фонтаном, анемия и др. У детей старшего возраста на первое место выходят жалобы эзофагеального характера, респираторные нарушения и постгеморрагические анемии.
У больных с ГЭРБ необходимо также принимать во внимание жалобы церебрастенического характера, нарушение формулы сна, эмоциональную лабильность, метеочувствительность. Выраженность этих расстройств прямо коррелирует со степенью ГЭР.
Симптом белого пятна наблюдается при асфиксии у новорожденных, а также при сильных шоковых состояниях. Обнаружил это свойство еще в 1901 году исследователь невропатолог Мантейфель. Вслед за ним симптом детально описали в своих трудах Лайгнель и Левастин в 1924 г.
Симптом часто служит признаком облитерирующего эндартериита или нейроинтоксикации. При шоковых состояниях, острой недостаточности кислорода, белое пятно может держаться на лбу или на пальце пострадавшего более 20 секунд.
Содержание
Что такое?
Симптом Мантейфеля, или еще по-другому — симптом белого пятна, свидетельствует о недостатке кровообращения в капиллярах нижних и верхних конечностей, обусловленном проблемами с сердцем или недостатке кислорода.
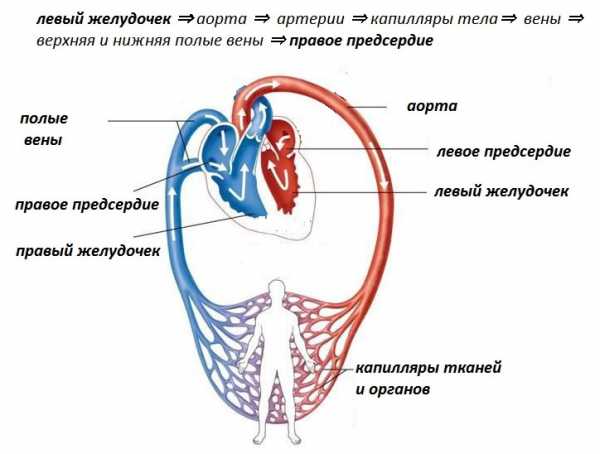
Наблюдается при шоковых состояниях в связи с кровопотерей. На пальце руки в середине ногтевого ложа при нажатии на конец ногтя будет наблюдаться расширение и сужения четкого белого пятна. Такое же пятно будет на стопах возле пальцев ног при нажатии пальцем на кожу. Положительный симптом определяется в том случае, если пятно держится не менее 3 секунд.
Почему пятно держится, не уходит моментально после нажатия? Это происходит вследствие повышенной возбудимости автономной нервной системы при шоке.
Симптом белого пятна при удушье
Иногда при родах случаются осложнения: обвитие плода пуповиной, неправильное предлежание или другие причины. Такие случайности при родах приводят к тому, что ребенку недостает кислорода и он рождается с асфиксией. При этом дыхание и сердцебиение могут вовсе отсутствовать, или дыхание оказывается прерывистым и непостоянным.
Насколько серьезно удушье новорожденного показывает шкала Апгар — это общая оценка новорожденного в первую минуту его жизни. Исходя из тех симптомов, которые описаны в таблице, врачи могут дифференцировать слабую, среднюю и тяжелую степень асфиксии новорожденного.

Синдром белого пятна присутствует при тяжелой и средней тяжести удушья. В течение нескольких секунд после надавливания на пятку, пятно не уходит. Если при этом дыхание крайне слабое, биение сердца отсутствует, неонатолог должен предпринять срочные меры по восстановлению дыхания и сердечного ритма.
При своевременной помощи ребенок быстро восстанавливает дыхательную функцию. Однако нужно провести некоторые исследования и выяснить, не начались ли повреждения тканей мозга от недостатка кислорода.
Признаки удушья
Гипоксия (от греческого) — недостаток кислорода (древнегреч. ὑπό — внизу + греч. οξογόνο — кислород). В народе говорят — удушье. Оно случается у детей и взрослых людей, например, при отравлении угарным газом. Следующие признаки могут свидетельствовать об удушье:
- Посинение кожи.
- Слабость.
- Головокружение.
- Головная боль.
- Возможна тошнота.
- Симптом белого пятна.
Из-за недостатка воздуха в крови сразу страдают капилляры на конечностях. Один из характерных признаков гипоксии изучаемое проявление длительностью в 3 секунды. Давление нужно оказать на основание пальцев стопы 1–3, и удерживать около 2–3 секунд.
Асфиксия новорожденного ребенка МКБ 10
Согласно международному коду МКБ, тяжелая асфиксия новорожденных кодируется шифром Р 21. Сердцебиение менее 100 ударов в минуту.
Если асфиксия легкая, и симптом белого пятна у новорожденного отсутствует, то врач вовсе может не писать в карту ребенка этот диагноз и никаких особенных мер не предпринимать.
Шоковые состояния
При шоковых состояниях вследствие тяжелых переломов, ножевых ран и кровопотерь, связанных с ранением, нужно обязательно проверить симптом белого пятна. Если он есть, значит, организм уже потерял много крови и испытывает недостаток питательных веществ и кислорода. При шоке 3 степени количество кровопотери достигает 50 %, а общее ЧСС — 130–140 уд. в минуту.
Любой шок протекает в 2 фазах. Начинается шоковая реакция с эректильной фазы, — когда нарастает психомоторное возбуждение. Затем идет торпидная фаза, когда давление постепенно падает. Симптом белого пятна в норме — это буквально пару секунд. Если отметина сохраняется дольше 5 секунд, значит, начинается вторая фаза с падением сердечного выброса и побледнеем кожного покрова.
Шок, вызванный инфарктом, или кардиогенный шок, приводит к резкому снижению сердечного выброса крови. Это приводит к гипоксии и в 90 % случаев к моментальной смерти.
При шоке необходима квалифицированная первая помощь больному. Его кожа становится влажной, холодной из-за снижения температуры, приобретает необычный мраморный оттенок. Давление резко падает и человек теряет сознание. Симптом белого пятна при шоке, вызванном инфарктом, бесполезно проверять.
Проявление при нейроинтоксикации
Нейроинтоксикация из-за отравлений или вследствие инфекции, также будет стрессом для сердца. Симптом белого пятна при шоке 3 степени также будет наблюдаться. Кроме того, будут наличествовать другие яркие симптомы:
- спутанность сознания;
- сниженная температура;
- сбитый синусовый ритм сердца — брадикардия;
- парез кишечника;
- цианоз кожи.
Первая помощь при выраженной интоксикации — это вызвать рвоту. И срочно позвонить в скорую помощь.
Экзема – хроническое, кожное, незаразное, воспалительное заболевание, характеризующееся высыпаниями, зудом, периодами обострения и ремиссии (улучшения).
Другое название экземы- мокнущий лишай. В переводе от ekzeo — вскипать, этим объясняется свойство пузырьков быстро вскрываться, наподобие пузырьков кипящей воды.
Само заболевание широко распространено.
Выделяют две формы экземы: острая и хроническая.
Различают следующие разновидности экземы:
- Истинная (идиопатическая) форма характеризуется острым началом заболевания. Поражение симметрично (чаще кисти вовлекаются, но располагаться могут в любом месте), границы нечеткие. Отмечаются очаги покраснения, на фоне которых образуются везикулы (пузырьки), папулы (узелки), кожа отечна; через некоторое время пузырьки вскрываются, образуя эрозии (дефект кожи), выделяется серозное содержимое (называется экзематозные колодцы) – такое состояние называется мокнутие, затем содержимое ссыхается и образуются серозные (если серозное содержимое) или геморрагические (т.е. кровяные ) корочки.
- Микробная экзема развивается на месте хронических очагов инфекции, при присоединении инфекции, можно выделить следующие подвиды.
Микотическая форма — при присоединении грибкового компонента, присоединяется шелушение.
Паратравматическая форма — высыпания располагаются на месте травмы.
Варикозная форма — на фоне трофических нарушений, чаще всего располагаются на голенях, высыпания синюшно-лилового цвета, располагаются ассиметрично.
Нумулярная (монетовидная) — синюшно-розоватые высыпания, с везикулами, папулами, мокнутием, диаметр 1,5- 3 см.
Дисгидротическая экзема — локализуется на ладонях, подошве, боковой поверхности пальцев, характеризуется отечностью, мокнутием, пузырьками, узелками.
- Себорейная экзема развивается у больных себореей на участках кожи , богатых сальными железами (волосистая часть головы, ушные раковины, область пупка, груди, между лопатками, между ягодицами, элементы виде шелушащихся пятен на фоне покраснения .
- Профессиональная экзема возникает преимущественно на открытых частях кожи в результате воздействия профессиональных вредностей, диагноз ставит профпатолог. каждое новое обострение протекает сильнее и тяжелее, дольше. При устранении причины отмечается улучшение.
- Экзема у детей отличается выраженностью экссудативного компонента, обилием высыпаний. Поражается кожа лица (только кожа около рта остается свободной от высыпаний). Склонность к присоединению инфекции.
- Тилотическая (мозолевидная) как и дисгидротическая, локализуются элементы на ладонях и подошвах, роговой (поверхностный) слой утолщается, образуются участки гиперкератоза в виде омозолелостей на месте пузырьковых элементов.
Симптомы экземы
При всех разновидностях экземы отмечаютя отечность, покраснение кожи, на этом фоне пузырьки, мокнутие, серозные и/или геморрагические корочки, шелушение, расчесы, трещины, пятна от насыщенно розового до синюшно-лилового цвета. Сильный зуд, особенно вечером и после контакта с водой.
Провоцирующие факторы экземы
В основе процесса лежат иммунные нарушения, приводящие к аллергическому воспалению замедленного типа.
Важную роль играют психосоматические факторы, нарушение функций нервной, эндокринной, пищеварительной систем, внешние раздражители(физические, химические, бактериальные, и др) , наследственная предрасположенность.
Осложнения при экземе
К осложнениям относится присоединение инфекции, грибкового компонента.
Диагностика экземы
Постановка диагноза основана на клинической картине и анамнезе.
Лечение экземы
Лечение экземы комплексное.
- в первую очередь оно направлено на устранение фактора, спровоцировавшего развитие заболевания: устранение невротических расстройств, ликвидация нейроэндокринных нарушений, обострений хронических заболеваний, гипоаллергенная диета;
- гипосенсибилизирующая терапия (растворы тиосульфат натрия, хлорид кальция внутривенно, глюконат кальция, магния сульфата внутримышечно);
- антигистаминные препараты (димедрол, пипольфен, супрастин, тавегил, диазолин, циметидин, задитен, перитол, фексадин, кларотадин, телфаст или др.);
- при тяжелых формах экземы назначаются кортикостероидные гормоны (например: преднизолон);
- иммунокорректоры (декарис, тактивин, тималин, диуцифон, метилурацил, пентоксил);
- при острой форме назначают гемодез, мочегонные средства;
- витамины группы B;
- наружное лечение: примочки с борной кислотой, нитратом серебра, димексидом (при острой мокнущей экземе); раствор дипросалика, салициловая мазь, борная мазь, крем с кетоконазолом, мазь тридерм , целестодерм, лоринден C, дипрогент, мазь Вилькинсона, жидкость Кастеллани (ею после вскрытия пузырьков обрабатывают кожу); ванночки с перманганатом калия с последующим вскрытием и тушированием пузырьков
- минимальный контакт с водой в период обострения.