Буллезный эпидермолиз (БЭ), или, как его еще называют, синдром бабочки – это очень редкое наследственное заболевание. Таких детей прозвали детьми-бабочками. Если с этим названием у вас возникают какие-то красивые ассоциации, то сама болезнь далеко не эстетична. На самом деле, больные буллезным эпидермолизом всю свою жизнь проводят в мучительных страданиях. Причина — их кожа, хрупкая, как крылья бабочек.

К сожалению, болезнь «синдром бабочки» вылечить невозможно. Потому что она глубоко заложена на генетическом уровне. Таким детям необходим специальный уход: полностью мягкое окружение, одежда и обувь. В России эта неизлечимая болезнь даже не внесена в список самых редких заболеваний. Однако существует специализированный фонд помощи детям-бабочкам «БЭЛА».
Ежегодно жертвуется немало средств в этот фонд, чтобы хоть как-то помочь детям, у которых имеется болезнь «синдром бабочки». Фотографии больных можно увидеть и в нашей статье, и в научной медицинской литературе. Однако информация о буллезном эпидермолизе не получила должного распространения в России и странах СНГ.
Заболевание «синдром бабочки» не известно широкой публике. Мало кто даже может выговорить ее сложное название – буллезный эпидермолиз. Однако такие дети есть по всей России и в странах СНГ. У каждого из больных одинаковая проблема: местные врачи не знают, как с ними поступить, диагноз ставится "на глаз", и не всегда верный относительно видов этого заболевания. А порой матери вообще прячут таких детей, что приводит к их гибели из-за неправильного ухода.
Синдром бабочки характеризуется появлением на коже человека пузырьковой сыпи. В зависимости от пузырьков выделяют следующие виды буллезного эпидермолиза (БЭ):
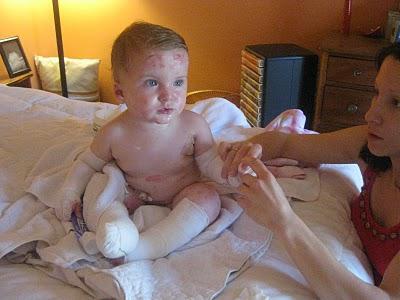
Синдром бабочки – это результат неправильного формирования белка в коже или полное его отсутствие. Также причиной развития болезни могут стать спонтанные генные мутации.
При рождении кожа у больного ребенка сползает как шкурка у змеи. Конечно же, это вызывает шоковую реакцию у матери. Многие просто отказываются от больных детей еще в родильном доме. Но шанс выжить у ребенка с болезнью буллезный эпидермолиз в детском доме практически равен нулю.

Самый тяжелый период у больных – это возраст до 3-х лет. Постепенно, при правильном уходе, кожа грубеет. А маленькие дети при попытке ползти, сдирают себе все коленки и руки. Кожа покрывается волдырями и слезает, причиняя сильную боль. Таким детям нельзя даже пожать руку, как обычному человеку. С взрослением они постепенно учатся себя оберегать. В возрасте старше 3-х лет жить становится легче.
Однако больные тяжелой формой буллезного эпидермолиза ежедневно испытывают сильную боль и зуд, от которых не помогают даже антигистамины. Кроме того, раз в три дня они должны терпеть необходимые и болезненные перевязки. Такие дети, как и все другие неизлечимо больные, являются особенными. У них невообразимые глаза, наверное, от этой невыносимой боли, которую мы не в силах понять.

Буллезный эпидермолиз – это группа дерматологических заболеваний, для которых характерно образование пузырьков на коже и слизистых оболочках. При этом патологическом состоянии наблюдается повышенная ранимость покровов: малейшее надавливание провоцирует возникновение проблемы.
Содержание
- 1 Буллезный эпидермолиз – причины возникновения
- 2 Буллезный эпидермолиз – симптомы
- 3 Буллезный эпидермолиз – лечение
- 4 Лечится или нет буллезный эпидермолиз?
- 5 Буллезный эпидермолиз – продолжительность жизни
- 6 Что это за болезнь
- 7 Причины
- 8 Классификация
- 9 Клиническая картина
- 10 Продолжительность жизни больных
- 11 Диагностика
- 12 Лечение
- 13 Вопрос – ответ
Буллезный эпидермолиз – причины возникновения
Из-за повышенной хрупкости кожи эта патология еще известна как болезнь бабочки. Буллезный эпидермолиз причины развития имеет разнообразные. Это связано с тем, что существует несколько вариантов протекания заболевания. Основная причина данного патологического состояния – мутация 10-ти различных генов. В результате такого сбоя начинается разрушение белка. Данный процесс происходит под влиянием болезнетворного секрета. От того, какие поражены гены, зависит разновидность патологии:
- Если мутировали KRT5 и KRT14, у пациента диагностируется простая форма недуга.
- Когда сбой произошел в генах LAMB3 и LAMA3, речь идет о пограничном типе заболевания.
- Мутация COL7A1 чревата развитием дистрофического типа заболевания.
Учитывая все это, буллезный эпидермолиз чаще происходит при генном сбое, влекущем за собой активацию вредоносных ферментов. Все это приводит к разрушению белка. Без него кожа не может должным образом функционировать. Она становится очень ранимой и ломкой. Даже при малейшем воздействии извне на коже появляются язвочки и волдыри. Они доставляют множество хлопот и с большим трудом поддаются лечению.
Приобретенный буллезный эпидермолиз
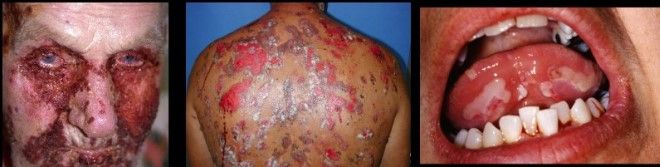
Такое патологическое состояние может проявиться в любом возрасте. Были случаи, когда данное заболевание диагностировалось у 3-хмесячного ребенка. Однако чаще буллезный эпидермолиз поражает пожилых. Подвержены развитию такого заболевания в равной степени и мужчины, и женщины. Вот как появляется болезнь бабочки:
- Развивается медленно.
- Приобретает хронический характер.
- Чаще поражает разгибательные участки, например, локти, запястья, хотя пострадать могут и другие области.
Буллезный приобретенный эпидермолиз бывает двух видов:
Врожденный буллезный эпидермолиз
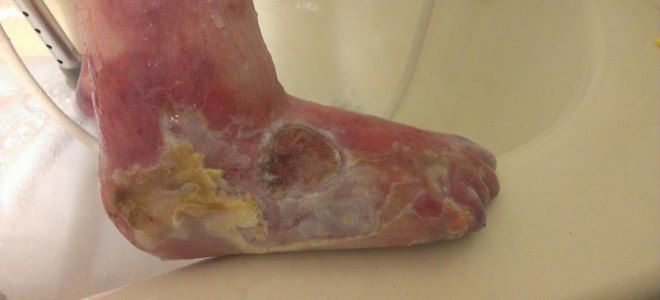
Основной фактор, влияющий на развитие данного недуга, — наследственная предрасположенность. Другими словами, патология передается от родителей к детям. Наследуется заболевание как по рецессивному, так и по доминантному признаку. Есть и другие факторы, провоцирующие возникновение болезни. От чего появляется буллезный эпидермолиз:
- вредные привычки будущей матери;
- влияние токсических и химических веществ;
- вирусные инфекции (краснуха, корь, скарлатина и другие);
- передозировка определенных медикаментов.
Буллезный эпидермолиз – симптомы
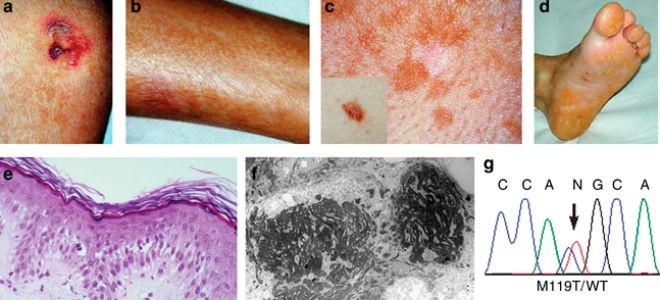
Клиническая картина напрямую зависит от типа поразившего заболевания. Например, болезнь бабочки у человека может сопровождаться стандартным проявлением – пузырьками на коже. Однако в некоторых случаях такое заболевание сопровождается поносом и сильной рвотой. Могут проявляться и другие симптомы:
- ногтевые пластины утолщаются;
- во рту появляются эрозии и язвы;
- кожа на ступнях и ладонях утолщается;
- появляются милиумы;
- редеют волосы.
В зависимости от стадии заболевание может протекать с различной степенью выраженности. Изменяться может и площадь поражения. Разнится и область локализации булл. Различают такие типы заболевания:
Простой буллезный эпидермолиз
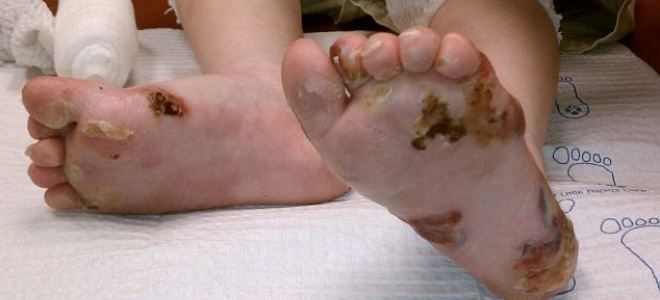
Данный тип заболевания проявляется сразу же после рождения малыша. На теле появляются волдыри, наполненные серозной жидкостью. Болезнь бабочки имеет 12 подтипов. Самыми распространенными считаются следующие варианты:
- Локализованный – заболевание поражает стопы и кисти. Его обострение наблюдается в летний период. У детей оно ярче выражено, но по мере взросления симптомы минимизируются.
- Генерализованный – считается самым тяжелым подтипом. При подобном поражении кожа покрывается водянистыми прыщами и волдырями. Одновременно на ладонях и подошвах стоп утолщается эпидермис, появляются атрофические рубцы, наблюдается деформация ногтей.
- Пятнистый – на начальном этапе заболевание протекает как простой эпидермолиз. Вскрытые волдыри оставляют на коже пигментные пятна.
- Негерпетиформный – на различных участках тела появляются одиночные пузыри.
Дистрофический буллезный эпидермолиз
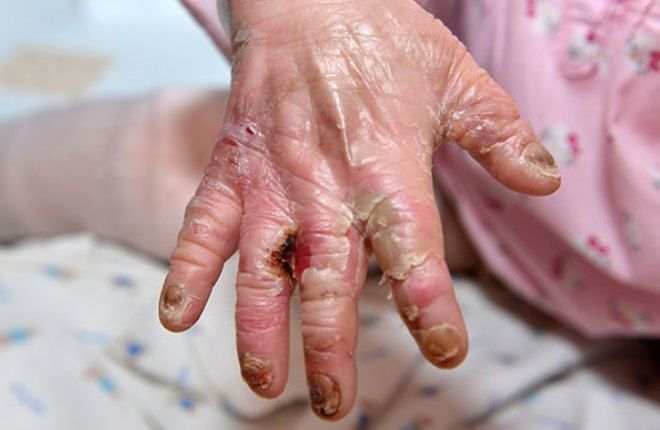
Существует два типа такого заболевания: гиперпластический и полидиспластический. К тому же различают буллезный эпидермолиз рецессивно дистрофической формы и доминантной. Для гиперпластического типа характерны следующие признаки:
- Болезнь начинает проявляться сразу же после появления на свет малыша или в течение первых двух суток.
- После любого механического воздействия на коже образуются водянистые прыщи.
- Вскрытые пузыри оставляют на коже рубцы и шрамы.
- Ногтевые пластины и зубы не деформируются.
- Заболевание не отражается на умственном и физическом развитии ребенка.
- Поражаться высыпаниями могут не только кожные покровы, но и слизистые.
- По мере взросления малыша болезнь ослабевает.
Не трудно распознать, как выглядит буллезный эпидермолиз, фото демонстрируют проявляемые при этом недуге симптомы. Для полидисплатического типа патологии характерна такая клиническая картина:
- Негативные признаки начинают проявляться сразу же после рождения крохи.
- Высыпания поражают слизистые и кожу, при этом появляться они могут спонтанно.
- В волдырях содержится жидкость с примесями крови.
- После вскрытия пузырьков на их месте образуются язвочки.
- Пациенты жалуются на сильный зуд.
- Наблюдается деформация ногтей и зубов.
- Нередко происходит самопроизвольное отторжение отдельных участков тела, например, фаланг пальцев.
- У ребенка отмечается задержка развития, как физического, так и психического .
Пограничный буллезный эпидермолиз
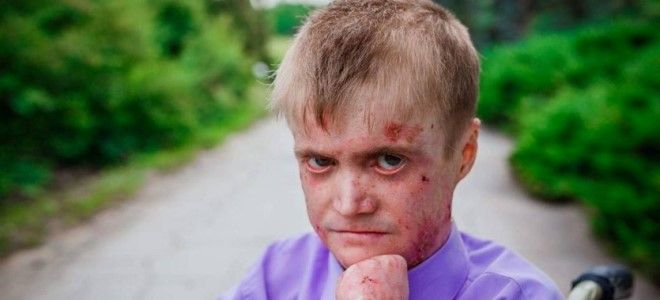
Этот тип заболевания считается чем-то средним между простой формой и дистрофической. Существует два вида такого недуга: подтипы Херлитца и не-Херлитца. Такой буллезный эпидермолиз (болезнь бабочки) имеет следующие особенности:
- увеличивается чувствительность кожи и слизистых к раздражителям;
- наблюдается грануляция соединительных тканей;
- повреждается зубная эмаль.
Синдром Киндлера

Это отдельный тип заболевания. Он считается малоизученным. К тому же встречается данный недуг очень редко. Механобуллезная болезнь характеризуется проявлением таких симптомов, как:
- образование волдырей;
- нарушение в работе пищеварительной системы;
- развитие пародонтита, кариеса и прочих заболеваний ротовой полости;
- появление нарушений в функционировании мочеполовой системы;
- истончение ногтевых пластин.
Буллезный эпидермолиз – лечение
Перед назначением терапии прописывается исследование, позволяющее подтвердить предположительный диагноз. При сборе информации учитываются жалобы пациента и проводится лабораторное исследование. Только после того как подтвердился диагноз буллезный эпидермолиз, доктор прописывает терапию. Например, для обработки вскрытых волдырей чаще используются такие антисептические средства:
- Нитрофурал;
- водный раствор Хлоргексидина биглюконата;
- хлорид метилтиониния;
- дигидрохлорид октенидина.
Если в области поражения наблюдаются признаки вторичного инфицирования, буллезный эпидермолиз дистрофический тип лечится при помощи следующих средств:
- антимикробной серебросодержащей повязки;
- мазевым атравматическим средством с восковым покрытием;
- парафинированной марлевой повязкой, пропитанной раствором Хлоргексидина;
- антимикробным силиконовым покрытием.
Назначаться могут и средства, стимулирующие регенерацию тканей:
В случае распространения инфекции прописываются следующие антибиотики:
Если поражены слизистые ротовой полости, назначаться могут такие препараты:
- Холина салицилат;
- Гидроксид алюминия;
- Ретинола пальмитат.
Лечится или нет буллезный эпидермолиз?
На сегодняшний день не существует терапии, позволяющей полностью избавиться от заболевания. Пациентам, у которых диагностирована такая патология, назначается лишь симптоматическое лечение, благодаря которому можно немного улучшить их состояние и минимизировать неприятные ощущения. По этой причине вопрос, лечится ли болезнь бабочки, все еще имеет отрицательный ответ. В данный момент времени это заболевание считается неизлечимым.
Буллезный эпидермолиз – клинические рекомендации
Для пациента очень важно, чтобы правильно была подобрана его одежда:
- Следует отдать предпочтение той, что изготовлена из натуральных тканей.
- При этом одежда не должна сжимать и стягивать.
- Желательно, чтобы она была многослойной: это позволит сохранить тепло и предупредит скопление пота.
- Нижнее белье и первый слой одежды, контактирующий непосредственно с кожей, надевать нужно швами наружу.
- Недопустимо наличие тугих резинок и ремешков.
Буллезный эпидермолиз – болезнь, при которой важно, чтобы обувь у пациента была удобной и свободной:
- Желательно, чтобы она изготавливалась из мягкой кожи, была с минимальным количеством швов.
- Во избежание травмирования следует отдать предпочтение обуви без декоративных элементов.
- Не лучшим вариантом считаются изделия на молнии: рекомендуется отдать предпочтение тем, что на липучках.
Буллезный эпидермолиз – продолжительность жизни
Прогноз при этом заболевании неоднозначный. Если диагностирована болезнь бабочки, сколько живут зависит от формы заболевания, степени поражения кожи и слизистых оболочек, возраста пациента и его общего состояния. По статистике, у новорожденных с синдромом буллезного эпидермолиза тяжелой формы продолжительность жизни небольшая. К тому же высок риск возникновения летального исхода при неправильном уходе за пациентом. У взрослых болезнь протекает легче: периоды обострения чередуются с ремиссией. Увеличению продолжительности жизни способствует регулярная поддерживающая терапия. В США, например, есть люди-бабочки, которые доживают с подобным диагнозом до 80 лет.
Кожа человека является важной анатомической структурой и играет огромную роль в его жизни. Кожные покровы защищают организм от проникновения инфекции, травм, переохлаждений и перегреваний, участвует в регуляции водного и минерального обмена и многое другое. Но при развитии кожных заболеваний страдает не только кожа, но и организм в целом. Особенно тяжело протекает такая патология, как буллезный эпидермолиз. Данное заболевание протекает очень тяжело при отсутствии должного ухода за больным и трудно поддается лечению.
Что это за болезнь
Врожденный буллезный эпидермолиз включает в себя целую группу заболеваний (более 30 форм), которые объединены одним названием. Общий признак этих болезней – появление на коже пузырей при малейшей механической травме. Данную патологию называют еще болезнью бабочки, но не от того, что вырастают крылья у больных детей, а от характерной для них чрезмерной хрупкости и уязвимости кожных покровов (у бабочки легко повредить крылья). В механизме возникновения пузырей лежит сдвиг между верхними и нижними слоями кожи. Назвать болезнь данным термином предложил немецкий врач – дерматолог Генрих Кёбнер. Группа данных заболеваний генетически детерминирована и может наследоваться по аутосомно-рециссивному и по аутосомно-доминантному типу, доказано, что мутации затрагивают более 10 генов.
Эпидемиология
 Болезнь буллезный эпидермолиз распространена на территории 70 (всего 85) субъектов РФ. Частота ее составляет 0 – 19, 73 случаев на 1000000 населения. В России заболеваемость буллезным эпидермолизом достигает 1:50 тыс. – 1:300 тыс. населения.
Болезнь буллезный эпидермолиз распространена на территории 70 (всего 85) субъектов РФ. Частота ее составляет 0 – 19, 73 случаев на 1000000 населения. В России заболеваемость буллезным эпидермолизом достигает 1:50 тыс. – 1:300 тыс. населения.
Исследователи патологии выявили, что во многих странах мира в структуре болезни преобладает простой буллезный эпидермолиз, а в некоторых странах – дистрофический буллезный эпидермолиз. Половые различия для данной патологии не характерны. Отмечено, что среди зарегистрированных пациентов преобладают дети и подростки, что связано с высокой смертностью таких больных.
Причины
В норме слои кожи человека скрепляются между собой различными по составу веществами. В основе развития данной патологии лежит дефект крепления между эпидермисом (поверхностный сой кожи) и дермой (более глубокий слой). Развитие заболевания обусловлено генными мутациями в тех генах, которые отвечают за синтез структурных белков кожи – обеспечивающих механизм крепления между разными ее слоями. На сегодняшний день обнаружено больше 1000 мутаций в 15 генах кожных структурных белков, которые приводят к возникновению различных форм буллезного эпидермолиза. Мутации вызывают нарушение образования белков: полное отсутствие белка, производство неполноценного белка, который не способен «склеивать» слои кожи, синтез белка с нарушенным строением, из-за чего протеазы (ферменты, разрушающие белки) получают легкий доступ к белку. Таким образом становится понятно, что причинами патологии являются генные нарушения и болезнь передается по наследству.
При простой форме заболевания мутации присутствуют в генах: KRT5, KRT14, РКР -1, PLEC, ITGA6, ITGB4. При этом образуются дефектные белки в поверхностном слое кожи (в кератиноцитах): десмоплакин, кератин 5 и 14, плектин и другие, на которые воздействуют протеазы, которые выделяются при механическом воздействии на кожу, что и приводит к образованию пузырей.
Мутации в генах LAMB3, LAMA3, COL7A1 и ряде других вызывают дефект в образовании белков базальной мембраны (нижний слой эпидермиса): ламинин 332, коллаген 17, интегрин и приводят к развитию пограничной формы эпидермиса. Данная форма помимо образования кожных пузырей характеризуется чрезмерной ломкостью кожи и более тяжелым течением.
Дистрофическая форма болезни развивается при мутациях в гене COL7A1, что отвечает за синтез киндлина и коллагена 17 и располагается в соединительнотканных волокнах кожи. Снижение образования данных белков вызывает не только легкое образование пузырей и эрозий, но и приводит к поражению других органов (слизистая дыхательной системы и ЖКТ, контрактуры суставов). Дистрофическая форма болезни протекает тяжело, с образованием грубых рубцов на коже, на которых часто возникают злокачественные образования.
Классификация
На сегодняшний день известно множество разновидностей заболевания и предприняты попытки классифицировать их на определенные типы. Существует множество классификаций, что заставляет путаться в них даже исследователей буллезного эпидермолиза. Самая современная классификация данной патологии, используемая дерматологами, включает 4 основных формы (типа) буллезного эпидермолиза, каждый из которых делится на подтипы:
- Простой буллезный эпидермолиз
К этому типу заболевания относится 12 подтипов. Уровень, на котором образуется пузырь – интраэпидермальный слой. Самыми распространенными подтипами выступают: синдром Вебера-Коккейна, синдром Кёбнера, синдром Доулинг-Меары. Наследование данного типа происходит и аутосомно-доминантно и аутосомно-рецессивно. Пузыри образуются внутриэпидермально и субэпидермально – поражены белки эпидермиса.
- Пограничный буллезный эпидермолиз
Включает 2 подтипа, в одном из которых имеется 6 самостоятельных форм. Уровень образования пузыря – светлая пластинка базальной мембраны эпидермиса. Самой тяжелой формой данного типа выступает подтип Герлитца, смертность при котором очень высока. Из-за образования пузырей на уровне светлой пластинки данная форма получила название «пограничный» эпидермолиз.
- Дистрофический буллезный эпидермолиз
Делится на 2 подтипа, в зависимости от механизма наследования (доминантный или рецессивный). Доминантный встречается чаще. В рецессивный подтип дистрофического эпидермолиза входит несколько форм, одна из которых самая тяжелая – подтип Аллопо-Сименса. Уровень образования пузырей – сосочковый слой дермы, что вызывает образование длительно заживающих эрозий и появление грубых шрамов.
Эту форму называют еще смешанным эпидермолизом, она считается редкой и малоизученной. Особенность данного типа – формирование пузырей и в эпидермисе, и в дерме, и на уровне светлой пластинки.
Клиническая картина
Ведущим клиническим признаком заболевания при любой его форме является возникновение пузырей в ответ на незначительную механическую травму. Подтипы простого эпидермолиза характеризуются образованием полушаровидных, напряженных и заполненных жидкостью пузырей, которые формируются в местах трения/травмирования. Пограничная и дистрофическая формы сопровождаются образованием вялых, со складками покрышкой, которая провисает под весом жидкости. Такие пузыри легко вскрываются и образуются не только в районах травмирования, но и в зонах растяжения (складки паха и подмышечные, в области шеи). При любом типе патологии могут формироваться множественные пузыри и эрозии, которые захватывают большую площадь кожи. Эрозии отличаются длительным заживлением при любой разновидности болезни.
Простая форма болезни
Локализация пузырей на стопах и кистях рук, а при тяжелом течении патологии поражается вся кожа больного. Если болезнь протекает легко, то пузыри заживают, не оставляя рубцов. Простая форма делится на 2 больших подтипа: локализованный и генерализованный.
Локализованный простой БЭ или синдром Вебера-Коккейна характеризуется образованием пузырей на ладонях и стопах, а обострение болезни приходится на летний период, когда повышается риск травматизации кожи и усиливается потливость. Чем старше становится ребенок, тем меньше у него образуется пузырей.
Генерализованный простой БЭ или синдром Доулинг-Меары отличается тяжелым течением и характеризуется формированием пузырей у новорожденных сразу после рождения. Прогрессирование болезни отмечается до года, затем процесс стабилизируется и со временем отмечается улучшение вплоть до прекращения возникновения пузырей либо их редкого образования. Часто такие пузыри заполнены гноем и покрыты слоистыми желтоватыми корочками. После того, как пузыри исчезают в местах их локализации отмечается стойкая пигментация.
К дополнительным признакам простого генерализованного БЭ относятся:
- запоры;
- анальные трещины;
- гиперкератоз;
- повреждение слизистых;
- затрудненность дыхания;
- дистрофия ногтей и сращение пальцев;
- патология сердца;
- пищеводный рефлюкс;
- образование миль (белых узелков);
- признаки анемии (бледность и слабость, головокружения);
- базальноклеточная форма рака кожи (у взрослых).
Дистрофическая форма болезни
Дистрофическая форма может наследоваться рецессивно или доминантно. Это самая тяжелая подгруппа БЭ, так как повреждается глубокий слой дермы, то заживление пузырей происходит с формированием грубых рубцов. Почти всегда при дистрофической форме болезни поражаются слизистые. Характерным и наиболее тяжелым подтипом дистрофической формы является синдром Аллопо-Сименса. Проявления заболевания видны уже с самого рождения, а многие новорожденные рождаются с полным отсутствием эпидермиса на конечностях. Особенно тяжело патология протекает в первые годы. Отмечается медленная эпителизация эрозий, вплоть до нескольких месяцев. Характерно, что чем старше ребенок, тем хуже процесс заживления. Образование грубых рубцов приводит к формированию контрактур и сращению пальцев, что в дальнейшем блокирует рост и развитие кистей/стоп. Подобные рубцовые изменения приводят к трудностям самообслуживания и передвижения. Поражение слизистых с образованием эрозий во тру заканчивается рубцеванием и формированием микростомии (сужение ротового отверстия), короткой уздечки языка, дефектом речи. Рубцевание эрозий в глотке/пищеводе ведет к образованию непроходимости и сужению пищевода, трудностям глотания. Заживление эрозий в прямой кишке нарушает дефекацию. Также больные подвержены кариесу и у них нередко имеются аномалии расположения зубов, вплоть до полной из потери.
Пограничная форма болезни
Наиболее тяжелый подтип – это синдром Герлитца, для которого характерны формирование и быстрое распространение вялых и множественных пузырей, которые почти сразу вскрываются. Избыточное разрастание грануляционной ткани ведет к образованию грануляций вокруг ротовой полости и ногтей, что возникают в первые дни жизни младенца. Также ребенка сопровождает аплазия кожи (отсутствие части кожи на волосистом покрове головы), дефект ногтей и охриплость голоса, проблемы с зубами. Заживление эрозий также сопровождается образованием грубых шрамов. Другие симптомы (некожные): задержка роста и умственного развития ребенка, нарушенность дыхания, анемия, проблемы с легкими (пневмония) и пищеварительным трактом (гастроэнтерит) и развитие сепсиса. Летальность при синдроме Герлитца очень высокая, ребенок погибает от дыхательной недостаточности (образование пузыря на слизистой дыхательных путей), сепсиса или дистрофии.
Синдром Киндлера
Данная форма характеризуется возникновением распространенных пузырных образований уже к рождению, светочувствительностью и истонченной, мятой кожей. Некожные симптомы проявляются в виде острого колита, эзофагита, сужения мочеиспускательного канала, выворотом века. Зубы остаются в порядке.
Продолжительность жизни больных
Сколько живут дети-бабочки? Ответить на данный вопрос однозначно затруднительно. Продолжительность жизни больных с буллезным эпидермолизом прямо пропорциональна форме заболевания, степени повреждения строения генов, глубины повреждения кожи и общего состояния ребенка. К сожалению, до зрелого возраста такие больные доживают редко, и в первую очередь это связано с уходом за ними, что требует множество усилий, терпения и мужества. Дети с тяжелыми генерализованными формами болезни живут всего несколько лет и погибают еще в дошкольном возрасте, например, синдром Герлитца или Аллопо-Сименса. Легкие формы, особенно простого БЭ могут со временем войти в стойкую ремиссию, а образование пузырей связано лишь с травматизацией кожи.
Диагностика
Диагноз данного заболевания ставится на основании сбора данных анамнеза и жалоб, общего осмотра пациента и подтверждается лабораторными исследованиями. Для лабораторного анализа необходимо провести гистологическое исследование участка кожи, взятого из места повреждения, где находится свежий пузырь. Гистологический анализ позволяет выявить субэпидермальную полость, но бессилен в определении типа буллезного эпидермолиза. С этой целью проводится исследование с помощью метода непрямой иммунофлюоресценции (НРИФ) или трансмиссионной электронной микроскопии:
- Биоптат кожи, который исследуют при помощи НРИФ, позволяет установить присутствие, снижение или отсутствие синтеза белков кожи. Кроме того, НРИФ помогает определить уровень повреждения кожи и образование пузыря (внутриэпидермальный уровень, внутри светлой пластинки базальной мембраны или под плотной пластинкой). В диагностике имеет значение определение недостающего белка и уровня формирования пузырного образования. Чтобы провести НРИФ, получают биоптат кожи с пузыря, образовавшегося в течение 24 и менее часов. Участок кожи берется на границе здорового места и свежего пузырного образования.
- Методом электронной микроскопии устанавливают подтип заболевания. Выявляются ультраструктурные изменения в биоптате кожи и оценивается состояние клеточных и внеклеточных образований.
Также для диагностики буллезного эпидермолиза привлекаются смежные специалисты (терапевт, гастроэнтеролог, гематолог, кардиолог, хирург, стоматолог, окулист, ЛОР-врач, онколог).
Дифференциальная диагностика
Буллезный эпидермолиз у новорожденных дифференцируют с такими заболеваниями, как:
- пузырчатка новорожденных;
- эксфолиативный дерматит;
- герпес новорожденных;
- буллезная врожденная эритродермия.
В более старшем возрасте заболевание дифференцируют со следующими патологиями:
- герпетиформный дерматит;
- буллезный пемфигоид;
- экссудативная эритема;
- эпидермальный некролиз.
Лечение
Лечение буллезного эпидермолиза задача непростая и преследует следующие цели:
- обработка пузырей и язв;
- предупреждение новых высыпаний;
- ликвидация или уменьшение интенсивности некожных симптомов;
- улучшение качества жизни пациента.
Специфической терапии при данном заболевании не разработано. Применяются симптоматические методы лечения. Больного следует осматривать дважды в день на предмет новых высыпаний. Пузырьковые образования сначала обрабатывают антисептиком, затем вскрывают, используя стерильные ножницы, скальпель или иглу. Пузырь прокалывается в двух местах параллельно коже. Покрышку пузырька снимать не следует, нужно лишь выпустить его содержимое и наложить асептическую повязку с антисептиком (нитрофурал, хлорид метилтиония и прочие). Для перевязки очага поражения используют первичные повязки из коллагеновых пористых материалов и вторичные фиксирующие. Снимают повязки, обработав их очистителем для кожи (спрей).
Если больного беспокоит зуд, назначают антигистамины и глюкокортикоиды. При значительных болях – ненаркотические анальгетики (ибупрофен, кеторол). Если ребенок глотает с трудом, лекарства перорально выписываются в жидком виде (суспензия) или вводятся парентерально. В случае присоединения вторичной инфекции назначаются антибиотики. Также показана обработка неповрежденной кожи мазями с витамином А и косметическими увлажняющими кремами дважды в день. Это повышает защитные свойства кожи. При развитии осложнений к лечению привлекаются смежные специалисты.
Уход за больным
Режим для больного ребенка должен быть охранительным. То есть запрещаются любые физические нагрузки, которые повышают потоотделение, резкие движения и травмоопасные ситуации.
Больные нуждаются в особой диете. Пища должна быть протертой, не холодной и не горячей, полужидкой и без приправ и специй. Диета должна быть богата белками, углеводами и жирами, а также витаминами и минералами – организму требуется строительные вещества для заживления эрозий. Также больной должен потреблять много жидкости (раневые участки кожи теряют тканевую влагу).
Особые требования предъявляются к одежде и обуви. Одежда больного ребенка должна быть свободной, не натирать и не стягивать кожу. Следует отдавать предпочтение одежде из натуральных материалов. Дома желательно одевать ребенка в мягкую (из байки, фланели) пижаму, а на ноги носки (тапки не желательны). Одежда должна быть многослойной, таким образом она сохраняет тепло и не допускает скопления пота. Нижнее белье и первый слой одежды надевать швами наружу. Не допускаются ремешки и пояса, тугие резинки на плавках и пижаме.
Обувь должна быть изготовлена из натуральной, но мягкой кожи, с минимумом швов и отсутствием декоративных деталей. Желательно приобретать обувь на липучках, избегая обувь с молниями. Обувь для ребенка должна быть свободной и легко надеваться, даже с повязками на ногах.
Вопрос – ответ
Нет, особых противопоказаний не существует. Не делают прививки лишь при плохом самочувствии больного (осложнение кожных высыпаний). Также не выполняются пробы Манту.
К сожалению, болезнь неизлечима, так как заложена на генном уровне. Но в медицине описаны редчайшие случаи обратного мозаицизма – восстановление работы организма, в частности, белков кожи и возникновение новых изменений в структуре генов. Но утешить родителей больного ребенка может то, что чем старше становится больной, тем легче протекает болезнь.
Да, в России существует и в настоящее время активно пренатальная диагностика генетических заболеваний, в том числе и буллезного эпидермолиза. С этой целью на сроках 10 – 14 недель выполняется хорионцентез и определяется наличие генетического дефекта у плода. Если он имеется, беременность рекомендуют прервать. Пренатальная диагностика показана семейным парам, у которых уже есть больной малыш или при подтвержденном заболевании одного из родителей.
Да, инвалидность определяется при любой форме заболевания и назначается пенсия.