Туберкулезная волчанка – это малораспространенная форма туберкулеза кожи. Заболевание тяжелое, протекает длительно, и лечению поддается плохо. А начинается обычно с небольшой малозаметной язвочки. Сейчас будет рассказано о том, каковы предпосылки данного заболевания, какие симптомы являются тревожными, а также как проводится диагностика и осуществляется лечение.
Содержание
- 1 Вкратце о недуге
- 2 Классификация
- 3 Заражение
- 4 Причины
- 5 Группы и факторы риска
- 6 Симптомы
- 7 Диагностика
- 8 Детская терапия
- 9 Терапия у взрослых
- 10 Местное лечение
- 11 Осложнения
- 12 Прогноз
- 13 Причины появления
- 14 Туберкулёз кожи фото
- 15 Разновидности туберкулеза кожи
- 16 Особенности недуга
- 17 Классификация
- 18 Причины возникновения
- 19 Симптомы туберкулезной волчанки
- 20 Диагностика
- 21 Лечение
- 22 Профилактика заболевания
- 23 Осложнения
- 24 Прогноз
Вкратце о недуге
Туберкулезная волчанка обычно обнаруживается в детском возрасте. Если рано ее диагностировать, то удастся исключить негативное воздействие на кожу лица (именно эта область поражается чаще всего).
Данный нюанс очень важен, ведь речь идет о сохранении эстетичности и привлекательности. Поздние стадии сопровождаются не только физиологическими изменениями, но еще и косметическими. Ухудшается не только здоровье больного, но и его вид.
Конечная стадия этого заболевания проявляется постепенным расплавлением тканей. Структура клеток изменяется, их питание нарушается. Поскольку недуг хронический, вылечить его невозможно. Но приостановить патологический процесс реально.
Именно поэтому так важно регулярное обследование у дерматолога. Ранняя диагностика – ключевой момент в вопросе успешного лечения.
Классификация
В условиях современной медицины можно быстро определить вид туберкулезной волчанки. Благодаря этому стало реальным скорейшее начало лечение, которое способно затормозить развитие недуга. Его разновидности таковы определяются локализацией, симптоматикой и внешним видом. Выделяют такой перечень:
- Проявления на коже лица. Как правило, язвы локализуются на лбу, носу и щеках.
- На слизистой оболочке. Симптомы обнаруживаются в носовой и ротовой полости.
- Питиарезоформная разновидность. Сопровождается шелушением поврежденных поверхностей.
- Псориазиоформная волчанка. На поврежденной поверхности формируются серебристо-серые частички.
- Серпигинозная форма. На месте язв после их прохождения образуются рубцы.
Стоит отметить, что выделяют также два виды волчанки – плоскую и бугристую. В первом случае новообразования не выступают над поверхностью эпидермиса. Во втором, наоборот, язвы «выпирают» и отличаются по цвету от здоровой кожи.
Заражение
Согласно сведениям всемирной организации здравоохранения, у каждого третьего человека на планете в организме есть туберкулезные микобактерии. Как правило, они никак себя не проявляют, находясь в состоянии покоя. Размножаются лишь тогда, когда организм «дает слабину». Микроорганизмы делятся в течение 24 часов – за короткий временной промежуток воспалительный процесс занимает большую территорию.
Палочка Коха, которая и является возбудителем, передается следующими путями:
- Воздушно-капельный. Если больной покашляет рядом со здоровым человеком, то тот легко может заразиться.
- Контактный. В данном случае здоровый человек должен воспользоваться какой-то вещью, принадлежащей носителю палочки Коха. Сюда же относятся ситуации с заражением через поцелуй или незащищенный половой акт.
- Пищевой. Если человек съесть мясо инфицированного животного, то он заразится. Однако в век современных технологий это редкость. Но в сельской местности распространено.
Также палочка Коха передается от матери к ребенку. Риск очень высок, но не стопроцентный.
Причины
Выше были перечислены клинические разновидности туберкулезной волчанки. Необходимо вкратце рассказать о том, из-за каких провоцирующих факторов возбудитель «активируется» и заболевание начинает формироваться.
Причиной всегда является травма на коже. Однако чтобы бактерии начали размножаться и расти, нужны благоприятные условия. Их обуславливают следующие нарушения:
- Ослабленный иммунитет. Организм может потерять часть своих защитных сил из-за частых болезней, стрессов либо беременности.
- Гормональный сбой. Возникает в результате патологий, касающихся эндокринной системы.
- Химиотерапия. Те препараты, которые используются для лечения рака, просто убивают иммунную систему.
- Употребление кортикостероидов. Долгое применение данных средств ослабляет организм, делая его уязвимым.
Также на развитие туберкулезной волчанки лица влияют условия, в которых проживает человек, а еще его режим дня, рацион питания и привычки.
Группы и факторы риска
Важно оговориться, что некоторые носители палочки Коха имеют настолько сильный иммунитет, что туберкулезная волчанка им не грозит. Также имеются определенные группы людей, которые больше остальных подвержены заражению. К ним относятся:
- Лица, контактирующие с носителем палочки Коха.
- Люди, злоупотребляющие алкоголем.
- Наркоманы.
- Медицинский персонал, работающий в тубдиспансерах.
- Люди, которые ведут нездоровый образ жизни.
- Обслуживающий персонал в тюрьмах и сами заключенные.
Люди из данных групп сильнее остальных подвержены заражению. При возникновении на коже открытой раны туберкулезная волчанка лица и рук возникнуть может с большой вероятностью. Особенно рискуют люди, страдающие чем-то из перечисленного:
- Заболевание щитовидной железы.
- Ожирение или избыточная масса.
- ВИЧ и другие инфекционные заболевания.
- Онкологические образования.
- Кожные патологии инфекционного или аллергического характера.
Еще всегда нужно учитывать другой весомый фактор – наличие в роду человека, перенесшего туберкулез.

Симптомы
Для туберкулезной волчанки характерны следующие физиологические проявления:
- Локализация очага на лице. Чуть реже язвы образуются на конечностях, иногда распространяются по всему телу.
- Появление маленьких прыщиков, которые похожи на потницу. Они сменяются бугорками, их количество постепенно увеличивается.
- Иссушение кожи в месте очага, появление в дальнейшем рубцов и язв.
- Ухудшение общего состояния. Человек быстро устает, очень плохо спит, страдает от головных болей.
- Появление гноя на бугорках. По мере прогрессирования заболевания раны разрастаются. Они сочатся, заживление не происходит. Во всех пораженных местах ощущается сильный зуд.
- Раны постепенно увеличиваются в размерах. Через какое-то время они сливаются в одну. Боль не проходит, лишь усиливаются.
Дальше еще хуже. Язвы, которые созрели, начинают роговеть и шелушиться. Эпидермис может буквально «отваливаться» кусками. Это дает начало некротическому процессу – ткани гниют, на месте язв образуются целые дыры.
Заболевание, если его не лечить, фактически уничтожает человека – при запущенной форме появляется риск потери носа, части уха. А щеки нередко и вовсе прогнивают насквозь.
Диагностика
Еще раз нужно оговориться, что при обнаружении подозрительных прыщиков нужно сразу записываться на осмотр к дерматологу или инфекционисту. Впрочем, диагностика туберкулезной волчанки обычно осуществляется двумя специалистами совместно.
Сначала проводится внешний осмотр, затем анализируются субъективные ощущения больного. Назначается и лабораторное исследование анализов кожи.
Очень важно провести и дифференциальную диагностику. Это позволит исключить вероятность наличия у пациента проказы туберкулоидной формы, ДКВ, красной волчанки, актиномикоза.

Детская терапия
Рассмотрев причины и симптомы туберкулезной волчанки, нужно уделить внимание и теме лечения. Врач назначает как минимум три препарата, прием которых необходимо чередовать. Обычно детям прописывают следующие медикаменты:
- Таблетированный «Рифампицин» 2 раза в сутки. Доза для детей до 12 лет рассчитывается, исходя из нормы 10-20 мг на 1 кг массы тела. Для малышей от 1 до 3 лет – по 10-30 мг на 1 веса. Подросткам, возрастом от 12 до 15 – 2-3 раза в день по 15-20 мг на 1 кг.
- «Фтивазид» трижды в сутки. Он показан грудничкам. Доза должна соответствовать норме 0,02-0,3 г на 1 кг массы. Более взрослым детям его также разрешено давать. Дозировку в таком случае увеличивают на 0,2 грамма с каждым приемом. Дошкольникам, возрастом от 3 до 7 лет, показано примерно по 0,6-0,7 грамма препарата.
- «Стрептомицин» в форме инъекций, которые ставят внутримышечно. Суточные дозировки рассчитываются исходя из следующих норм на 1 кг веса: 0,01-0,02 г (до 5 лет), 0,25-0,3 г (дошкольникам), 0,3-0,5 г (старший возраст).
Последний препарат назначают с большой осторожностью, поскольку высока вероятность возникновения побочных эффектов.
Терапия у взрослых
Продолжая рассказывать о лечении туберкулезной волчанки, нужно обсудить и то, на чем оно основывается в случае с пациентами старшего возраста. Данное заболевание у взрослых поддается терапии немного сложнее. Особенно если пациент страдает с детства.
В лечении используют специфические средства. В частности, «Ортивазид», принимаемый параллельно с витамином D2 в больших количествах (по 30 000, 50 000, а также 100 000 ЕД за сутки). Также назначается пресловутый «Стрептомицин». Взрослая суточная норма – 0,5-1 грамма.
Если у человека диагностирована язвенная, бородавчатая, опухолевидная туберкулезная волчанка, фото которой вызывают далеко не самые приятные впечатления, то показано облучение рентгеновскими лучами. Еще специалисты считают эффективным светолечение, однако его проводят в тех случаях, когда в легких нет активного инфекционного процесса.
Местное лечение
Оно назначается для того, чтобы разрушить болезненно измененную ткань. Эффективными средствами являются такие медикаменты:
- Пирогалловая мазь. Хороший препарат, но его ни в коем случае нельзя применять для устранения последствий туберкулезной волчанки в полости рта. Если его часть попадет внутрь, придется делать промывание желудка, а затем реабилитироваться животным углем, маслом, вдыханием кислорода. При сильном отравлении может понадобиться переливание крови.
- Резорциновая паста. Подходит для удаления тканей, вызванных туберкулезной волчанкой в полости рта. Однако в сфере стоматологии данный препарат в наше время считается уже устаревшим, даже опасным. Хотя когда-то данное средство было одним из лучших.
- Жидкий азот. Это средство в наше время очень популярно в лечении атопического дерматита, псориаза, красной волчанки, бородавок, пигментных пятен и т. д.
Если же имеющиеся на теле человека очаги трудно поддаются лечению, могут назначить операцию по их удалению, после которой обязательно прохождение рентгенотерапии.

Осложнения
Их не получится избежать, если не будет оказано своевременное, рациональное лечение. Осложнения серьезные, среди них:
- Рожа. Эта инфекционная патология чревата флегмонами, абсцессами, некротическими поражениями. Возможно развитие вторичной пневмонии, сепсиса. Из-за длительного застоя лимфы возникает слоновость, лимфедема.
- Элефантиаз, проявляющийся в стойком увеличении размеров той или иной части тела.
- Импетигинизация. Для этого последствия характерно распространение по всему кожному покрову гнойных поражений.
- Лимфангиты. Часто из-за волчанки воспаляются лимфатические капилляры или стволы. Сопровождаются такие процессы болезненной припухлостью и гиперемией по ходу воспаления, а также слабостью, ознобами, отеками и т. д.
Но самое тяжелое осложнение – это люпус-карцинома. Она возникает из-за малигнизации процесса, к которому приводит длительное торпидное течение волчанки.
Прогноз
Для рассматриваемого заболевания типично хроническое, длительное течение. И далеко не у всех пациентов оно протекает одинаково. У одних людей волчанка может не прогрессировать годами, даже если они не лечатся. А у других она будет развиваться и при прохождении терапии.
Исход зависит от того, насколько силен иммунитет. А еще от наличия или отсутствия других заболеваний, от условий жизни, экологической обстановки, от работы. Прогноз может быть благоприятным, если человек будет четко соблюдать врачебные рекомендации, хорошо питаться, а также постоянно укреплять свой иммунитет. При таких условиях восстановление работоспособности вполне вероятно.
Туберкулез кожи в медицине принято относить к отдельной нозологической единице, имеющей повсеместное распространение. Возбудителями в данном случае являются туберкулезные микробактерии, проникающие под клетчатку кожи. Наиболее опасны разновидности бычьего и человеческого туберкулеза (в медицине называется палочкой Коха). Встретиться с подобным заболеванием можно в любой точке мира.
При первичном туберкулезе кожи начальные симптомы начинают проявляться только спустя месяц. На месте поражения появляется папула красно-коричневого цвета, имеющая плотную структуру и преобразовывающаяся впоследствии в поверхностную язву. Данная разновидность заболевания поражается чаще всего маленьких детей. Примерно через три недели начинает проявляться лимфаденит или лимфангит. Уже к концу третьего месяца пораженной участок кожи заживает или наоборот, происходит генерализация процесса.
Причины появления
Четкой и определенной причины появления туберкулеза кожи на сегодняшний день не существует, но целый ряд провоцирующих факторов все же имеется. Для начала нужно обратить внимание, что для здоровой кожи нужны определенные условия для появления заболевания, так как она является неблагоприятной средой для микробактерий туберкулеза. В зоне риска находятся люди, имеющие следующие проблемы:
- Нарушения функций эндокринной системы
- Нарушения нервной системы
- Расстройства минерального и водного обмена
- Застойные явления сосудистого генеза
Большую роль также играют социальные факторы: условия проживания, экологические факторы и питание. Не менее важны климатические условия – отсутствие солнечного света и сырость могут стать провоцирующими факторами в развитии болезни.
Туберкулёз кожи фото
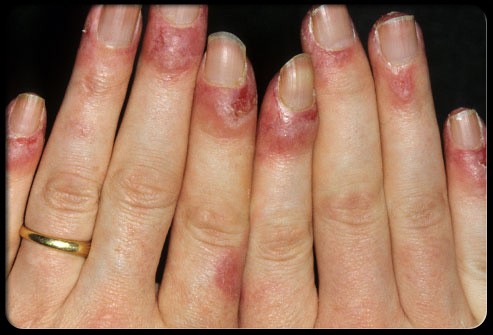
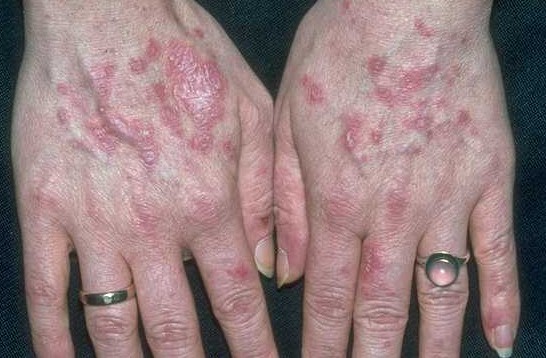
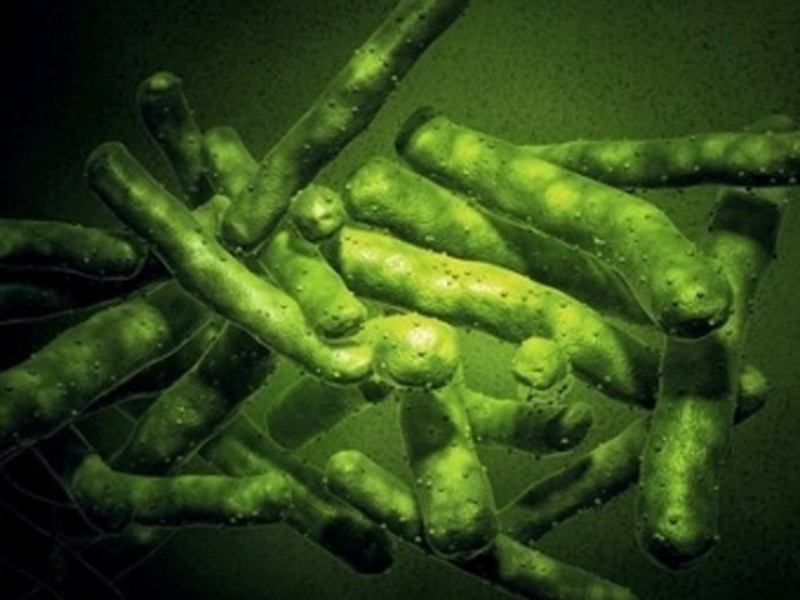
Разновидности туберкулеза кожи
На сегодняшний день различают две формы туберкулеза кожи – дессеминированный и очаговый. Каждая из них отличается течением, причинами возникновения и методами лечения.
Колликвативный туберкулез кожи
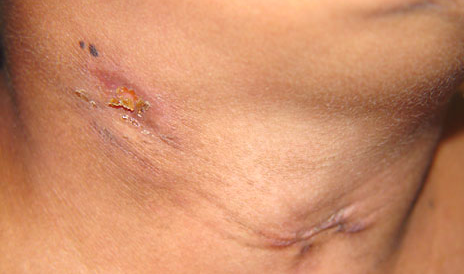 Данная форма появляется преимущественно у людей уже страдающих от туберкулеза лимфатических подкожных узлов. Именно от них бактерии попадают под кожу и провоцируют вторичное заболевание. При колликвативном туберкулезе кожи (скрофулодерма) симптомы проявляются на шее, конечностях и челюстях. Изначально появляются небольшие и безболезненные узлы, которые залегают в глубоких слоях эпидермиса и довольно быстро увеличиваются в своих размерах. Затем кожа приобретает синеватый оттенок и начинает размягчаться прямо по центру пятен, образуя сплошную кровоточащую язву. В некоторых случаях из свищевых ходов отходит некротизированная ткань. После того, как язвы затягиваются на их месте остаются «рваные» рубцы.
Данная форма появляется преимущественно у людей уже страдающих от туберкулеза лимфатических подкожных узлов. Именно от них бактерии попадают под кожу и провоцируют вторичное заболевание. При колликвативном туберкулезе кожи (скрофулодерма) симптомы проявляются на шее, конечностях и челюстях. Изначально появляются небольшие и безболезненные узлы, которые залегают в глубоких слоях эпидермиса и довольно быстро увеличиваются в своих размерах. Затем кожа приобретает синеватый оттенок и начинает размягчаться прямо по центру пятен, образуя сплошную кровоточащую язву. В некоторых случаях из свищевых ходов отходит некротизированная ткань. После того, как язвы затягиваются на их месте остаются «рваные» рубцы.
Скрофулодерма наблюдается только в детском или юношеском возрасте. Прогноз на выздоровление благоприятный при условии, что развитие заболевания не дошло до язвенного процесса. В противном случае прогноз может быть неутешительным. Для лечения используют специальные противотуберкулезные препараты и ультрафиолетовые лучи.
Милиарно-язвенный туберкулез
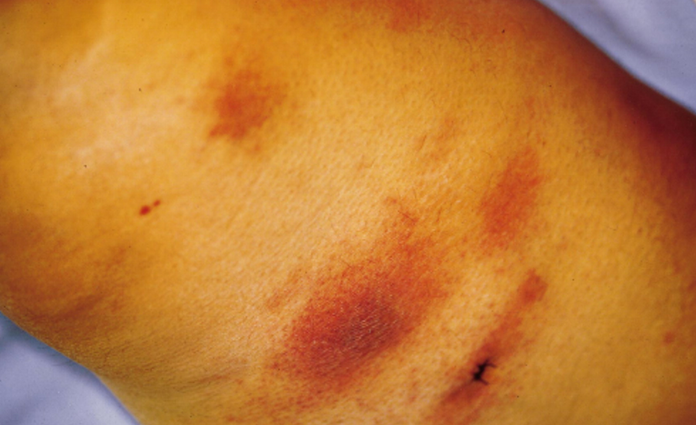 Появляется на фоне уже имеющегося туберкулеза печени, легких или кишечника. С калом, мокротой или мочой бактерии проникают под кожу и поражают слизистые оболочки. Очаги поражения данной формы локализуются в области сфинктера, носа, и рта появляется чаще всего у женщин. Для него характерно появление небольших шарообразных уплотнений (папул), сливающихся в единые очаги поражения и переходящих в кровоточащие язвы. Язвы сопровождаются сильными болезненными ощущениями (особенно в случаях, когда они локализуются в районе ануса или половых органов).
Появляется на фоне уже имеющегося туберкулеза печени, легких или кишечника. С калом, мокротой или мочой бактерии проникают под кожу и поражают слизистые оболочки. Очаги поражения данной формы локализуются в области сфинктера, носа, и рта появляется чаще всего у женщин. Для него характерно появление небольших шарообразных уплотнений (папул), сливающихся в единые очаги поражения и переходящих в кровоточащие язвы. Язвы сопровождаются сильными болезненными ощущениями (особенно в случаях, когда они локализуются в районе ануса или половых органов).
В связи с успешным лечением в последние годы всех форм туберкулеза — язвенная встречается очень редко. Прогноз благоприятный, а лечение основано, в первую очередь, на лечении общего туберкулеза. Применяется рентгенотерапия, очаги поражения обрабатываются раствором молочной кислоты. В единичных случаях может быть применено хирургическое удаление главного очага.
Туберкулезная волчанка
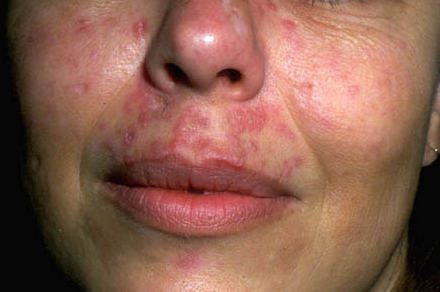 Данная форма туберкулеза кожи считается самой распространенной. Характерной особенностью считается хроническое течение с медленным прогрессированием. Часто встречаются случаи, когда заболевание начиналось в детском возрасте и продолжалось всю жизнь. В большинстве случаев очаги поражения локализуются на лице: нос, щеки, губы. Также встречаются поражения туловища, конечностей и слизистых оболочек. Первыми признаками люпоидного туберкулеза кожи – маленькие высыпания коричнево-красного цвета. На ощупь они мягкие и гладкие и лишь в дальнейшем начинают шелушиться. Люпомы чаще всего локализуются группами в отдалении друг от друг и лишь с течением заболевания могут сливаться. В случае надавливания на группу люпом из них сочиться кровь, а пустые отверстия имеют желтоватый оттенок.
Данная форма туберкулеза кожи считается самой распространенной. Характерной особенностью считается хроническое течение с медленным прогрессированием. Часто встречаются случаи, когда заболевание начиналось в детском возрасте и продолжалось всю жизнь. В большинстве случаев очаги поражения локализуются на лице: нос, щеки, губы. Также встречаются поражения туловища, конечностей и слизистых оболочек. Первыми признаками люпоидного туберкулеза кожи – маленькие высыпания коричнево-красного цвета. На ощупь они мягкие и гладкие и лишь в дальнейшем начинают шелушиться. Люпомы чаще всего локализуются группами в отдалении друг от друг и лишь с течением заболевания могут сливаться. В случае надавливания на группу люпом из них сочиться кровь, а пустые отверстия имеют желтоватый оттенок.
В некоторых случаях туберкулезная волчанка может выглядеть как опухоль, особенно когда локализуется на кончике носа или в области ушных раковин. В момент распада люпом на их месте могут образоваться большие язвы. Болезнь может развиваться в течение многих лет с еле заметным прогрессированием. Очень часто туберкулезная волчанка может осложниться раком кожи и рожистым воспалением.
Лечение данной формы очень специфическое и многое зависит от клинической картины больного, начиная от светолечения и заканчивая облучением рентгеновскими лучами. В особо тяжелых случаях могут быть применено хирургическое удаление очагов поражения, но чаще всего используют или жидкий азот или раствор молочной кислоты (когда очаги поражения располагаются на слизистых оболочках).
Прогноз на туберкулезную волчанку в большинстве случаев положительный и во многом зависит от сопротивляемости организма больного, своевременно начатом лечении и соблюдении диеты. Но нужно не забывать, что заболеванию характерно медленное развитие и отсутствие прогрессирования даже в отсутствие специализированного лечения.
Бородавчатый туберкулез кожи
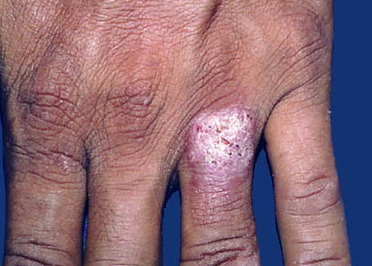 Данная форма чаще всего встречается у взрослых преимущественно у лиц мужского пола. В зоне риска находятся люди со специфической профессией:
Данная форма чаще всего встречается у взрослых преимущественно у лиц мужского пола. В зоне риска находятся люди со специфической профессией:
- Работники скотобоен
- Патологоанатомы
- Ветеринары
- Мясники
- Работники медицинских учреждений, где есть непосредственный контакт с больными, имеющими активные фазы туберкулеза.
Характерной особенностью бородавчатого туберкулеза считаются высыпания в виде бугорка сине-красного цвета размером с горошину. Очаги поражения локализуются в тылу костей и на пальцах рук, в редких случаях на стопах. В некоторых случаях вокруг главного очага могут возникать новые бляшки с бородавчатыми образованиями, из которых выделяются капельки гноя.
Диагностика требует определенных навыков, так как клиническая картина может быть спутана с вегетирующей пиодермией, бластомикозом и простыми бородавками. Большое внимание уделяется очагам поражения, которые имеют три особенности: фиолетово-красную каемку, бородавчатые образования и атрофический участок кожи с бугристым дном. Лечение проводится противотуберкулезными препаратами, облучением рентгеновскими лучами, вычищением очагов поражения острой ложечкой и прижиганием.
Лихеноидный туберкулез кожи
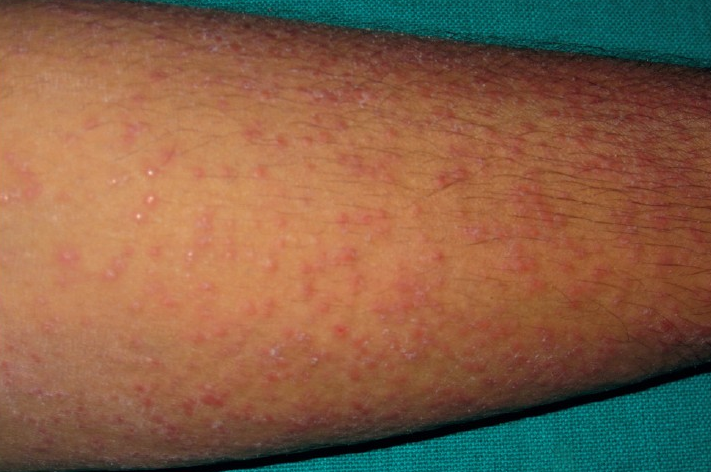 Чаще всего наблюдается у ослабленных детей, страдающих от активного туберкулеза легких и лимфатических узлов. Может также развиваться в следствие лечения туберкулезной волчанки. Данная форма проявляется в виде высыпаний серо-красноватого оттенка по форме фолликул или папул на боковых частях тела, лице, ягодицах и в редких случаях на слизистых оболочках губ. Когда высыпания локализуются группой, их можно спутать с себорейной экземой. Отмечается спонтанное появление и исчезание. Не сопровождаются болезненными ощущениями, на ощупь шероховатые.
Чаще всего наблюдается у ослабленных детей, страдающих от активного туберкулеза легких и лимфатических узлов. Может также развиваться в следствие лечения туберкулезной волчанки. Данная форма проявляется в виде высыпаний серо-красноватого оттенка по форме фолликул или папул на боковых частях тела, лице, ягодицах и в редких случаях на слизистых оболочках губ. Когда высыпания локализуются группой, их можно спутать с себорейной экземой. Отмечается спонтанное появление и исчезание. Не сопровождаются болезненными ощущениями, на ощупь шероховатые.
После полного излечения туберкулеза внутренних органов пропадают практически все высыпания на коже, в редких случаях оставляя после себя мелкие рубцы в местах очагов поражения. Туберкулиновые пробы положительные, благодаря чему диагностирование не вызывает никаких осложнений. Прогноз благоприятный, лечение такое же как и при других формах туберкулеза.
Папулонекротический туберкулез кожи
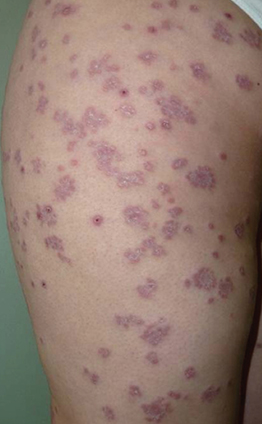 Данная форма чаще всего встречается в детском или юношеском возрасте, поражая преимущественно кожу туловища, лица и поверхности разгибательных конечностей. Характеризуется появлением большого количества фиолетовых узелков, плотно расположенных друг к другу. С течением заболевания образовываются язвочки, результатом которых становятся рубчики с фиолетовым окаймлением. Весь процесс от появления первичных симптомов и до полного выздоровления занимает от 4-8 недель.
Данная форма чаще всего встречается в детском или юношеском возрасте, поражая преимущественно кожу туловища, лица и поверхности разгибательных конечностей. Характеризуется появлением большого количества фиолетовых узелков, плотно расположенных друг к другу. С течением заболевания образовываются язвочки, результатом которых становятся рубчики с фиолетовым окаймлением. Весь процесс от появления первичных симптомов и до полного выздоровления занимает от 4-8 недель.
Диагностируется папулонекротическая форма туберкулеза кожи с помощью гистологического исследования и на основе клинических проявлений. Лечение проводится ультрафиолетовым излучением и с помощью приема противотуберкулезных препаратов. Прогноз, при условии отсутствия поражения туберкулезным процессом внутренних органов, благоприятный.
Напоследок хотелось бы обратить внимание, что самыми главными условиями для успешного полного излечения от любой формы туберкулеза кожи считаются: своевременное выявление заболевания на ранних стадиях, квалифицированное лечение, улучшение условий жизни и труда и правильное сбалансированное питание.
Кожные поражения, сопровождающиеся изменения в состоянии верхнего слоя эпидермиса, влекут за собой проявление косметологических дефектов и могут стать причиной патологических изменений кожи. Туберкулезная волчанка, имеющая другое название вульгарная волчанка, является нечасто встречающимся поражением кожи (преимущественно лица), которое начинает обнаруживаться в детском возрасте и с возрастом продолжает усугубляться. ранняя диагностика этого заболевания позволяет исключить крайне негативное воздействие на кожу лица и сохранить по мере возможностей его привлекательность, поскольку более поздние стадии болезни сопровождаются значительными изменениями и ухудшением общего внешнего вида больного.
Конечным результатом туберкулезной волчанки является постепенное расплавление тканей, которое сопровождается изменением структуры клеток, нарушением их питания. Длительное течение хронического типа не дает возможности полностью вылечить заболевание, однако вовремя принятые лечебные меры позволяют приостановить патологический процесс. В основном проявления данного поражения кожи выявляются на поверхности кожи лица, преимущественно на щеках, носу и лбу. Однако иногда диагностируется туберкулезная волчанка и на слизистых оболочках, где лечение еще в большей степени затруднено.
Особенности недуга
Поскольку данное заболевание наиболее часто проявляется еще в детском возрасте, при достаточном внимании к нему вероятно остановка усугубления патологического процесса в коже. И даже при отсутствии полного излечения и остановки текущих в эпидермисе изменений имеется реальная возможность предупреждения обезображивания кожи лица. Выявление заболевания производится в ходе медицинского осмотра у врача-дерматолога, который при анализе внешних проявлений и субъективных ощущений больного сможет получить необходимые данные о текущем процессе и поставить после лабораторных исследований проб кожи лица окончательный диагноз.
Излечивание заболевания возможно, однако для этого необходимо его ранняя диагностика, правильно составленная адекватная система лечебного воздействия и сопутствующие меры (уход, питание, распорядок дня и положительный эмоциональный фон), которые буду стимулировать организм к выздоровление. Поддержание необходимого уровня иммунитета также поможет скорее вернуть кожу лица в естественное состояние, сохранить ее здоровье и привлектаельность.
Обычно волчанка начинает свое развитие после перенесенных механических травм кожи лица, которые при наличии ряда скрытых инфекций дают толчок к развитию данного недуга. Первым проявлением болезни является образование на поверхности кожи выступающих над ее поверхностью бугорков, которые имеют красновато-коричневый оттенок, верхняя часть которых гладкая. Впоследствии поверхность бугорков начинает шелушиться, бугорки, имеющие научное название «люпомы», сначала представляют собой одиночные новообразования, а затем, по мере прогрессирования болезни, сливаются, образуя единое пятно красновато-коричневого цвета.
Туберкулезная волчанка (фото)

Классификация
Благодаря имеющейся сегодня в медицине классификации имеется возможность отнесения выявленного вида патологии кожи лица к определенному виду, что дает возможность его скорейшего излечения по составленной схеме воздействия. Однако следует учитывать, что течение болезни у разных больных может существенно различаться, восприятие организмом проводимого лечения также различно, потому возможность коррекции медикаментозного воздействия и точное соблюдение рекомендаций лечащего врача позволит скорее устранить внешние проявления болезни. Лечением данного заболевания занимаются врач-дерматолог и инфекционист, который выявляет имеющиеся в организме скрытые и параллельно текущие заболевания и назначает при их наличии необходимое лечение.
Классификация болезни включает в себя следующие разновидности болезни, которые определяются расположением язвенных поверхностей на коже лица, их внешним видом и основной симптоматикой:
- расположенные проявления на коже лица — наиболее часто располагаются места изъязвления на щеках, носу и части лба;
- на слизистой оболочке — такая разновидность болезни выявляется на слизистых в полости рта и носа;
- также заболевание может подразделяться на питиарезоформную разновидность, сопровождающуюся выраженным шелушением поврежденных поверхностей, псориазиоформная волчанка, при развитии которой на поверхности люпом образуется значительное количество серебристо-серых частичек, серпигинозная форма — образование язв сопровождается образованием рубцов в местах их локализации.
Также существует разделение проявлений заболевания на два основных вида — плоская и бугристая волчанка.
- При плоской разновидности люпоны имеют вид плоских новообразований, не выступающих над поверхностью кожи,
- а при бугристой разновидности образования выступают над кожей и имеют отличающийся от здоровой кожи цвет.
Перечисленные виды заболевания обладают выраженных проявлениями, что позволяет достаточно просто и быстро диагностировать текущую патологию кожи лица.
Причины возникновения
Особенно часто рассматриваемое кожное заболевание возникает после механических травм кожи лица при наличии в коже скрытых инфекций, которые при наличии провоцирующих факторов становятся причинами развития туберкулезной волчанки. Чаще всего данное поражение возникает в детском возрасте, по мере взросления человека болезнь прогрессирует. Лечение требует длительное и разноплановое, включающее в себя медикаментозное воздействие и определенные терапевтические лечебные меры.
Также причинами возникновения данного поражения может быть генетическая предрасположенность, наличие текущих воспалительных процессов в верхнем слое эпидермиса.
Симптомы туберкулезной волчанки
 Проявлениями рассматриваемого заболевания следует считать появление на поверхности кожи участков с измененными клетками, которые теряют свою эластичность за счет перерождения соединительной ткани и замещения ее рубцовой тканью. При поражении слизистых оболочек отмечается появление на их поверхности язв с измененным цветом, которые могут несколько выступать над поверхностью.
Проявлениями рассматриваемого заболевания следует считать появление на поверхности кожи участков с измененными клетками, которые теряют свою эластичность за счет перерождения соединительной ткани и замещения ее рубцовой тканью. При поражении слизистых оболочек отмечается появление на их поверхности язв с измененным цветом, которые могут несколько выступать над поверхностью.
Симптомы при дальнейшем прогрессировании болезни следующие:
- Мягкая поверхность бугорков, которые состоят из мельчайших высыпаний с имеющейся в них жидкостью, сначала просто на ощупь отличается от здоровой кожи, а затем становится всё более восприимчивой к внешним воздействиям: даже при небольшом нажатии на поврежденные участки поверхность кожи восстанавливается очень медленно.
- На месте мягких пораженных участков появляются мелкие язвы, которые постепенно увеличиваются в размерах и сливаются.
- Язвы по мере их созревания ороговевают, поверхность их начинает шелушиться.
- При поражении слизистых оболочек (в частности, носа) на месте распада язвы отмечается некротический процесс в поврежденном хряще, в котором при распаде язвы образуется отверстие.
При запущенных стадиях развития болезни отмечается значительное по площади поражение кожи и слизистых оболочек, которые покрываются язвами с кровоточащим дном (язвенная разновидность заболевания) и грязно-серыми гранулами внутри них. Поражение распространяется начиная с кончика носа и ушных раковин, затем на область щек и лба.
Диагностика
Выявление данного заболевания кожных покровов и слизистых оболочек производится при совместной работе врача-дерматолога и инфекциониста, которые после внешнего осмотра, анализа субъективных ощущений больного и лабораторного исследования анализов кожи могут поставить окончательный диагноз. Часто данное заболевание сопровождается проявлением ракового процесса в коже и ее рожистым воспалением, что в значительной степени затрудняет процесс излечения.
- Дифференциальная диагностика включает в себя исключение на основании лабораторных исследований таких поражений кожи, как красная волчанка, ДКВ, туберкулоидная форма проказы (лепра), актиномикоза.
- Также для определения данного заболевания и его разновидности используется метод визуального осмотра пораженной кожи.
Лечение
Методика лечения зависит от вида поражения, степени его запущенности и проникновения в прилегающие ткани — туберкулезная волчанка имеет свойство проникать при длительном течении в хрящи, связки и кости. В этом случае процесс лечение более длительный, сопровождается возникновением вероятных осложнений.
В зависимости от вида заболевания врачом-дерматологом назначается лечение, которое основывается при лекарственном виде воздействия на приеме специфических лекарственных препаратов с направленным действием. Также может назначаться облучение пораженных областей рентгеновскими лучами.
Взрослым
 Методика лечения взрослых больных заключается в приеме тубазида, дозировка которого назначается врачом и может быть различна при разных исходных данных (восприимчивость организма больного к выбранному лекарству, степень запущенности болезни и место локализации патологического процесса). Длительность приема данного сильнодействующего лекарства также определяется врачом. Самолечение при выявлении туберкулезной волчанке противопоказано ввиду возможности проявления негативных последствий, усугубления текущего процесса в коже.
Методика лечения взрослых больных заключается в приеме тубазида, дозировка которого назначается врачом и может быть различна при разных исходных данных (восприимчивость организма больного к выбранному лекарству, степень запущенности болезни и место локализации патологического процесса). Длительность приема данного сильнодействующего лекарства также определяется врачом. Самолечение при выявлении туберкулезной волчанке противопоказано ввиду возможности проявления негативных последствий, усугубления текущего процесса в коже.
Детям и новорожденным
В детском возрасте лечение туберкулезной волчанки должно проводиться только под контролем врача-дерматолога с учетом детского возраста. Также применяться препарат Тубазид, однако дозировка в этом случае уменьшенная.
Также может применяться использование уколов стрептомицина — в случае восприимчивости детского организма к данному препарату. Особенно активно используется для снятия основной симптоматики физиотерапевтическое воздействие, направленное на стимулирование восстановительных процессов в коже.
Терапевтическим способом
В качестве терапии используется корректировка питания больного, в рационе которого должно преобладать количество свежих и витаминизированных продуктов, стимулирующих иммунитет для скорейшего выздоровления. Применяются такие методики физиолечения которые позволяют скорее устранить наиболее явные проявления болезни:
- светолечение — показано при отсутствии выраженного туберкулезного процесса в коже;
- облучение рентгеновскими лучами, которые стимулируют восстановление эпидермиса.
Медикаментозным способом
Для воздействия на патологически измененные участки кожи применяются следующие препараты:
- пирогалловая мазь, устраняющая активную стадию разрушения ткани;
- резорциновая паста, подсушивающее действие которой позволяет ускоряет восстановительные процессы в поврежденных участках;
- жидкий азот, прижигающий воспаления и некрозированную ткань.
Люпоны, локализирующиеся на поверхности слизистых оболочек, прижигаются раствором молочной кислоты.
Операция
При запущенных стадиях заболевания в некоторых случаях при отсутствии положительной динамики возможно проведение пересаживания ткани, однако при полном исключении активных стадий воспалительных процессов в коже.
Народные методы
Использование препаратов народной медицины при выявлении туберкулезной волчанки не рекомендуется. Они могут принести пользу при восстановлении организма в завершающей стадии лечения, ускоряя процесс заживления тканей и устраняя последствия их некроза.
Профилактика заболевания
 К профилактическим мерам следует отнести постоянный контроль за здоровьем кожи, особенно в детском возрасте. Не допускать до механических повреждений кожу лица, при начале любых патологических процессов в верхнем слое эпидермиса проводить адекватное лечение.
К профилактическим мерам следует отнести постоянный контроль за здоровьем кожи, особенно в детском возрасте. Не допускать до механических повреждений кожу лица, при начале любых патологических процессов в верхнем слое эпидермиса проводить адекватное лечение.
Осложнения
При недостаточности лечебного воздействия высок риск ухудшение внешнего вида кожи лица, обезображивание ее: появление на месте язв рубцов, которые не проходят на протяжении всей жизни, потеря интенсивности эластичности кожи, также могут оставаться выраженные пятна на поверхности кожи.
Прогноз
При своевременном начале лечебного воздействия вероятность полного излечения составляет 98-100%.