Знакомьтесь, чесоточный зудень (клещ). По-латыни – Sarcoptes scabiei. Он имеет почти невидимые для нашего глаза размеры, но зато очень быстро дает о себе знать: его самка прогрызает в роговом слое нашей кожи ходы, откладывает яйца, а уже через неделю там появляется до 20 взрослых особей.
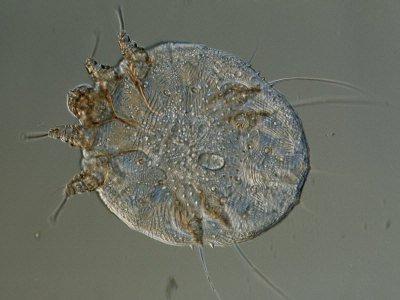
Клещ живет в коже и питается ею же, вызывая очень заразное заболевание – чесотку. О ней мы и поговорим подробнее.
Симптомы чесотки
Передается недуг контактным путем от больного или через зараженные предметы. Как правило, это происходит в местах особенной скученности людей, при нарушении норм гигиены.
А вот то, как будет выглядеть чесотка, зависит от состояния иммунной системы человека, а также от стадии развития клеща, оказавшегося на коже зараженного. Если там поселился зрелый чесоточный зудень, то уже в течение суток появятся признаки болезни, а если личинка, то лишь на четвертый день, когда закончится ее созревание.
Клиническая картина недуга

В типичных случаях появляется зуд, особенно сильно он ощущается ночью. Это связано с тем, что клещ активно двигается именно в это время суток.
На коже можно рассмотреть изогнутые белесые линии до 7 мм длиной. Это и есть ходы в роговом слое, которые проложила самка зудня. На конце каждого хода имеется крошечный (с булавочную головку) пузырек. Если его осторожно вскрыть, то внутри можно обнаружить и виновника болезни.
Движение клеща по ходам заставляет нас сильно чесаться, вот почему на коже появляются точечные или линейные расчесы, а на них образуются гнойно-кровянистые корочки.
Больше всего чесоточный зудень любит селиться там, где кожа нежнее и тоньше: на груди, ягодицах, вокруг пупка и между пальцами.
Виды чесотки
Существует несколько видов проявлений чесотки. Так, например, "чесотка чистоплотных" имеет небольшое количество высыпаний, зуд ночью беспокоит не так сильно.
Узелковая чесотка проявляется в виде красно-коричневых узелков, которые возникают под клещевыми ходами. При этом данные образования довольно устойчивы к противочесоточной терапии.
Чесоточный клещ. Лечение
Тем, кто подозревает у себя наличие описываемого недуга, необходимо помнить, что чесоточный зудень не исчезнет сам по себе. Этому может помочь только правильно и вовремя проведенное лечение! Иначе симптомы будут беспокоить вас месяцами и даже годами.
В современной медицине есть эффективные средства для избавления от этой болезни. Они безопасны и относительно недорого стоят. Это, как правило, противопаразитарные и антисептические препараты (к примеру, средство "Спрегаль", "Бенсокрил", "Супрастин"). Широко используется в нашей стране серная мазь (10-20%), которую втирают в течение недели в те места на теле, где локализуются зудни. Перед началом процедур необходимо тщательно вымыться, чтобы удалить находящихся на коже клещей и патологическую микрофлору.
Выполнение всех назначений врача поможет вам избавиться от столь неприятной болезни, сохранив работоспособность и не получив осложнений. Будьте здоровы!
Чесоточный зудень — микроскопический клещ, который локализуется под эпителием и вызывает кожное заболевание под названием чесотка. Проявляется она нестерпимым зудом, интенсивность которого возрастает в ночное время, и формированием на коже чесоточных ходов. Заболевания требует обязательного обращения за медицинской помощью, ведь отсутствие адекватного лечения может спровоцировать появление аллергии или экземы.
Содержание
- 1 Основные аспекты
- 2 Классификация чесотки
- 3 Причины возникновения
- 4 Клиническая картина
- 5 Норвежская чесотка
- 6 Дифференциальная диагностика
- 7 Лечение
- 8 Чесотка во время беременности
- 9 Народные методы лечения
- 10 Профилактика
- 11 Что такое чесоточный зудень
- 12 Как выглядит чесоточный клещ
- 13 Особенности существования паразита
- 14 Как можно заразиться чесоткой
- 15 Признаки чесотки у взрослых
- 16 Первые признаки
- 17 Симптомы и первые признаки у детей
- 18 Виды чесотки
- 19 Диагностика
- 20 Лечение клеща чесоточного
- 21 Что делать, если чесотка трудноизлечима
- 22 Профилактика
Основные аспекты
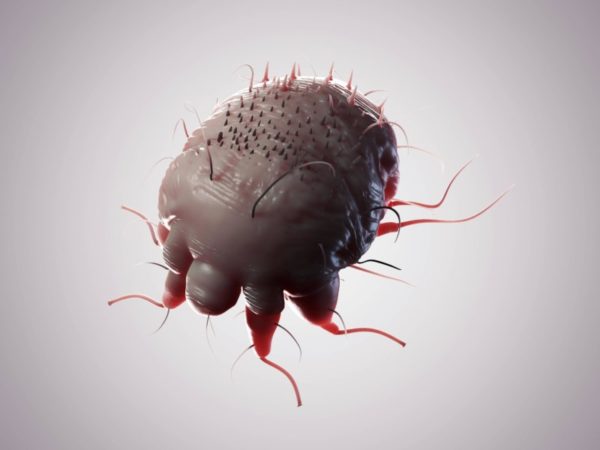
Чесоточные зудни представляют собой паразитов микроскопических размеров, проживающих в толще кожи и приводящих к появлению невыносимого зуда. Клещи отличаются высоким уровнем заразности, человек может переболеть чесоткой несколько раз. Паразиты с легкостью передаются от больного человека к здоровому, что способствует быстрому распространению болезни.
Паразиты имеют такие характеризующие особенности:
- они не являются насекомыми;
- принадлежат к классу паукообразных;
- имеют 4 пары конечностей, присоски и щетинки;
- имеют овальную форму;
- окрашенные в бело-желтый цвет;
- их размеры не превышают 0,45 мм;
- питаются исключительно кровью.
Зудни наделены способностью, формировать ходы в теле своего хозяина, их длина может достигать 10 мм, поэтому они заметны даже невооруженным глазом. У больного человека под кожей находится сразу несколько десятков клещей. В запущенных и осложненных случаях может наблюдаться тотальное поражение, когда в организме человека присутствуют сотни и даже тысячи паразитов.
Попав на кожу хозяина, клещи проходят адаптацию, длится она около 10-20 суток. После этого в ночное время самки прогрызают кожу человека, самцы в этом плане малоподвижны. Процесс оплодотворения осуществляется в толще кожи. Самцы погибают сразу после этого процесса. Самки же откладывают по 2-4 яйца за ночь, после этого через 2-3 дня они превращаются в личинки, которые выходят на поверхность кожного покрова и внедряются в эпидермис. Жизненный цикл паразита длится в среднем месяц. Взрослые особи клеща погибают в прогрызенных ходах и разлагаются.
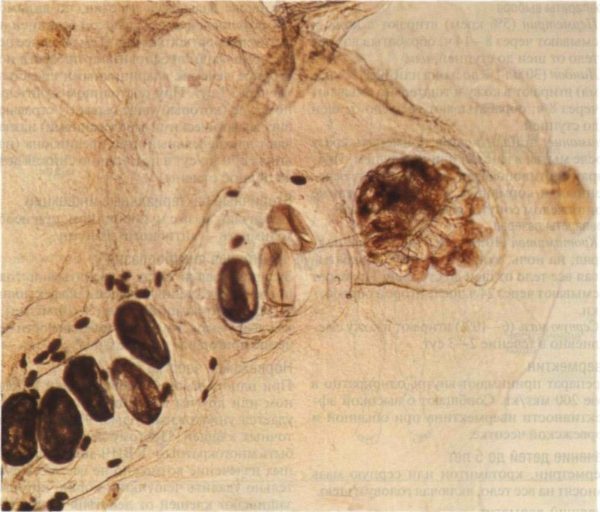
Зудни чувствительны к высоким температурам, например при + 55°C они погибают уже через 10 минут. Существовать они могут, только паразитируя в теле хозяина, попав в условия внешней среды, они также быстро погибают.
Классификация чесотки
В медицинской практике принято выделять:
- Обычную форму чесотки. Наблюдается появление сыпи, чесоточных ходов и интенсивного зуда.
- Чесотку без ходов. Данная форма заболевания развивается при паразитировании личинок на коже. Характеризуется формированием папул и везикул. Продолжается болезнь около 3 недель.
- Дискретная форма. Характеризуется заболевание отсутствием основных симптомов — зуда и процессов воспалительного характера. Клещи оказываются на отдельных участках тела, причем наблюдается угнетение процесса их размножения по неизвестным причинам.
- Узловая форма. Наблюдается появление гиперемированных узелков, которые вызывают зуд. Диагностируются они в случае длительного течения заболевания или его рецидива.
- Норвежская форма. Поражает лиц с наличием в анамнезе ВИЧ-инфекции, онкологических заболеваний и других состояний, связанных с иммунодефицитом. Проявляется присутствием большого количества клещей, чесоточных ходов больших размеров и папул на коже. Все это приводит к развитию интенсивного воспалительного процесса.
- Зерновая форма. Возбудителем является пузатый клещ, он паразитирует на насекомых. Возникает заболевание после контакта с соломой или зерном, характеризуется появлением элементов сыпи на шее, спине и верхних конечностях. Сыпь присутствует на протяжении длительного времени. Его исчезновение наблюдается через несколько недель после пройденного курса лечения.
- Псевдочесотка. Провоцируют ее формирование чесоточные клещи, которые паразитируют на животных. Заболевание протекает бессимптомно и не передается от человека к человеку. Объясняется это тем, что возбудитель не имеет возможности выживать на коже человека.
Причины возникновения
Зудни с легкостью передаются от больного к здоровому человеку. Передается заболевание контактным путем через:
- ручки дверей;
- игрушки;
- предметы индивидуального использования;
- постельное белье;
- деньги;
- руки;
- телефон.
Заражение может происходить и во время половых отношений. Возможно инфицирование и от домашних любимцев, однако заболевание будет иметь бессимптомное течение и пройдет через некоторое время самостоятельно.
На возможность заражения влияет продолжительность контакта с больным лицом и состояние иммунной системы. Группа риска это женщины и дети.
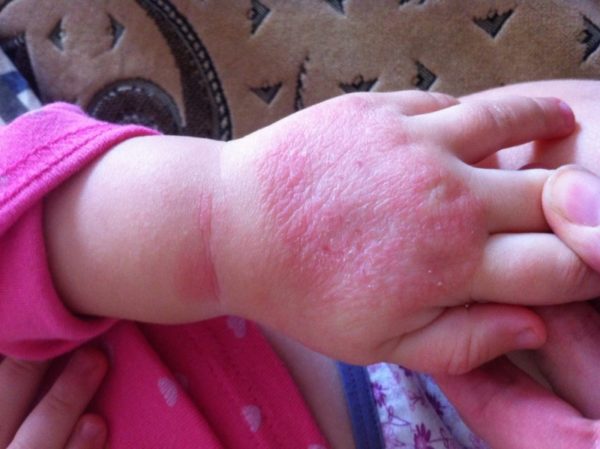
Заболевание может появляться и у лиц, слишком тщательно следящим за чистотой своего тела, часто принимающих душ и моющих руки. Заболевания у них принято называть чесоткой опрятных.
Довольно часто болезнь диагностируется у детей, лиц, находящихся в тюремном заточении и тех, которые ведут беспорядочную половую жизнь.
В подавляющем большинстве случаев заболевания диагностируются в осенне-зимний период. Связывают это с низкой температурой воздуха, которая способствует размножению и распространению возбудителя.
Клиническая картина
Заражение чесоточным зуднем может проявляться по-разному, все зависит от стадии заболевания и состояния иммунной системы человека. Основными симптомами чесотки считается:
- зуд кожи, интенсивность которого возрастает в ночное время (это связано с жизненным ритмом возбудителя);
- присутствие на коже линий серой окраски длиной 5-7 мм и папул;
- наличие следов расчесывания на коже, они могут иметь вид линий или точек;
- формирование кровянисто-гнойных корочек.
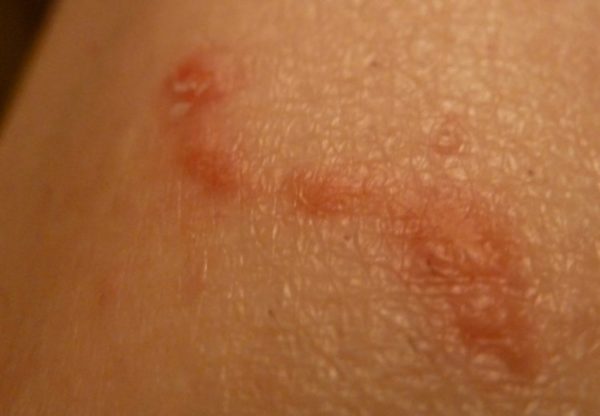
Для чесотки характерно специфическое расположение высыпаний, они локализуются:
- на ягодицах;
- в межпальцевых промежутках;
- на животе;
- в области молочных желез.
Преобладание тех или иных симптомов зависит также и от формы заболевания. Например, узелковая чесотка проявляется формированием на коже красновато-коричневых узелков, о пробковой чесотке свидетельствуют болячки в виде корок.
Для установления точного диагноза необходимо обратиться к врачу и пройти лабораторные обследования.
Норвежская чесотка
Норвежской чесоткой называют осложненное течение обычной чесотки. Характеризуется патологическое состояние формированием серых чешуек и корок на коже больного человека, причем они не приводят к появлению зуда.
Возбудителем заболевания считается чесоточный клещ. Норвежская чесотка отличается от обычной тем, что поражает лиц, страдающих от иммунодефицита. Диагностироваться она может у лиц, страдающих:
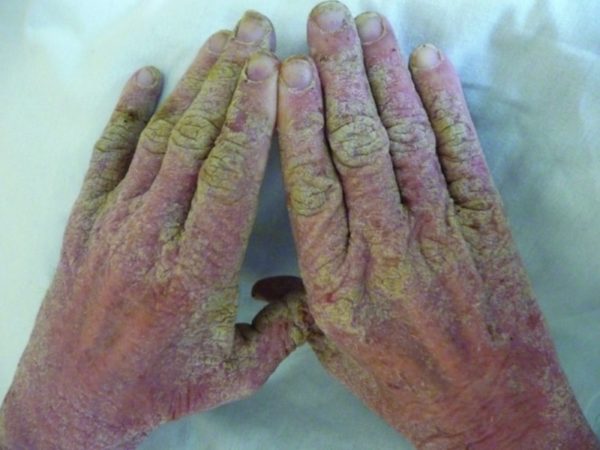
Не исключением считается передача болезни по наследству.
Начало заболевания ничем не отличается от обычной чесотки, отличие лишь в том, что длится оно годами, ведь происходит постоянное самозаражение. На коже наблюдается формирование узелков и пузырьков, которые приводят к появлению дискомфортных ощущений особенно в ночное время. Элементы сыпи могут покрывать всю поверхность тела, ведь в организме присутствует большое количество паразитов (до миллиона).
Основным симптомом норвежской чесотки считается формирование грязно-серых или желтых корок на коже, они могут сливаться, формируя так называемый панцирь, его толщина порой достигает 3 см. Может наблюдаться увеличение лимфатических узлов, а также:
- гиперемия кожи под коркой;
- отсутствие зуда;
- наличие мизерного волосяного покрова;
- изменение формы и утолщение ногтей;
- специфический запах теста от больного.
Заболевание отличается высоким уровнем заразности, поэтому лечить его необходимо в условиях инфекционного бокса.

Дифференциальная диагностика
Для постановки верного диагноза и назначения адекватной схемы лечения необходимо провести сравнительную диагностику.
Трудности в постановке верного диагноза могут возникать из-за того, что элементы сыпи скрываются под инфекцией вторичного характера, появление которой провоцирует расчесывание. Сложно определить присутствие болезни и у детей до года, ведь ее течение в этом возрасте нетипичное.
Основной метод подтверждения диагноза чесотки считается обнаружение чесоточного зудня или личинок.
Дифференциальную диагностику чесотки проводят со следующими заболеваниями:
- сыпь новорожденных;
- атопический дерматит;
- экзема бактериального генеза;
- крапивница;
- ветряная оспа;
- аллергия;
- узелковая почесуха;
- инфекция бактериального или грибкового происхождения.
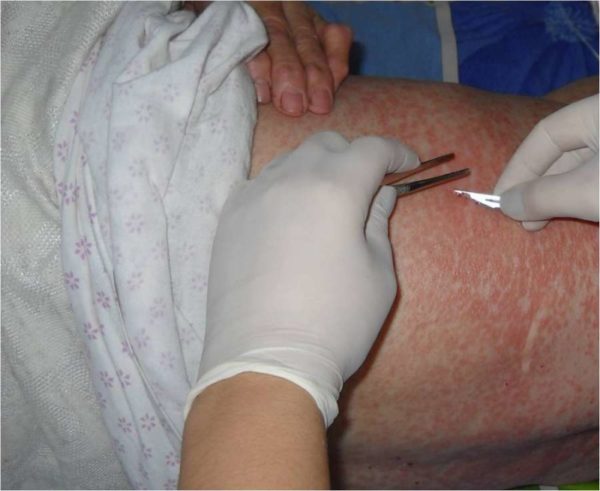
Лечение
Лечебные мероприятия проводятся только после уточнения диагноза, с этой целью берется соскоб из зоны поражения и исследуется под микроскопом. Перед забором материала рекомендовано не принимать душ.
Избавиться от зудня можно с помощью Бензилбензоата или Спрегаля. Спрегалем проводится обработка всего тела: сначала туловища, а затем конечностей. Процедуру лучше проводить вечером. Бензилбензоат может применяться в виде эмульсии или мази, втирают лекарство в течение 2 минут, после чего надевают чистую одежду.
Загрязненную одежду необходимо стирать в горячей воде и дважды гладить.
Обработку кожи проводят повторно через двое суток, это позволяет избавиться от взрослых особей и от личинок.

Может применяться также Серная мазь.
Что касается норвежской чесотки, то борьба с ней несколько сложнее. Перед нанесением перечисленных средств рекомендуется размягчить кожу. С этой целью применяют мази, изготовленные на основе салициловой кислоты.
Зуд устраняют путем применения антигистаминных препаратов, таких как:
- Цетрин;
- Зодак;
- Зиртек;
- Кларитин.
Если наблюдается осложненное течение заболевания, применяют ГКС. При присоединении бактериальной инфекции оправданным считается назначение антибактериальных препаратов.
Рекомендуется принимать витамины, иммуностимуляторы и ванны с добавлением эфирных масел.
Нужно помнить, что даже после эффективного лечения существует риск повторного инфицирования, ведь клещи остаются на мебели, постельном и нательном белье. Чтобы их уничтожить, нужно провести полную санитарную обработку помещения антисептическими растворами.

Чесотка во время беременности
Чесотка не представляет опасности для жизни и здоровья беременной женщины и плода, однако она приводит к появлению дискомфортных ощущений. Если заболевание не лечить, наблюдается формирование гнойников на коже, что может спровоцировать заражение плода во время родов.
Чесотка беременных практически ничем не отличается от обычной формы болезни, однако во время вынашивания плода могут развиваться такие осложнения как:
Запрещается проводить самолечение, ведь подавляющее большинство препаратов запрещено применять во время вынашивания плода.
Беременным разрешается применять аэрозоль Спрегаль. Он оказывает отрицательное влияние на слизистые оболочки, поэтому его смывают через 12 часов после нанесения. Еще одно средство – Цинковая мазь, она эффективно заживляет раны и устраняет зуд, однако не уничтожает клещей.

Беременным чаще для лечения рекомендуют использовать рецепты из народных источников.
Народные методы лечения
Традиционные методы лечения можно сочетать с применением народных средств. Высоким уровнем эффективности владеет:
- Горчичное масло с добавлением чеснока. Для приготовления необходимо 500 мл масла смешать с 100 г измельченного чеснока и проварить в течение 20 минут, процедить. Хранить в темном прохладном месте.
- Чесночная зола, сливочное масло и патока. Все компоненты смешивают в равной пропорции, приготовленную мазь наносят на зоны поражения несколько раз в сутки.
- Деготь. Его наносят на чистую кожу и смывают через несколько часов.
- Порошок лаврового листа со сливочным маслом. Ингредиенты смешивают в равном количестве, средство наносится на зоны поражения 3 раза в сутки. Зуд и сыпь исчезает уже через 3 суток с момента первого применения.
Лечение должно контролироваться лечащим врачом.
Профилактика
Для предупреждения проникновения клещей в кожу и возникновения заболевания рекомендуется:
- избегать случайных половых связей;
- избегать тесных контактов с лицами, которых беспокоит зуд;
- не спать в чужой постели на чужом постельном белье;
- как можно чаще проводить замену одежды и постельного белья;
- стирать вещи при высокой температуре;
- обязательно гладить одежду;
- следить за личной гигиеной;
- проводить своевременное лечение хронических заболеваний, таких как сахарный диабет;
- повышать иммунитет;
- избегать употребления наркотиков и спиртосодержащих напитков;
- проводить регулярный осмотр детей в школах и садах.
Подводя итог, можно сделать вывод, что избежать заражения заболеванием можно, если быть внимательным к своему организму и следить за личной гигиеной.
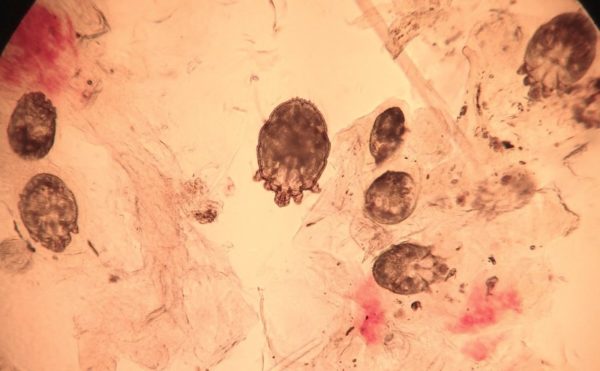
Яркими симптомами поражения взрослого или ребенка чесоточным зуднем является кожный зуд и ходы клеща на коже, которые видны на фото. Первый признак доставляет сильный дискомфорт утром и вечером. Чесотка – одно из самых распространенных кожных заболеваний. Патология заразна, легко передается через тесный контакт с больным, его одеждой, постельным бельем. По этой причине часто заболевают члены одной семьи. Чесоточный клещ у человека еще называется псорой, свербежем, псороптозом, коростяной почесухой, хориоптозом.
Что такое чесоточный зудень
Это одно из названий чесотки – кожного паразитарного заболевания, вызванного чесоточным клещом (sarcoptes scabiei). Патология вызывает сильнейший зуд, который мучает еще больше в утреннее и ночное время из-за особых ритмов активности паразита. Из-за действия клеща на коже появляются папулезно-везикулярные высыпания. Заболевание характерно для бомжей и членов неблагополучных семей. Чаще оно проявляется в условиях антисанитарии, но иногда отмечается и у чистоплотных людей.
Как выглядит чесоточный клещ
Возбудитель чесотки имеет очень маленькие размеры, поэтому увидеть паразита получится только под микроскопом. Тельце клеща имеет 4 пары конечностей: 2 передние и 2 срединно-задние. На первых можно обнаружить множество суставчиков. Крайний из них имеет трубчатый хоботок и присасывающий элемент. На кончике сустава есть три коготка небольшой длины. Ими клещ и проделывает ходы в коже человека. У самки на задних ножках есть щетинка, а на животе имеется щель, через которую она откладывает яйца.
Особенности существования паразита
Через участки кожи с минимальной толщиной рогового слоя происходит внедрение чесоточных клещей в организм хозяина. Из-за тонкости и мягкости эпидермиса у возбудителя это легко получается. Такие участки расположены:
- между пальцев, в зоне ягодиц, паха, передней части живота и стоп;
- на молочных железах – у женщин;
- на лице, подмышечных впадинах и локтевых сгибах – у детей.
С помощью присосок на передних лапках клещ прикрепляется к коже. Для питания паразит выбирает роговые чешуйки. На поверхности можно различить небольшие вертикальные отверстия, которые прокалывает самка чесоточного клеща. Для разрыхления рогового слоя кожи она выделяет специальный секрет, который и вызывает у человека утренний и ночной зуд. От каждого вертикального отверстия в стороны отходит по 8 клещевых ходов длиной 1-3 см, примерно как на фото.

Размножение чесоточного клеща
Самка откладывает по 2-3 яйца в день. Более сильная активность клещей отмечается в период с сентября по декабрь. Спустя 3-7 дней после откладывания личинки вылупляются. Их размер составляет 0,1-0,15 мм. У них пока 3 пары ножек в отличие от взрослого клеща. Во время всего цикла чесоточного клеща личинки находятся в папулах и везикулах на коже и внешне неизменном эпидермисе. Затем взрослые особи поднимаются на поверхность. Там происходит спаривание клещей, а весь цикл повторяется с начала. Самцы погибают, а самки поражают нового хозяина или внедряются в кожу прежнего.
Сколько живет чесоточный клещ вне тела человека
На коже человека клещ живет до 30 суток. Вне тела хозяина паразит быстро обезвоживается и погибает. Срок жизни снижается при уменьшении влажности окружающей среды. Для самок критической является показатель в 60%, а для личинок – в 80%. Вне человеческого тела паразит проживает до 3 суток при температуре 18-20 градусов. При кипячении или на морозе зудень гибнет мгновенно.
Как можно заразиться чесоткой
Источником выступает только уже заболевший человек. Клещ передается от него к другим людям. Около 90% всех случаев поражения зуднем выступает непосредственно близкий контакт с больным. Медицина относит чесотку и к категории заболеваний, передающихся половым путем. На втором месте по степени заражения находится непрямой путь передачи заболевания. Это касается полотенец, мочалок, постельного белья, игрушек и других предметов, принадлежащих больному, которыми воспользовался здоровый человек.
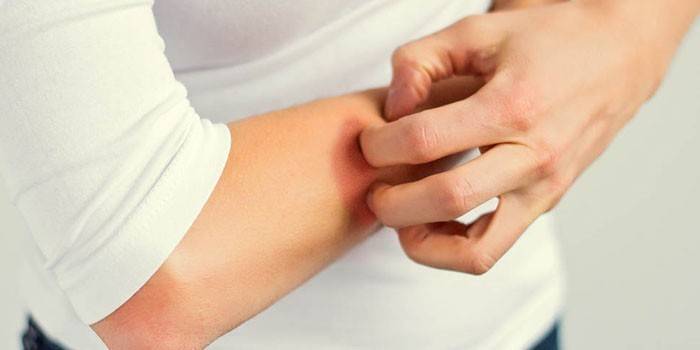
Признаки чесотки у взрослых
Основной симптом любой стадии поражения зуднем является постоянный зуд, интенсивность которого возрастает. Особенно сложно терпеть чесотку вечером и ночью из-за того, что возбудитель активизируется в это время. Болезнь чесотка проявляется и другими симптомами:
- экскориации и расчесы;
- высыпания, превращающиеся из-за расчесывания в струпья;
- тонкие прямые или извилистые линии бледно серого цвета на коже с маленьким пузырьком на конце;
- бляшки с шелушащимися чешуйками;
- папулы – небольшие припухлости;
- гнойничковые высыпания при присоединении бактериальной инфекции.
Первые признаки
Самые первые симптомы проявляются тем быстрее, чем больше клещей внедрилось под кожу. Выраженность признаков при этом не меняется. Заражение происходит быстрее, если оно происходит уже не первый раз. В таком случае инкубационный период составляет 4 дня. При первом заражении он варьируется от 2 недель до 1,5 месяцев. Чесоточный клещ на ранней стадии проявляется следующими признаками:
- сыпь с небольшими прозрачными пузырьками на ладонях, кистях рук, животе, локтевых сгибах, межпальцевых складках;
- зуд кожных покровов;
- парные клещевые ходы на коже;
- кровяные корочки после расчесывания.
Симптомы и первые признаки у детей
Те же признаки зудня характерны и для детей, в том числе новорожденных. На коже можно обнаружить чесоточные ходы, папулы и везикулы. У детей на первых месяцах жизни клиническая картина может напоминать крапивницу, что усложняет диагностику патологии. У некоторых малышей отмечается мокнутие, онихия и паронихия. Локализация высыпаний: на ступнях ног, волосистой части головы.
Затем волдыри распространяются на спину, ягодицы и лицо. Из-за дискомфорта ребенок плохо спит. На фоне поражения зуднем у детей могут возникать:
- лимфангит;
- ухудшение общего состояния;
- температура;
- снижение аппетита;
- плаксивость;
- лимфаденит;
- альбуминурия;
- лейкоцитоз;
- ускорение СОЭ;
- сепсис (у грудных детей).
Виды чесотки
В организме определенных людей чесоточный клещ может вести себя по-разному. В зависимости от этого чесотка на руках и других частях тела имеет классификацию и разделяется на следующие виды:
- Типичная. Эта форма поражения зуднем имеет классическое течение, которое описано выше.
- Без ходов. Главным отличием является уменьшенное количество высыпаний и отсутствие чесоточных «норок». Вместо них присутствуют только зудящие пузырьки. Такое состояние характерно для заражения личинками, а не взрослым клещом.
- «Чистоплотная». Похожа на типичную чесотку. Разница заключается в причине. Эта форма заболевания развивается на фоне ежедневного мытья тела.
- Узелковая (лимфоплазия). Признаком являются коричневые или розовые круглые узелки в местах укуса клещей.
- Норвежская. Это очень редкое заболевание, которое наблюдается при ослабленном иммунитете на фоне синдрома Дауна, СПИДа, туберкулеза.
- Псевдочесотка. Проходит самостоятельно, когда человек перестает контактировать с животным, который болен псевдосаркоптозом.
- Осложненная. Сопровождается другими инфекциями, развивается вследствие не долеченной типичной формы.
Диагностика
Уже на основании клинических признаков врач может заподозрить, что у пациента чесоточный зудень, но для подтверждения патологии необходимо проведение дополнительных исследований. В их список входят:
- первичный осмотр пациента на наличие чесоточных ходов;
- экспресс-диагностика при помощи молочной кислоты;
- окраска кожи йодной настойкой – клещевые ходы становятся коричневыми;
- выявление при помощи видеодерматоскопа.
Анализ на чесотку
Лабораторные анализы общей направленности не будут информативными. В крови может быть обнаружен повышенный уровень эозинофилов, которые являются признаком сенсибилизации. Кроме того, ее анализ способен показать, что в организме есть воспалительный процесс. Подтвердить заболевание может только соскоб на чесотку. Процедура заключается в срезании и заборе небольшого участка верхнего слоя эпидермиса возле чесоточных ходов. Во взятом материале обнаруживают самих клещей или их личинки.

Лечение клеща чесоточного
Чесотка на голове и других частях тела предполагает комплексное лечение. Начинается оно с душа с мылом и мочалкой, с помощью которых удаляют часть паразитов. После этого больному необходимо ежедневно втирать в кожу противоклещевое средство. Процедуру рекомендуется проводить вечером. Нательное и постельное белье меняют после окончания терапии. Его нужно обязательно прокипятить.
Медикаментозная борьба с паразитом
Лекарственная терапия предполагает использование только местных препаратов. Это мази, спреи, гели, эмульсии. Пероральный прием медикаментов показан только для снятия зуда. Сыпь при чесотке и другие ее симптомы устраняют при помощи следующих лекарств:
- Серная мазь. Ее используют ежедневно в течение недели. Помыться нужно только в первый день. Следующая процедура должна быть через 5 суток. Тогда же меняют белье. Плюс мази в ее низкой цене, а минус в запахе и пятнах на одежде.
- Эмульсия бензилбензоата. Проявляется противопаразитарное действие. Плюсы– хорошо впитывается, обладает обезболивающим эффектом. Недостатком является раздражение кожи.
- Спрегаль. Это препарат в форме спрея. Преимущество в быстродействии. Эффект наблюдается уже после первого применения. Кроме того, препарат разрешен для новорожденных. Минус – высокая стоимость.
Лечение чесотки народными средствами
Положительный эффект производят и некоторые народные средства. Чесотка на нервной почве и другие ее типы лечится следующими домашними рецептами:
- Смешать охотничий порох и сметану в пропорции 1:3. Дать смеси постоять 2 часа в теплом месте, периодически помешивать. Смазывать полученным средством полностью все тело. Дождаться впитывания, а затем промыть кожу теплой водой.
- При помощи терки измельчить хозяйственное мыло, залить небольшим количеством воды. Томить массу на медленном огне до однородности. Далее ввести натертый чеснок и луковицу. Дать массе остыть, после чего слепить из нее другое мыло. Использовать его во время принятия душа перед сном.
- Натирать тело маслом лаванды перед тем, как пойти спать.
Что делать, если чесотка трудноизлечима
Когда заболевание не поддается лечению, прибегают к более сильным препаратам. К ним относятся антибиотики и некоторые противопаразитарные средства. Примером последних служит медикамент Трихопол. Он выпускается в форме таблеток и свечей, основанных на метронидазоле. Для запущенных случаев показаны инъекции 10% хлористого кальция хлорида. Еще они называются «горячими» уколами. Их эффект заключается в устранении воспаления, хорошем влиянии на нервную систему и помощи организму в борьбе с инфекцией.
Профилактика
Любую патологию легче предотвратить, чем лечить. Важно при первых же симптомах своевременно начинать терапию против заболевания. Находящиеся в контакте с больным люди должны пройти обработку тела противочесоточными средствами. Заразившегося человека нужно обязательно оградить от остальных членов семьи. Если вы не можете прокипятить или прогладить одежду, стоит обработать ее спреем «А-пар». Другие мероприятия профилактики:
- проводить уборку дезинфицирующими средствами;
- соблюдать правила гигиены;
- избегать случайных половых контактов;
- чаще менять одежду и постельное белье, проглаживать их утюгом.