
- 7 Февраля, 2019
- Аллергология
- Марина Николаева
К сожалению, далеко не все могут позволить себе расслабиться под лучами летнего солнца. Кто-то с грустью смотрит на отлично загоревших в отпуске коллег, а сам старается проводить свободное время в тени. Это связано с заболеванием, который медики называют фотодерматозом (фотодерматитом).
Надо сказать, что это не такое уж редкое явление. Страдают им до 3% людей на нашей планете. Многим это заболевание известно под названием солнечной аллергии. Само по себе светило не обладает аллергическим компонентом. Токсическое воздействие УФ-лучей на кожный покров связано с их взаимодействием с веществами на коже человека.
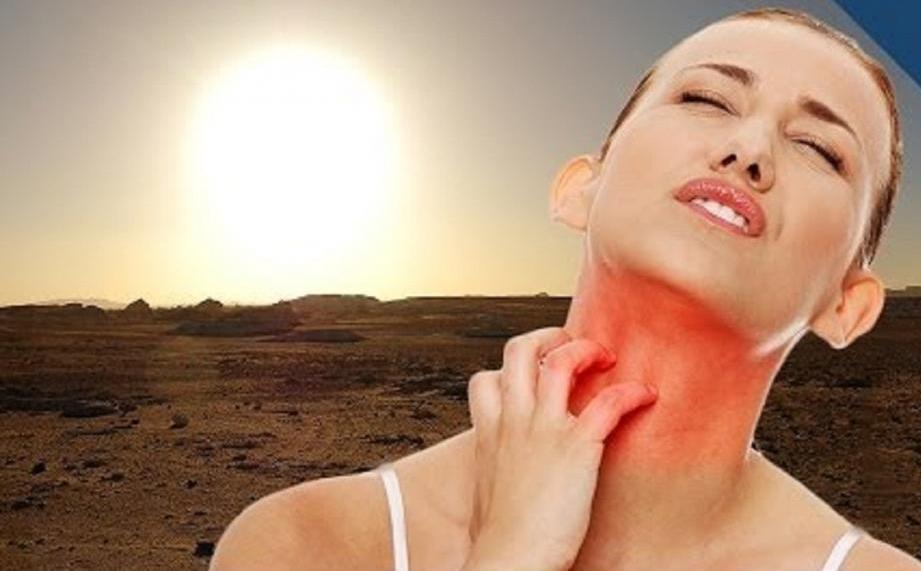
Фотодерматозы – это заболевания, которые характеризуются высокой чувствительностью кожи к воздействию ультрафиолетового излучения (УФ). При этом у пациентов на теле развиваются воспалительные процессы разной степени интенсивности. Не совсем верно называть эти болезни солнечной аллергией. Всегда существует первопричина, которая активизируется под воздействием солнечных лучей.
Содержание
- 1 Что провоцирует болезнь
- 2 Классификация
- 3 Эндогенный фотодерматит
- 4 Экзогенный фотодерматит
- 5 Диагностика
- 6 Кто находится в группе риска
- 7 Симптомы заболевания
- 8 Как у детей проявляется эта реакция
- 9 Что делать при аллергии на солнце
- 10 Как лечится эта разновидность аллергии
- 11 Гормональные мази
- 12 Мазь «Преднизолон»: инструкция по применению, отзывы
- 13 Осложненная аллергия
- 14 Народные методы
- 15 Профилактика заболевания
- 16 Этиология
- 17 Классификация
- 18 Симптоматика
- 19 Диагностика
- 20 Лечение
- 21 Профилактика и прогноз
- 22 Что такое солнечный дерматит?
- 23 Симптомы фотодерматита
- 24 Основные причины
- 25 Виды заболевания
- 26 Солнечная аллергия у детей
- 27 Как лечить солнечный дерматит?
Что провоцирует болезнь
Фотодерматоз может проявиться по ряду обстоятельств и условий, но в основном его развитие связано с индивидуальной гиперчувствительностью человека. К примеру, аллергик воспользовался мазью или кремом, дезодорантом или духами, которые, вступив в реакцию с УФ-лучами, провоцируют реакцию кожи на солнце. Проявиться она может волдырями, покраснением, зудом.
Таким свойством обладает эозин, который входит в состав губных помад, и парааминобензойная кислота. Это вещество используется при изготовлении некоторых солнцезащитных кремов. Кроме того, следует выделить в группу опасных для таких людей препаратов масло розы, зверобоя и сандала, бергамота и мускуса, даже сок укропа и петрушки.
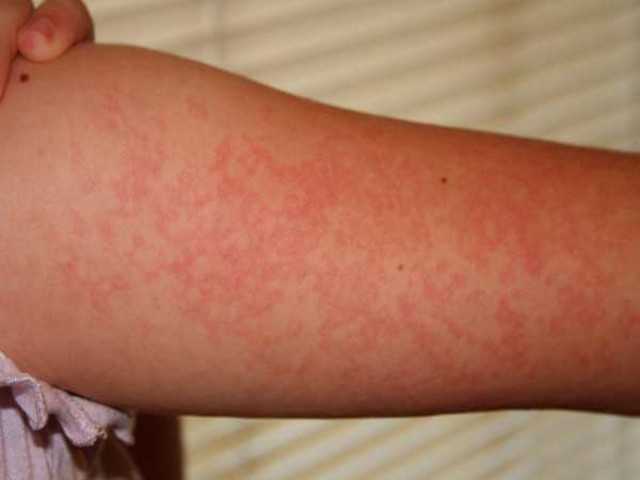
Иногда причина развития болезни обусловлена наличием заболеваний кишечника, печени или нарушениями в работе иммунной системы. Кроме того, как и в случаях с любыми другими видами аллергий, эту разновидность провоцирует:
- Недостаток витаминов.
- Снижение иммунитета.
- Хронические заболевания.
- Нарушение обмена веществ.
Если у пациента имеется хотя бы один из перечисленных факторов, ему следует задуматься об изменении рациона и провести курс по очищению печени. Возможно, этого будет достаточно для того, чтобы реакция на лучи нашего светила пошла на спад.
Классификация
Медики разделяют эту разновидность аллергии на два вида: экзогенный и эндогенный фотодерматит. Они имеют существенные различия.
Эндогенный фотодерматит
Реакция проявляется после контакта УФ — лучей с разными веществами. К ним следует отнести:
- Средства личной гигиены — масла, крема и т. д.
- Пыльца цветов и перга пчел.
- Парфюмерия и косметические средства.
- Цитрусовые.
Как правило, после прекращения контакта с аллергеном реакция ослабевает.
К провоцирующим фотодерматит лекарственным средствам относят:
- Препараты для сердца и сосудов.
- Антидепрессанты.
- Противозачаточные средства.
Экзогенный фотодерматит
Этот вид заболевания связан с такими факторами:
- Особенности организма и его иммунной системы.
- Наследственность.
- Низкий уровень меланина.
- Слабый иммунитет.
- Инфекционные заболевания — грипп, туберкулез, коклюш и прочие.
Поскольку любой вид аллергической реакции на воздействие солнечных лучей имеет свои особенности, только врач может решить, как лечить заболевание. Поэтому при появлении симптомов обратитесь за консультацией в поликлинику.
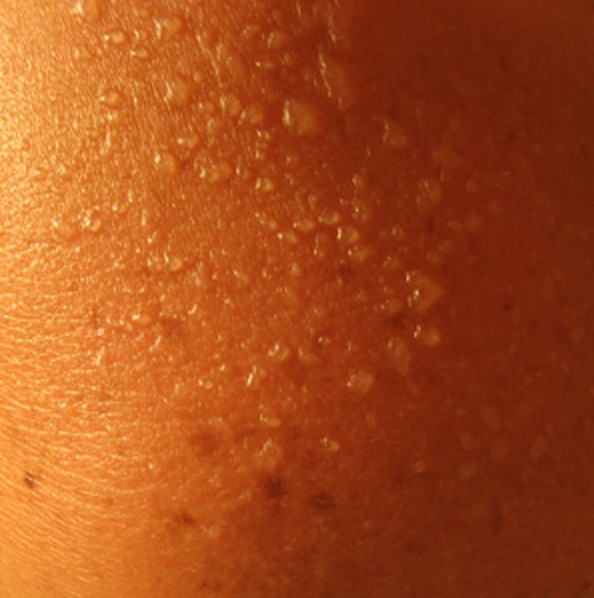
Диагностика
Как лечить аллергию на солнце? Для начала следует выяснить причины негативной реакции организма и поставить точный диагноз. Для этого необходимо обратиться к аллергологу или дерматологу. Обследование начинается со сбора анамнеза и проведения лабораторных исследований. Врачу необходимо выяснить, были ли случаи фотодерматита среди близких родственников пациента, принимает ли он какие-либо препараты. Выявить индивидуальную непереносимость УФ-лучей помогут тест-пробы.
Кто находится в группе риска
Наиболее часто аллергия на солнце проявляется у светлокожих людей, а также у маленьких детей, организм которых еще не приобрел защитных механизмов достаточной силы. Кроме того, необходимо выделить группы людей, которые наиболее часто сталкиваются с этой проблемой:
- Имеющие наследственную предрасположенность.
- Будущие мамы.
- Все, кто злоупотребляет посещением соляриев.
- После проведения косметических процедур с использованием солей кадмия (татуаж, химический пилинг).
- Пациенты с атопическим или любыми другими видами дерматита.
Симптомы заболевания
На солнце люди реагируют по-разному и, что важно, не сразу. Кто-то спокойно проводит под прямыми лучами несколько часов и не испытывает при этом дискомфорта, а кого-то начинают одолевать неприятные ощущения уже через полчаса. Нередко первые симптомы болезни проявляются через день после длительного пребывания, например, на пляже.

Важно знать, как проявляется аллергия на солнце. Сначала реакция представляет собой легкое покраснение, шелушение кожи (как правило, в зоне декольте, но может быть на руках, лице, ногах). Затем появляются:
- Отеки.
- Точки, напоминающие веснушки.
- Сыпь на руках и других частях тела.
- Зуд и жжение кожи.
- Гнойные высыпания (редко, обычно, если человек расчесывает зудящие места).
Как у детей проявляется эта реакция
Многих родителей интересует, если у детей проявляется аллергия на солнце, что делать. Большинство мам, заметив у ребенка первые симптомы заболевания, начинают обзванивать знакомых, собирать все рецепты, пытаются своими силами укреплять иммунитет ребенка. Вместо этих действий нужно отправиться на прием к педиатру. Перед выходом на улицу требуется надеть малышу головной убор и закрытую одежду.
Врач должен установить причину появления реакции у ребенка. Если сыпь на руках и на теле несколько дней не сходит, будут назначены противозудные средства или антигистаминные препараты. Сегодня многие из них подходят даже для малюток, начиная с месячного возраста.
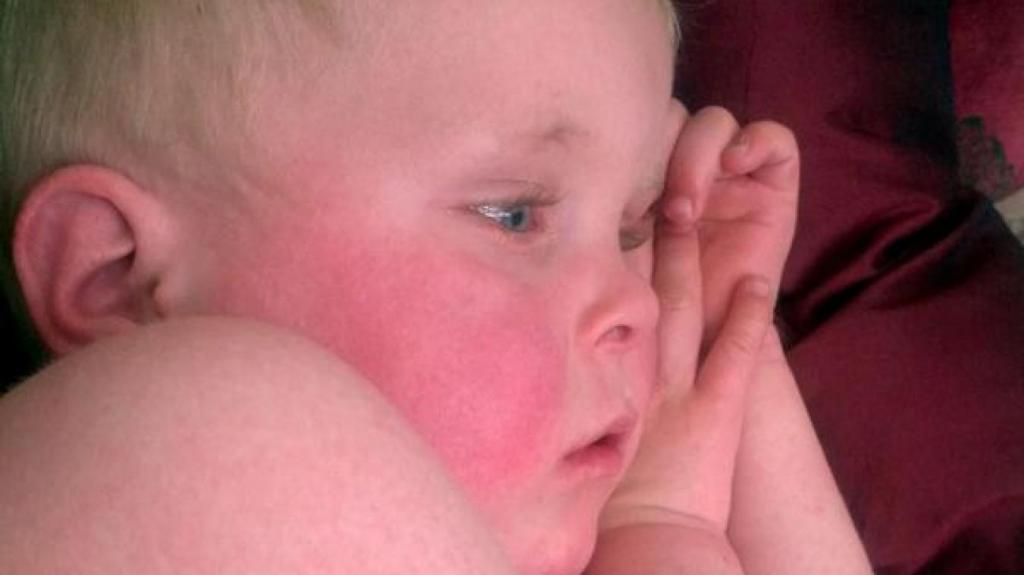
Что делать при аллергии на солнце
Необходимо в обязательном порядке ограничить время пребывание под прямыми лучами или свести его к минимуму. Проверьте свои косметические средства на наличие в их составе фотосенсибилизаторов – веществ, активно провоцирующих фотодерматиты. Разумеется, обратитесь за медицинской помощью, если высыпания в течение нескольких дней не проходят. В больнице вам поставят точный диагноз и назначат курс терапии.
Как лечится эта разновидность аллергии
После того как были выявлены и исключены факторы, вызвавшие фотодерматит, назначается прием антигистаминных препаратов. Они помогают снять зуд, красноту, неприятные ощущения. Наиболее эффективные препараты этого типа при аллергии на солнце – «Супрастин», «Зиртек», «Диазолин», «Эриус». Воспаления кожи помогут снять нестероидные противовоспалительные препараты – «Индометацин», «Аспирин».
Можно разделить лечение аллергии на солнце на два вида: местное и внутреннее. В первом случае пораженные участки смазывают специальными мазями или кремами с содержанием метилурацила, ланолина и цинка. Следует учесть, что противоаллергенные кремы и мази делятся на две группы: гормональные и негормональные. Последние абсолютно безопасны, не имеют практически никаких противопоказаний. Их назначают даже грудным малышам. Такие лекарственные средства можно использовать продолжительное время, их часто прописывают пациентам при фотодерматитах и пищевых аллергиях.
В острый период накладываются охлаждающие компрессы на пораженную кожу, если проявления болезни ограничиваются гиперемией, локальным зудом и отеком. При неосложненной аллергии на солнце лечение проводится такими негормональными мазями и кремами:
Они эффективно и быстро снимают зуд кожи и способствуют ее регенерации.

Гормональные мази
Это сильные и очень эффективные средства, действие которых наступает мгновенно, но применять их надо ограниченный период (не более 7 дней). Они имеют довольно много противопоказаний, поэтому любое такое средство должен назначить доктор. К гормональным мазям относятся следующие препараты:
Мазь «Преднизолон»: инструкция по применению, отзывы
«Преднизолон» выпускают в виде таблеток, ампул для инъекций, мазей и капель. В состав 0,5% мази входит основное вещество (0,5 г преднизолона на 100 г мази) и вспомогательных компоненты — вазелин, глицерол, нипагин, стеариновая кислота, эмульгатор №1, нипазол, вода. Выпускается в тубах по 10 г.
Препарат является стероидным синтетическим гормоном, относящимся к подклассу кортикостероидов, продуцируемых корой надпочечников. Этим обусловлено его антиаллергическое, противовоспалительное, антиэкссудативное свойство. Препарат останавливает движение лейкоцитов к очагу воспаления, стабилизирует лизосомольные клетки, снижает концентрацию белковых протеолитических молекул в очаге воспаления.
Спектр применения препарата довольно широк. Его назначают при многих недугах, включая аллергические заболевания острой и хронической формы.
Мазь наносят на пораженный участок тонким слоем до трех раз в день.
Применяя эту мазь при фотодермите, необходимо выполнять следующие правила: не использовать препарат в профилактических целях, не заниматься самолечением. Данный медикамент должен назначить только врач.
Эта мазь от фотодерматита является очень эффективным препаратом, быстро снимающим симптомы заболевания. Она начинает действовать очень быстро, снимая отечность, высыпания и зуд. Правда, она имеет много противопоказаний, что обязательно нужно учесть пред началом использования.
Осложненная аллергия
При лечении аллергии на солнце, вызванной нарушениями работы внутренних органов, будет недостаточно средств местного применения. В этом случае терапию фотодерматита необходимо начать с устранения главной патологии. К примеру, при красной волчанке используются стероиды, при гемосидерозе или порфирии — антиоксиданты, комплексообразующие препараты. Специальные пищевые добавки помогут восполнить дефицит витаминов в организме.
Если фотодерматит спровоцирован аллергическими реакциями, назначают антигистаминные препараты, антиоксиданты и диуретики, которые способствуют скорейшему выведению из организма аллергенов. Значительно затрудняется лечение аллергии на солнце в запущенной стадии, выздоровление затягивается. К этой болезни следует отнестись серьезно и начинать терапию при появлении первых признаков, поскольку повторное проявление фотодерматита может повлечь за собой экзему. Ее вылечить значительно сложнее, чем крапивницу.
Народные методы
Препараты народной медицины следует применять сразу же после пребывания на открытом солнце.
- На пораженную кожу наносят сметану или кефир, а также кашицу из конского каштана.
- От зуда хорошо помогают тонкие ломтики картофеля или огурца, капустные листья.
- Неприятные симптомы аллергии на солнце снимают теплые ванны с добавлением хвои пихты или ели.
- Народные целители и травники утверждают, что с проявлениями фотодерматита прекрасно справляется отвар из листьев герани. Для этого три ложки свежих листьев растения заливают тремя стаканами теплой воды и кипятят в течение пяти минут. Примочки с таким отваром помогут снять покраснение.
- От волдырей и сильного зуда помогает избавиться масло с чистотелом. Наполните банку любого объема цветками чистотела, не слишком приминая их, и залейте сырье растительным маслом. Состав должен настояться в течение 21 дня. Смочите салфетку этим лекарственным средством и наложите на травмированную кожу, предварительно аккуратно протерев ее перекисью водорода. Зафиксируйте компресс и оставьте его на ночь. Утром его снимают, протирают перекисью кожу. На следующий день процедуру повторяют. Для полного исчезновения симптомов понадобится не более трех процедур.
- Чтобы избавиться от сильного зуда, приготовьте ромашковый настой из одной столовой ложки цветов и стакана кипятка. Сделанные из него примочки и компрессы успокаивают воспаленную кожу.
- Есть в народной медицине и средства для приема внутрь при лечении аллергии на солнце. Вместо чая или кофе пьют напиток из череды, но всегда в свежем виде, пока цвет отвара золотистый. Чайную ложку листьев заливают стаканом горячей воды и доводят до кипения. Принимают по полстакана.
- Прекрасно помогают снять симптомы заболевания травяные сборы. Для их приготовления используют зверобой, кору крушины и почки осины. По ложке (столовой) каждой травы смешивают и заливают 1/2 л кипятка, настаивают в течение двадцати минут, процеживают и принимают по 100 мл утром и вечером.
- Эффективны и травяные ванны, которые устраняют зуд, отечность, красноту. Для этого заварите липовые, березовые ореховые, калиновые листья, траву чистотела и мелиссу, мяту и клевер, пижму и тысячелистник в равных частях. Летом желательно использовать свежие травы, а весной – сухие.
- С помощью препаратов народной медицины можно предотвратить аллергию на солнце. Используйте сок из хрена, смешанный в равной пропорции с натуральным медом. Это средство принимают по чайной ложке три раза в день.
Профилактика заболевания
Перед походом на пляж не используйте косметические либо парфюмерные средства. На тело наносите только солнцезащитные лосьоны и кремы. Загорать следует утром до 10 часов или вечером после 18:00. Перед поездкой на море не делайте пилинг и не посещайте солярий.

- Высыпания на коже
- Гиперпигментация кожи
- Головная боль
- Головокружение
- Жжение кожи
- Заложенность носа
- Кожный зуд
- Отечность губ
- Повышенная температура
- Повышенная чувствительность кожи
- Покраснение лица
- Появление узелков на коже
- Появление язв
- Пузырьки на коже
- Слезоточивость
- Сосудистые звездочки
- Тошнота
- Утолщение кожи
- Ухудшение общего состояния
- Шелушение кожи
Фотодерматоз — воспалительный процесс на коже в результате повышенной чувствительности как к прямым, так и к отраженным солнечным лучам. Отсутствие терапии может привести к серьезному повреждению эпидермиса.
Спровоцировать развитие дерматологической аномалии могут самые разные предрасполагающие факторы, начиная от протекания аутоиммунных процессов и заканчивая использованием некачественных косметических средств.
Фотодерматозы обладают неспецифическими признаками, характерными для других кожных заболеваний. Основными симптомами принято считать покраснение, зуд кожи, отечность, шелушение, появление множественных высыпаний по типу крапивницы.
Для подтверждения диагноза следует обратиться за помощью к дерматологу или аллергологу. Процесс диагностирования носит комплексный подход и включает тщательный физикальный осмотр, ряд лабораторных и инструментальных процедур.
Лечение фотодерматоза проводится только консервативными способами. Терапия заключается в пероральном приеме и местном использовании лекарственных препаратов. Не исключается применение нетрадиционных методов.
Этиология
Фотодерматоз — аллергия на солнечные и ультрафиолетовые лучи, но сам солнечный свет не содержит аллергены. Повышенную чувствительность кожного покрова стимулируют вещества, расположенные на коже — фотосенсибилизаторы.
Патогенез заключается в том, что под влиянием солнечных лучей освобождаются и активируются свободные радикалы — нестабильные частички в организме, которые вступают в реакцию с белками. На этом фоне формируются новые комбинации — антигены, способные выступать в качестве пускового механизма для аллергического процесса.
Реакция человеческого организма может быть следующей:
- Фототравматический эффект. Развивается из-за длительного нахождения под прямым солнечным излучением, особенно с 10 до 16 часов. На кожном покрове возникают ожоги.
- Фототоксический. Обусловлен бесконтрольным применением лекарственных препаратов как перорально, так и в виде инъекций. Отмечают появление волдырей, отечность и покраснение.
- Фотоаллергический. Возникает, когда иммунная система человека воспринимает ультрафиолет как чужеродное и опасное влияние. Кожа становится шершавой, покрывается мелкими высыпаниями.
Фотосенсибилизаторами могут выступать много неблагоприятных факторов, которые принято разделять на внешние и внутренние.
Первая группа объединяет вещества, которые попадают непосредственно на поверхность кожного покрова:
- порошки, моющие вещества и иные средства бытовой химии;
- медикаменты;
- косметические средства, особенно те, в составе которых сандаловое масло, бензокаин, масло бергамота, амбра, мускус, бензофенон;
- сок, который выделяется при контакте с некоторыми растениями.
- отягощенная наследственность;
- присутствие в истории болезни какой-либо аллергической реакции;
- сахарный диабет;
- повышенные показатели индекса массы тела;
- нерациональное применение лекарственных препаратов — при несоблюдении суточной нормы и продолжительности приема, предписанных врачом;
- протекание патологий органов пищеварительной системы, поскольку нарушается процесс обезвреживания и вывода токсинов — гепатит в хронической форме, цирроз печени и почечная недостаточность;
- нарушение функционирования эндокринной системы;
- недостаточное поступление в человеческий организм витаминов и питательных веществ;
- любые заболевания, которые приводят к снижению сопротивляемости иммунитета;
- влияние психосоматики.
Необходимо отметить, что на развитие болезни оказывает влияние совершенно безобидный фактор — потребление в пищу некоторых продуктов питания:
- морковь;
- петрушка;
- болгарский перец;
- инжир;
- сельдерей;
- цитрусовые;
- спиртные напитки;
- натуральный кофе;
- морепродукты;
- сухофрукты;
- орехи.
Довольно редко в качестве фотосенсибилизаторов выступают определенные растения, после случайного или преднамеренного контакта с которыми формируется повышенная восприимчивость к солнечному свету. Эта категория провокаторов включает такие травы:
Одним из предрасполагающих факторов может стать передозировка лекарствами:
- антибактериальными веществами;
- противогрибковыми средствами;
- гормонами;
- антидепрессантами и транквилизаторами;
- кортикостероидами;
- препаратами для нормализации функционирования сердца.
Не только беспорядочный прием медикаментов может вызвать воспалительное поражение кожного покрова, но и их одноразовое применение при условии дальнейшего длительного влияния солнечных или УФ-лучей. Если человек знает, что проведет много времени на солнце, лучше отказаться от использования препаратов.
Все источники патологии приводят к поражению кожи как у взрослых, так и у детей.
Классификация
Фотодерматозы — не одно заболевание, а целая группа, заболевания которой имеют одинаковые причины возникновения и практически идентичную симптоматическую картину.
Болезнь имеет такие формы протекания:
- Порфирия. Поражается кожа верхних конечностей и лица. Эпидермис приобретает ярко-красный оттенок, покрывается мелкими пузырьками, трещинками и эрозиями.
- Полиморфный фотодерматоз (солнечная почесуха). В патологию вовлекаются открытые участки тела — шея, голова, кисти и плечи. Основным отличием от предыдущего варианта выступает склонность пузырьков и узелков к слиянию в большие пятна или бляшки.
- Пигментная ксеродерма — достаточно редкое наследственное заболевание. Характерны очаги шелушения и гиперпигментации кожи, после чего происходит их атрофия.
- Солнечная крапивница. На открытых участках кожи образуются пятна и узелки, пузыри различных размеров. Такие новообразования могут сливаться друг с другом и формировать бляшки или мокнущие эрозии.
Симптоматика

Проявление первых клинических признаков наблюдается даже после кратковременного пребывания человека под прямыми солнечными лучами или иными источниками УФ-излучения. В одних случаях достаточно не более 20 секунд, в других — симптоматика развивается спустя 1–2 часа после влияния провоцирующего фактора.
У детей фотодерматоз представлен такими внешними проявлениями:
- повышенная слезоточивость;
- заложенность носа;
- высыпания на коже, вызывающие сильнейший зуд;
- опухание губ;
- покраснение лица.
Подобная симптоматика очень похожа на обычную аллергию.
У взрослого человека симптомы фотодерматоза будут более обширны и ярко выражены:
- утолщение и шелушение рогового слоя кожи;
- сильнейший зуд и жжение;
- общее недомогание;
- повышение температурных показателей;
- формирование узлов, волдырей, пузырьков, трещин и эрозий на поверхности кожного покрова;
- чрезмерное оволосение вовлеченного в патологию участка кожи;
- конъюнктивит;
- повышенная чувствительность кожи к механическому раздражению;
- гиперпигментация или, наоборот, депигментация;
- непереносимость света;
- расширение капилляров и появление сосудистых «звездочек»;
- приступы головокружения и головной боли;
- образование рубцов и язв на месте лопнувших пузырей;
- постоянная тошнота;
- снижение трудоспособности.
Интенсивность проявления клинических признаков определяется несколькими факторами — провокатором и временем, проведенным под солнечными лучами или ультрафиолетовым излучением.
Диагностика
Чтобы подтвердить диагноз «фотодерматоз», аллергологу или дерматологу недостаточно лишь информации о симптомах. Процесс диагностирования в обязательном порядке должен носить комплексный подход.
Диагностика включает следующие мероприятия:
- ознакомление с историей болезни — для выявления внутренних причин развития недомогания;
- сбор и анализ жизненного анамнеза — для констатации внешнего провоцирующего фактора;
- тщательное изучение состояния кожного покрова;
- пальпация пораженного участка кожи;
- детальный опрос;
- общеклинический и биохимический анализы крови;
- общий анализ урины, проба по Зимницкому;
- гормональные тесты;
- биопсия кожи;
- специфические фотопробы;
- рентгенография;
- ультрасонография;
- КТ;
- МРТ.

Полиморфный фотодерматоз, как и другие разновидности патологии, стоит дифференцировать со следующими заболеваниями:
Лечение
Фотодерматоз легко поддается консервативной терапии. Клиницист выписывает пациенту прием таких лекарственных препаратов:
- противовоспалительные вещества;
- антигистаминные средства;
- кортикостероиды;
- витаминно-минеральные комплексы;
- иммуномодуляторы
Для местного применения часто используют мазь с гормональными веществами и кортикостероидами в составе. Среди медикаментов для местного применения стоит выделить:
Не запрещается использование нетрадиционных методов. Разрешается использование народных средств. Такое лечение направлено на приготовление целебных отваров и настоев для приема внутрь, использования в качестве примочек или как добавки в ванную.
Наиболее эффективные компоненты:
- майоран;
- пихта;
- сок алоэ;
- корень солодки;
- пассифлора;
- герань;
- чистотел;
- ноготки;
- корень лопуха;
- веточки сосны;
- овсяные хлопья;
- еловые шишки.
В крайне тяжелых случаях обращаются к малоинвазивным процедурам — криодеструкции, лазерной вапоризации и дозированному УФ-излучению.
Профилактика и прогноз
Для предупреждения появления проблемы следует лишь соблюдать несколько несложных профилактических правил:
- полностью исключить влияние провоцирующих фотосенсибилизаторов;
- отказаться от пребывания под прямыми солнечными лучами без предварительного нанесения на кожу защитных средств;
- носить защитную одежду;
- правильно и сбалансировано питаться;
- употреблять достаточное количество жидкости в сутки — не менее 2 литров;
- принимать медикаменты согласно рекомендациям лечащего врача;
- своевременно лечить патологии, которые могут вызвать воспалительное поражение кожи;
- регулярно проходить полный профилактический осмотр в медицинском учреждении.
Прогноз фотодерматоза в большинстве случаев благоприятный. При комплексном лечении и добросовестном соблюдении правил профилактики можно достичь полного выздоровления. Стоит отметить, что наиболее частое последствие болезни — рецидив.
Кожные реакции, которые спровоцированы избыточной восприимчивостью к солнечным лучам, сопровождаются обильными покраснениями и кожными высыпаниями, в медицинской практике называется фотодерматитом. Проявляется у человека после нахождения под воздействием прямых солнечных лучей. Такому влиянию подвержен каждый 5-ый человек. Глобальное потепление и повышение солнечной активности способствует учащению случаев нежелательной реакции на солнечные лучи.

Что такое солнечный дерматит?
Фотодерматит проявляется после пребывания на солнце, при этом излучение не является аллергеном. Патогенез этой реакции достаточно сложен. Высокая восприимчивость кожных покровов к ультрафиолетовым лучам обусловлена тем, что в организме пациента присутствуют фотосенсибилизаторы. Они снижают защитные свойства кожи, вызывая солнечный дерматит. Их радикалы при контакте с белками кожи вызываю воспалительный процесс. Иногда такая реакция возникает у любителей искусственного загара. Посетители соляриев часто сталкиваются с аллергией такого типа.
Симптомы фотодерматита

Симптомы солнечного дерматита часто сходны с признаками других болезней кожных покровов, поэтому чтобы с точностью убедиться в диагнозе необходимо посетить специалиста.
При появлении солнечного дерматита выделяют следующие симптомы:
- Сыпь красного цвета, локализованная на лице, верхних конечностях, плечах и спине. Такая реакция может проявиться даже в тех местах, которые были закрыты от воздействия солнечных лучей.
- Выраженный зуд в местах образовавшихся прыщей.
- Жжение, если затронута большая площадь кожи.
- Выделения из образовавшихся волдырей.
- Ухудшения общего самочувствия.
Если возникла подобная симптоматика не нужно откладывать лечение и провоцировать тем самым переход в затяжную форму. Воспалительный процесс на первых этапах намного легче поддается лечению. Иногда возникает конъюнктивит и хейлит. Высыпания обычно проходят уже через 2 недели. Но могут возобновиться при следующем контакте с ультрафиолетовыми лучами. Так может развиваться хроническое заболевание, которое характеризуется:
- выраженной пигментацией кожи;
- сухостью эпидермы;
- возникновению сосудистых сплетений;
- развитием более яркого рисунка кожи;
- истончением эпителия.
В клинической практике болезнь иногда проходит в форме эритемы. Ее симптомы не проходят даже при наличии должного лечения и устранения провоцирующих факторов. Они усиливаются при попадании солнечных лучей на поверхность кожи.
Основные причины
Солнечный дерматит может быть спровоцирован внутренними или внешними факторами. То есть эндогенные или экзогенные факторы. Способствуют развитию фотодерматита такие вещества и средства, как:
- Бытовая химия. Многие средства для ухода за домом включают в состав компоненты, которые являются фотосенсибилизаторами.
- Средства по уходу за собой. Мыло, косметические продукты, которые включают в состав масла облепихи, вытяжки из укропа и цитрусовых могут вызвать нарушение барьерных свойств кожи. С внимательностью стоит относиться к солнцезащитным средствам, которые взывают нетипичную реакцию.
- Лекарственные вещества. Прежде чем употреблять медицинские средства в летний период, необходимо проконсультироваться с лечащим врачом.
- Заменители сахара. Некоторые подсластители, которые считаются более полезными заменителями сахара, способны вызвать аллергию на солнечные лучи.
- Красители, используемые при нанесении татуировок. Поэтому лучше воздержать от этой процедуры в период солнечной активности.
Внутренний фотодерматит развивается из-за внутренних сбоев в организме. Обычно к этому приводят такие заболевания, как:
- Нарушения мочеотделения и сбои в работе сердца, снижающие нормальную функцию очищения организма от токсинов.
- Сахарный диабет.
- Лишние килограммы, спровоцированные нарушением обменных процессов.
- Прием пероральных контрацептивов.
- Недостаточное количество витаминов.
- Вынашивание ребенка.
Не всегда врачам удается установить причину развития болезни. Если аллергическое состояние возникает у полностью здорового человека, то говорят о идиопатии. Он провоцируется аллергенами, находящимися в кожных покровах больного.
Виды заболевания
Выделяют три разновидности солнечного фотодерматита. Каждый тип характеризуется своими причинами возникновения и механизмом формирования реакции:
- Фототравматические реакции. Это тип воспалительного процесса, не связанного с аллергией. Такие травмы — это своего рода ожоги, которые развиваются при длительном пребывании на солнце. Такое состояние может возникнуть у абсолютно любого человека.
- Фототоксическая реакция. Кожная реакция на солнечное излучение, вызванная использованием или употреблением продуктов, которые содержат фотосенсибилизаторы. При участии этих веществ, подобное состояние может возникнуть и у здорового человека.
- Фотоаллергические реакции. Возникают из-за патологического состояния, которое провоцирует отторжение солнечного излучения. Такая реакция типична для этого заболевания.
Солнечная аллергия у детей

Фотодерматит у детей развивается достаточно часто. Это связано с еще не устоявшимся иммунитетом и достаточно тонкой кожей. К основным причинам относят:
- Генетическую обусловленность. Обычно этому заболеванию подвергаются дети со светлой кожей и волосами.
- Прием медикаментов.
- Сбои в обменных процессах или патология развития.
- Глистную инвазию.
- Перенесенное заболевание и ухудшение иммунитета.
- Провоцирующие факторы в виде солнца, морской воды и пищевых добавок.
- Нахождение ребенка на солнце в период высокой солнечной активности.
- Резкое изменение климатических зон.
- Наличие аллергической реакции другого вида.
Как лечить солнечный дерматит?
Лечение фотодерматита — это сложный процесс. Самостоятельно от него избавиться не всегда возможно. Диагностика и лечение заболевания требуют контроля со стороны врача. Важно соблюдать все предписания врача и не забывать о рекомендациях. При появлении первых признаков заболевания у взрослых, стараются в первую очередь избегать пребывания на солнце, а также не выходят на улицу в дневное время суток. Одежда максимально должна покрывать участки тела.
Выскакивающие волдыри очищают дистиллированной водой и производят обработку средствами на основе пантенола. При остро выраженной симптоматике, принимают противовоспалительные препараты.
Хорошего результата можно добиться, соблюдая меры профилактики, диета и средства народной медицины.
В питании стоит ограничить потребление рыбы и мясных продуктов. Лучше отдавать предпочтение свежим сезонным овощам, а также необходимо соблюдать питьевой режим, выпивая не менее 2-х литров воды в сутки.
Мази для лечения
При незначительной аллергии на солнце могут назначаться мази местного действия. Наибольшее распространение получили:
- цинковая паста;
- крема с противовоспалительным действием;
- препараты на основе пантенола.
Для лечения солнечного дерматита выраженной симптоматики прописываются средства, устраняющие отек или очаг вирусного заражения. Прием любых лекарственных препаратов начинают только после консультации с врачом и полной диагностики.
Лечение народными средствами
При проявлении симптомов фотодерматоза, лечить и устранять их можно с помощью народных средств. Они безопасны и эффективны.
Но чтобы увидеть результат необходимо проявить терпение. Поэтому иногда применяют комплексный подход, используют одновременно фармацевтические препараты и растительные медикаменты.
Для лечения фотодерматита применяют:
- свежие капустные листья. Их необходимо прикладывать на пораженные места. Оставляют для воздействия на ночь;
- ромашковый отвар. Этим раствором производят протирание пораженных мест несколько раз за день;
- можно использовать также иван-чай и лопух репейный.
Все отвары на растительной основе готовят следующим образом в домашних условиях: 2 ст. ложки сырья заливают 200 мл. кипятка и дают настояться длительное время.
Даже при этом заболевании не стоит ограничивать свою жизнь. Обычно крапивница от солнца протекает остро и редко переходит в хроническую форму. Соблюдая все рекомендации врача, можно вести привычный образ жизни.