Контагиозный моллюск у детей – это инфекционный дерматоз, возбудителем которого является вирус, относящийся к семейству оспенных. Заболевание проявляется появлением на коже плотных мелких узелков, имеющих в центральной части небольшое углубление.
Контагиозный моллюск у детей встречается значительно чаще, чем у взрослых. По данным медицинской статистики 80% от всех случаев заболевания приходится на возрастную группу от 2 до 12 лет. Дети первого года жизни заболеванию не подвержены, поскольку защищены антителами, полученными от матери внутриутробно и с грудным молоком.
Контагиозный моллюск у детей не представляет серьезной опасности для здоровья и в большинстве случаев не требует лечения, так как склонен к самопроизвольному разрешению в течение 6–24 месяцев.
Заболевание регистрируется во всех странах мира, но наиболее часто фиксируется в регионах с влажным и жарким климатом, а также в развивающихся странах с низким уровнем жизни и недостаточно развитыми гигиеническими навыками населения.
Содержание
- 1 Причины и факторы риска
- 2 Симптомы
- 3 Диагностика
- 4 Лечение контагиозного моллюска у детей
- 5 Доктор Комаровский о лечении контагиозного моллюска у детей
- 6 Возможные последствия и осложнения
- 7 Прогноз
- 8 Профилактика
- 9 Причины и способы заражения
- 10 Симптомы заболевания
- 11 Диагностика
- 12 Чем лечить контагиозный моллюск
- 13 Профилактика
- 14 Заключение
- 15 Понятие
- 16 Как происходит заражение?
- 17 Причины возникновения
- 18 Симптомы
- 19 Разновидности заболевания
- 20 Последствия и осложнения
- 21 Диагностика
- 22 Методы лечения
- 23 Что советует доктор Комаровский?
- 24 Профилактика
Причины и факторы риска
Возбудителем контагиозного моллюска является ортопоксивирус, относящийся к семейству Poxviridae. К этому же семейству относятся и вирусы, вызывающие ветряную и натуральную оспу, а также оспу обезьян. Известно 4 штамма вируса контагиозного моллюска – MCV-1, MCV-2, MCV-3, MCV-4, наиболее распространены из них первые два (MCV-1 и MCV-2) причем у детей, как правило, обнаруживается MCV-1, а MCV-2 чаще встречается у взрослых.
Вирус передается от человека к человеку контактно-бытовым путем (через использование общих банных принадлежностей, игрушек, нижнего белья, тесного контакта кожи к коже). Нередко заражение детей контагиозным моллюском происходит при посещении бассейна. Инокуляции вируса способствуют микротравмы кожи, именно по этой причине контагиозный моллюск чаще поражает детей, страдающих заболеваниями кожи, например, экземой или потницей.
После инфицирования вирус проникает в кератиноциты эпидермиса, где и начинает активно синтезировать свою ДНК. В дальнейшем он подавляет активность Т-лимфоцитов, что объясняет замедленную выработку организмом антител к нему.
Детям с контагиозным моллюском не рекомендуется посещать бассейн, общественные бани. Соблюдения этих правил в значительной степени сокращает передачу инфекции от больного ребенка другим людям.
Существует ряд заболеваний, которые повышают риск заражения детей контагиозным моллюском. К ним относятся:
- иммунодефицитные состояния разной этиологии, в том числе после перенесенных инфекционных заболеваний, а также при ВИЧ-инфицировании;
- аллергические заболевания;
- системные (аутоиммунные) болезни.
В группу риска входят дети, получающие терапию кортикостероидами и/или цитостатиками – т. е. лекарственными препаратами, подавляющими иммунную систему.
Симптомы
Инкубационный период при контагиозном моллюске у детей имеет продолжительность от 15 до 180 дней. После его завершения на кожных покровах образуются единичные округлые узелки плотной консистенции размером от просяного зерна до крупной горошины со слегка вдавленным центром. Цвет кожи над ними обычно не изменен, но в некоторых случаях он становится слегка розоватым или розовато-оранжевым, иногда приобретая восковидный или перламутровый блеск.
Со временем количество узелков увеличивается. Отдельные элементы могут сливаться между собой, что приводит к появлению элементов большого размера, представляющих собой папулы полусферической формы с вдавленной центральной частью. Если на узелок надавить браншами пинцета, то из него выделится небольшое количество кашицеобразной массы белого цвета. Она состоит из лимфоцитов и ороговевших клеток. При рассматривании этой массы под микроскопом в ней можно заметить наличие округлых включений, которые получили название моллюскообразных телец и дали название этому заболеванию.
Элементы контагиозного моллюска у детей располагаются в хаотичном порядке, а их количество может исчисляться сотнями. Первоначально узелки располагаются в зоне внедрения вируса. В дальнейшем они появляются на коже верхней части туловища, шеи, лица и кистей рук. Непроизвольные почесывания способствуют дальнейшему самозаражению и увеличению количества новых высыпаний.
Контагиозный моллюск у детей в большинстве случаев не сопровождается появлением каких-либо неприятных ощущений. Лишь изредка могут отмечаться незначительная инфильтрация кожи и слабый зуд. Общие симптомы отсутствуют.
Кожные высыпания при атипичной форме контагиозного моллюска у детей бывают очень мелкими (милиарная форма), в этом случае в них отсутствует вогнутый центр. У детей ослабленных, страдающих лейкемией, атопическим дерматитом, ВИЧ-инфекцией может развиться профузная (генерализованная) форма заболевания.
Диагностика
Диагностика контагиозного моллюска у детей обычно не вызывает затруднений и осуществляется дерматологом на основании наличия на кожных покровах характерных высыпаний.
По данным медицинской статистики 80% от всех случаев контагиозного моллюска приходится на возрастную группу от 2 до 12 лет.
В сложных диагностических случаях проводится лабораторное исследование отделяемого узелков. Подтверждением диагноза служит обнаружение моллюсковых телец (так называемые моллюсковые тельца Липшютца – дегенеративные овоидные клетки эпителия, содержащие протоплазматические включения большого размера).
Контагиозный моллюск у детей требует дифференциальной диагностики с вирусными бородавками, множественной формой кератоакантомы и красным плоским лишаем.
Лечение контагиозного моллюска у детей
Сложность лечения контагиозного моллюска у детей связана с тем, что возбудитель заболевания является ДНК-содержащим вирусом. На сегодняшний день не существует возможности избавить от него организм полностью, то есть болезнь относится к хроническим патологиям. Однако предотвратить возникновение рецидивов вполне возможно. Для этого необходимо проводить мероприятия, направленные на общее укрепление организма детей и повышение иммунной защиты:
- нормализация режима дня;
- рациональное питание;
- регулярное пребывание на свежем воздухе;
- курсовой прием поливитаминных препаратов.
Лечение контагиозного моллюска у детей предполагает использование противовирусных средств. В основном они применяются местно в виде мазей, кремов и только в тяжелых случаях (профузная форма инфекции) появляются показания к проведению системной противовирусной терапии.
К удалению контагиозного моллюска у детей в настоящее время прибегают крайне редко, поскольку со временем высыпания исчезают с кожи самостоятельно. В случае необходимости удаление может быть произведено одним из следующих методов:
- Кюретаж. Проводится под местной аппликационной анестезией. За один раз удается удалить значительное количество кожных узелков, так как процедура не слишком болезненна и малотравматична. Выполнять кюретаж можно не чаще одного раза в месяц. Полное избавление от элементов сыпи достигается за несколько сеансов.
- Криодеструкция. Удаление контагиозного моллюска у детей при помощи воздействия на них сверхнизкой температуры, обеспечиваемой жидким азотом.
- Удаление лазером.
При небольшом количестве высыпаний лечебного эффекта позволяет добиться облучение пораженных участков кожи ультрафиолетом.
Также с целью удаления контагиозного моллюска у детей используется новая методика, заключающаяся в нанесении на пораженные участки кожи туберкулина. Перед началом лечения дети обязательно должны получить вакцину БЦЖ, а в ходе терапии им назначают Изопринозин. Ввиду того, что метод лечения контагиозного моллюска у детей аппликациями туберкулина применяется недавно, еще не накоплено достаточно данных о ее эффективности и безопасности в отдаленном периоде.
Антибиотики при контагиозном моллюске у детей назначают только в случае присоединения вторичной гнойной инфекции.
Доктор Комаровский о лечении контагиозного моллюска у детей
Многие педиатры, в том числе и Е. О. Комаровский, считают, что контагиозный моллюск у детей не требует проведения каких-либо медицинских манипуляций. По мнению доктора Комаровского, со временем организм ребенка справляется с инфекцией самостоятельно, и заболевание через 6–18 месяцев переходит в стадию ремиссии, которая во многих случаях продолжается всю жизнь. Для ускорения этого процесса рекомендуются общеукрепляющие меры, а для профилактики самозаражения и распространения сыпи элементы достаточно обрабатывать противовирусными мазями. В случае наличия зуда для предотвращения расчесывания пораженных участков кожи оправдано назначение антигистаминных препаратов.
Е. О. Комаровский утверждает, что при удалении контагиозного моллюска у детей любым известным на сегодня способом избежать дальнейшего распространения инфекции невозможно. Помимо этого, искусственное удаление элементов сыпи часто приводит к образованию на коже малыша грубых рубцов, остающихся пожизненно. Если же кожные высыпания проходят самостоятельно, этого не наблюдается.
Возможные последствия и осложнения
Осложнения при контагиозном моллюске наблюдаются крайне редко. Чаще всего они возникают у детей с ослабленным иммунитетом и связаны с присоединением вторичной инфекции на месте расчесов, которая обусловливает развитие гнойных осложнений (абсцессы, флегмона).
Прогноз
Прогноз при контагиозном моллюске у детей благоприятный. При присоединении гнойных осложнений на кожных покровах впоследствии могут оставаться грубые рубцы и пятна с нарушенной пигментацией.
Контагиозный моллюск у детей не представляет серьезной опасности для здоровья и в большинстве случаев не требует лечения, так как склонен к самопроизвольному разрешению в течение 6–24 месяцев.
С учетом того, что заболевание чаще всего поражает детей с ослабленным иммунитетом, требуется медицинское обследование ребенка с тем, чтобы установить причину иммунодефицита. Наличие профузной формы заболевания или гигантских контагиозных моллюсков является основанием для проведения обследования на ВИЧ.
Профилактика
Профилактика контагиозного моллюска у детей включает:
- тщательное соблюдение правил личной гигиены и гигиены жилища (использование только личных мочалок и полотенец, еженедельная смена постельного белья, ежедневная смена нижнего белья, ежедневное принятие душа);
- изоляция заболевшего ребенка от детского коллектива;
- регулярные профилактические осмотры кожных покровов детей в организованных коллективах (детские сады, школы);
- обязательное принятие душа после посещения бассейна, общественной бани.
Родителям следует регулярно осматривать кожу своих детей. При появлении на ней высыпаний, напоминающих контагиозный моллюск, необходима консультация дерматолога. Если диагноз будет подтвержден, для ребенка выделяют отдельную посуду, полотенце, игрушки. Не следует допускать тесного физического контакта между ним и другими членами семьи. Детям с контагиозным моллюском не рекомендуется посещать бассейн, общественные бани. Соблюдения этих правил в значительной степени сокращает передачу инфекции от больного ребенка другим людям.
Видео с YouTube по теме статьи:
Контагиозный моллюск – это инфекционное заболевание кожи, которое имеет вирусную природу. Высыпания, напоминающие раковины моллюсков, могут локализоваться на теле и слизистых. Наиболее часто такой инфекцией болеют дети 2-6 лет. Каталия.ру расскажет об особенностях течения и лечения контагиозного моллюска у детей.
Причины и способы заражения
Болезнь развивается в результате попадания в организм патогенного микроорганизма – ортопоксвирус из семейства Poxviridae рода Molluscipoxvirus. Поражать вирус может людей любого пола и возраста. В странах бывшего СССР причиной заболевания чаще всего являются вирусы 1 и 2 типов.
- 1 тип (MCV-1) – чаще поражает детей, так как передается опосредованным и контактным путем.
- 2 тип (MCV-2) – передается через половые контакты, поэтому контагиозный моллюск у взрослых обычно провоцирует именно этот тип вируса.
Соответственно, болезнь у детей провоцирует вирус 1 типа и может передаваться следующими путями:
- контактно-бытовым (при контактировании с кожей зараженного человека);
- опосредованным (через прикосновения к общим вещам дома, в садике и т.д.);
- водным (заразиться можно в общественных бассейнах, аквапарках и т.д.).
Также возможно самозаражение, когда уже заразившийся ребенок расчесывает кожу.
Проявляется контагиозный моллюск во всех случаях одинаково. Наиболее подвержены болезни дети:
- со сниженным иммунитетом;
- живущие в жарком климате, при плохих санитарно-гигиенических условиях;
- болеющие экземой или атопическим дерматитом;
- принимающие глюкокортикоидные гормоны.
Симптомы заболевания
Главным и единственным симптомом заболевания являются выпуклые образования, которые могут возникнуть на любой части тела. Однако, обычно (но не всегда) узелки сгруппированы только в одной области кожного покрова – например, на шее, нижней части живота, верхней части грудной клетки и т.п.
Фото контагиозного моллюска у детей на лице:
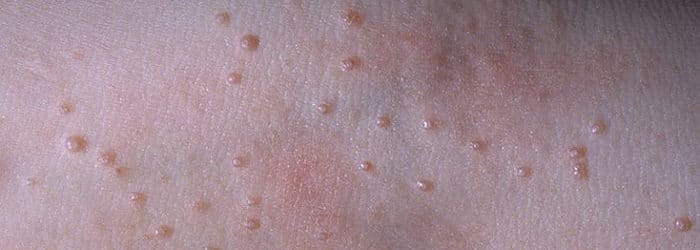
Как правило, образования не беспокоят больного – не болят, не чешутся. В редких случаях узелки могут зудеть, но расчесывать и травмировать их нельзя.
Существует и несколько атипичных форм заболевания:
- Педикулярная. Близко расположенные узелки сливаются в более крупные. Причем такие образования как бы висят на коже на тонкой ножке.
- Гигантская. Единичные образования от 2 см в диаметре.
- Генерализованная. Возникает около 20 штук мелких по размеру узелков, которые располагаются по всему телу.
- Милиарная. Очень мелкие образования (до 1 мм в диаметре), которые похожи на милиумы (просянки).
- Изъязвленно-кистозная форма. Мелкие изъязвленные узлы сливаются в крупные. Или на их поверхности могут возникать кисты.
В любом случае, болезнь протекает абсолютно одинаково.
Диагностика
Проводится простой осмотр образований врачом-дерматологом. Если имеются сомнения, могут назначаться биопсия и соскоб с узелка.
Чем лечить контагиозный моллюск
Через 3-48 месяцев все узелки исчезнут сами по себе, так как иммунная система организма за это время подавит активность вируса. Именно поэтому лечение контагиозного моллюска у детей обычно не проводится.
Если ребенок постоянно расчесывает образования на коже, болезнь может длиться очень долго. В таких случаях назначается операция или обработка узелков составами, которые содержат компоненты устраняющие бородавки. Это может быть перекись бензоила, кантаридин, салициловая кислота или третиноин.
Все эти методы избавляют только от узелков, они не лечат само заболевание, вирус остается активным. К тому же, после удаления могут остаться рубцы, шрамы, ожоги и т.д. Самый лучший вариант – дать этим высыпаниям пройти естественным образом. В таком случае никаких шрамов и рубцов на теле в дальнейшем не будет. Бывает, что на их месте могут остаться только очаги депигментации.
Чтобы ребенок быстрее выздоровел, необходимо помнить и соблюдать следующие правила:
- Ни в коем случае не тереть, не чесать и не травмировать узелки.
- Тщательно и почаще мыть руки с мылом.
- Пару раз в день протирать пораженные участки тела спиртом или хлоргексидином.
- Чтобы не заразить других людей, можно заклеить узелки лейкопластырем и прикрыть одеждой.
- Чтобы предотвратить воспалительный процесс, появление трещинок, пользуйтесь кремом для сухой кожи (например, из серии Бепантен Дерма).
Узнайте, как использовать крем Циновит от аллергии. Снимает раздражение, покраснение, шелушение и зуд.
Лечением контагиозного моллюска у детей обязательно должен заниматься врач. Ниже Каталия.ру познакомит вас с разными способами удаления узелков.
Хирургическое удаление
Для удаления контагиозного моллюска у детей и взрослых могут применяться следующие хирургические методы:
- Кюретаж и вылущивание. Узелки выскабливают с помощью острой ложки Фолькмана или удаляют тонким пинцетом. Такой метод доставляет много неприятных и болезненных ощущений, может сопровождаться кровотечением. После завершения процедуры места, где раньше были узелки, обрабатываются антисептиком (например, 5% йода). На месте бывших образований могут формироваться рубцы и шрамы.
- Жидкий азот. Во время процедуры каждый узелок подвергается воздействию жидкого азота на протяжении 6-20 секунд. После чего кожный покров обрабатывается антисептиком. При таком методе на коже также могут образовываться рубцы и очаги депигментации.
- Электрокоагуляция. Узелки как бы прижигаются электрическим током. Спустя неделю врач осматривает пациента. Если узелки не отпали, то процедура повторяется еще раз.
- Лазерная деструкция. Проводится удаление узелков с помощью СО2-лазера или импульсного лазера. Второй сеанс показан в том случае, если после первой процедуры узелки не покрылись корочками и не отпали. Метод эффективен и не оставляет после себя заметных шрамов и рубцов, что является несомненным плюсом.
Если вы намерены удалить у ребенка образования одним из этих методов, то следует решить вопрос с обезболиванием. Хорошим вариантом является крем ЭМЛА 5% (Швеция).
Химические вещества
Часто пользователи спрашивают, как вылечить заболевание с помощью медикаментов. Узелки регулярно 1-2 раза в день смазываются мазями и растворами, в составе которых содержатся следующие вещества:
- Кантаридин (Шпанская мушка или гомеопатические средства) – точечно один-два раза в день;
- Третиноин (Локацид, Весаноид, Третиноин, Ретин-А) – один-два раза в день на 6 часов, после которых смыть водой;
- Салициловая кислота (раствор 3%) – два раза в день, не смывая;
- Имиквимод (Алдара) – точечно три раза в день;
- Трихлоруксусная кислота (раствор 3%) – точечно один раз в сутки на 30-40 минут, после смыть;
- Фторурациловая мазь – 2-3 раза в сутки;
- Подофиллотоксин (Кондилин, Вартек) – точечно 2 раза в день;
- Оксолиновая мазь – точечно 2-3 раза в сутки толстым слоем;
- Бензоила пероксид (Эклоран, Базирон АС, Эффезел, Индоксил) – точечно толстым слоем 2 раза в сутки;
- Хлорофиллипт раствор – точечно 2-3 раза в день;
- Интерфероны (Ацикловир, Инфагель) – точечно 2-3 раза в день.
Наиболее безопасные препараты: Оксолиновая и Фторурациловая мазь, а также препараты с бензоил пероксидом. Их рекомендуют дерматологи попробовать в первую очередь. Обычно такие средства применяются до полного исчезновения узелков, то есть примерно 3-12 недель.
Под воздействием Оксолиновой мази узелки могут воспалиться и покраснеть. Не стоит волноваться, обычно через один-два дня они начинают покрываться корочкой и подсыхать.
Узнайте, от чего возникают красные пятна на теле у детей и взрослых.
Народные средства
Перед применением любых средств народной медицины необходимо обязательно проконсультироваться со специалистом! Вся ответственность за возможные последствия лежит на вас.
Чесночные примочки:
- Измельчите свежий чеснок до состояния кашицы.
- Добавьте к нему сливочное масло в пропорции 1:1.
- Хорошенько перемешайте.
- На каждый узелок нанесите смесь и зафиксируйте всё это пластырем или повязкой.
- Меняйте два-три раза в сутки на новые примочки.
Также из чеснока можно приготовить сок. Кашицу из измельченного чеснока выложите на марлю и отожмите сок. Им можно протирать узелки по 5-6 раз в день.
Настой череды:
- 2 ст.л. сухой травы залейте 250 мл кипятка.
- Доведите воду еще раз до кипения и снимите с огня.
- Настаивать средство следует на протяжении часа в теплом месте.
- Настоем можно протирать участки кожного покрова с узелками по 3-4 раза в сутки.
Аптечной настойкой календулы можно протирать пораженные участки кожи три-четыре раза в день.
Сок черемухи:
- Свежие листья растения промойте водой и пропустите через мясорубку.
- Выложите кашицу на марлю и отожмите сок.
- Добавьте в него сливочное масло в пропорции 1:1 и тщательно перемешайте.
- Средство нужно накладывать на узелки на ночь.
Профилактика
Родители должны приучать ребенка с младшего возраста к личной гигиене – менять одежду на чистую, мыть руки, не использовать чужие расчески, полотенца, тапки и т.д. Также важно укреплять иммунитет. Обязательно правильно питание, закаливание, ежедневные прогулки, зарядка, соблюдение режима.
Заключение
Контагиозный моллюск не опасен для жизни ребенка, однако это заболевание способно доставить целую массу неудобств на длительное время. Родителям следует уделять много внимания гигиене сына или дочери – часто менять постельное белье и одежду, а также стирать их при высокой температуре, гладить вещи, дезинфицировать различные бытовые предметы и игрушки. В случае диагностирования болезни у ребенка обязательно сообщите воспитателю или учителю об этом.
Видео-советы по лечению контагиозного моллюска от доктора Комаровского:

Детская иммунная система развита слабее по сравнению со взрослым человеком, поэтому у ребенка выше риск появления различных инфекционных заболеваний, одним из которых является контагиозный моллюск.
Это вирусная инфекция, вызывающая необычные образования на поверхности кожи в виде узелков, похожих на моллюсков. О лечении контагиозных моллюсков у детей расскажем в статье.
Как убрать подошвенную бородавку у ребенка? Узнайте об этом из нашей статьи.
Понятие
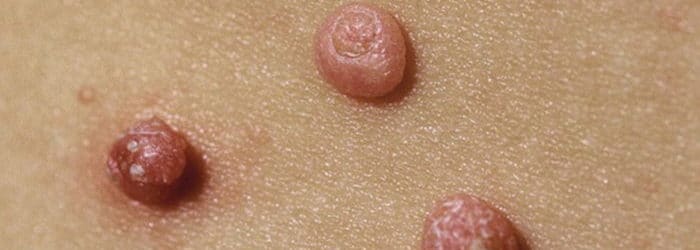
Контагиозный моллюск у детей — фото:

Это вирусное инфекционное заболевание, распространенное среди детей дошкольного возраста, однако иногда встречается и у взрослых.
Возбудителем служит один из вирусов, относящих к группе вирусов оспы. Болезнь вызывает сыпь на коже, чаще всего на слизистой оболочке и мягких тканях, в виде образований – своеобразных моллюсков розового или телесного цвета.
После заражения вирус проникает в благоприятные для его развития участки поверхности тела человека, а затем внедряет свой ДНК в клетки, меняя их структуру.
В результате происходит аномальный рост и деление клеток, и появляются бляшки, которые по форме напоминают моллюск или бородавку.
Как происходит заражение?
Обычно вирус передается в бытовых условиях при прямом контакте людей, поэтому болезнь может носить характер эпидемии в детских садах, школах и других социальных учреждениях.

Также возможна передача через средства личной гигиены: полотенце, мыло, зубная щетка, нижнее белье и т.д.
Особый риск заражения наблюдается в помещениях с повышенной влажностью и температурой воздуха, а это бассейн, раздевалка, баня и др.
Исследования показали, что узелки-моллюски содержат большое количество жидкости, в которой находится огромное количество вируса. То есть, если образование лопается, то в окружающую среду выбрасываются миллионы возбудителей.
Они могут перемещаться в пространстве вместе с пылью и воздухом, так как чрезвычайно малы.
Однако под воздействием высокой или низкой температур они погибают.
Причины возникновения
Главной причиной появления данного заболевания служит инфицирование вирусом при прямом контакте между людьми или через окружающие предметы. Этому могут способствовать следующие факторы:
- ослабленный иммунитет;
- повреждения кожи (раны, ожоги, порезы);
- наличие другого инфекционного заболевания или недавно перенесенная болезнь;
- неправильное питание;
- недостаток витаминов и минералов в организме;
- несоблюдение личной гигиены;
- частое нахождение в местах большого скопления людей;
- наличие ВИЧ.
Больше других подвержены заболеванию дети от 1 до 5 лет.
О симптомах и признаках ветрянки у детей читайте здесь.
Симптомы

Первые недели после заражение происходит инкубационный период.
Этот процесс может занять от 2-х недель до 1 месяца. Затем на коже начинают появляться узелки.
Сперва они лишь слегка заметны, но постепенно растут и становятся похожи на моллюсков с белой или желтой точкой в центре. Внутри узелков скапливается жидкость.
Чаще всего образования появляются на животе, ягодицах, лице, шее и бедрах, а также на слизистой рта и горла. Узелки имеют округлую или овальную форму телесного или розового цвета размером до 5 мм.
Со временем образования могут темнеть и становиться бурыми, а жидкость из них способна просачиваться и вызывать зуд или жжение.
Разновидности заболевания
Данное заболевание имеет несколько разновидностей:
- Классическая — на поверхности кожи появляются единичные узелки полушаровидной формы с углублением в центре.
- Генерализованная — на поверхности кожи наблюдаются крупные образования собранные в скопления до нескольких десятков штук в одном месте.
- Гигантская — образования сливаются в один крупный узелок размером до 2-х см.
- Педикулярная — узелки сливаются в плоские бляшки, покрывая обширные участки кожи.
к содержанию ↑
Последствия и осложнения

В большинстве случаев болезнь протекает без осложнений.
В редких случаях возможно развитие различных дерматитов на фоне поражения кожи контагиозным моллюском.
Также есть риск проникновения и развития других инфекционных заболеваний, так как иммунитет ослаблен.
Как проявляется крапивница у детей? Ответ узнайте прямо сейчас.
Диагностика
Опытному врачу достаточно визуального осмотра пациента, чтобы поставить диагноз. Однако для дифференцирования схожих по симптомам сыпей, например вируса папилломы человека, полипа, дерматофибромиомы и различных опухолей проводятся дополнительные исследования:
- общий анализ крови;
- гистологические исследования на тельца моллюсков в крови;
- микроскопические исследования образований;
- биопсия образований.
На основании полученных данных врач поставит точный диагноз и назначит соответствующее лечение.
Методы лечения

Как лечить недуг? В большинстве случаев врачи рекомендуют воздержаться от лечения.
Иммунная система должна сама справиться с заболеванием в течение 3-6 месяцев.
Однако в некоторых случаях, если иммунитет слишком слаб, терапия просто необходима.
Терапия направлена на угнетение вируса, чтобы препятствовать его дальнейшему распространению, а также на укрепление иммунной системы.
Медикаменты
Для лечения применяются следующие виды препаратов:
- противовирусные (наружные гели и мази) — для наружной обработки образований на коже (Фукорцин, Тазорак, Ретин-А, Алдара);
- противовирусные (таблетки) — для приема внутрь (Анаферон, Пранобекс, Изопринозин);
- иммуномодуляторы — для укрепления иммунной системы (Циклоферон и Интерферон).
Данное заболевание часто сопровождается другими инфекциями (обычно бактериальными), поэтому дополнительно назначают антибиотики тетрациклинового ряда (Тетрациклин, Хлортетрациклин, Олететрин, Метациклин).
Рекомендации специалистов по лечению импетиго у детей вы найдете на нашем сайте.
Народные средства

В некоторых случаях сроки излечения можно сократить, если применять средства народной медицины.
Они в основном помогают добиться лучшего косметического эффекта за счет удаления самих образований.
Рассмотрим несколько полезных и эффективных рецептов:
- Чеснок. Необходимо каждый день смазывать каждый узелок соком чеснока. Результат будет заметен через несколько недель.
- Череда. На 1 л воды берут 2 столовые ложки череды, ставят на огонь и доводят до кипения. На малом огне варят 15 минут и снимают с плиты. После остывания и процеживания отвара им обрабатывают пораженные участки кожи. Через некоторые время узелки вскроются, и из них потечет бесцветная жидкость. После этого вместо отвара следует начать обрабатывать образования йодом. В течение 1-2 недель ранки заживут, и от сыпи не останется следа.
- Чистотел. Достаточно просто смазывать соком чистотела все бляшки на коже. Курс лечения обычно длится 3 месяца. Моллюски подсохнут и отвалятся самостоятельно.
- Марганцовка. Необходимо обрабатывать сыпь раствором марганца (5%) каждый день. Бляшки должны сами вскоре отвалиться, а раны зажить. Рубцов не остается.
- Месячные. Самый необычный способ. Необходимо обрабатывать моллюски месячными выделениями матери в течение недели. После этого должна наступить ремиссия. Считается, что таким образом мать передает ребенку свой иммунитет. Эффективность способа неизвестна, однако народные знахари утверждают, что метод работает.
к содержанию ↑
Удаление

Данный метод не устраняет сам вирус из организма, а лишь избавляет от наружного проявления в виде сыпи.
Поэтому данный вид лечения должен быть сопряжен с медикаментозной терапией противовирусными средствами, чтобы избежать рецидива.
На сегодняшний день существует несколько способов удаления моллюсков:
- Криодеструкция — обработка образований жидким азотом низкой температуры. Здоровые ткани остаются невредимыми, а патологии отмирают и отваливаются. Метод быстрый и безболезненный.
- Диатермокоагуляция — прижигание образований электрическим током, который точечно создает высокую температуру, губительную для моллюсков. Процедура проводится под местной анестезией.
- Лазер — удаление образования направленным пучком лазера большой мощности. Образования выжигаются, и от них не остается и следа. Процедура проводится под местной анестезией, рубцов не остается.
- Механическое удаление — это простейшая хирургическая операция под местной анестезией. Хирург с помощью скальпеля удалит все патологии. Быстро и безболезненно.
Вирус невозможно полностью уничтожить, только подавить. Если иммунитет ослабеет в будущем, то возможен рецидив.
Что советует доктор Комаровский?
По мнению доктора Комаровского, ребенка не нужно «травить» таблетками или «проводить опыты» с помощью народных средств. Он советует вообще не лечить детей, если для их жизни и здоровья нет угрозы.

Достаточно заняться укреплением иммунитета, чтобы организм справился самостоятельно.
Если сыпь находится в неприятном месте или ребенок комплексует из-за этого, то можно обратиться к косметологу и удалить образования, однако и это, по его словам, нежелательно.
Каковы первые признаки кори у ребенка? Читайте об этом тут.
Профилактика
Для профилактики данного заболевания следует придерживаться следующих полезных советов:
- следить за состоянием иммунной системы ребенка;
- правильно питаться;
- придерживаться правил личной гигиены;
- избегать контактов с больными детьми;
- вовремя лечить любые инфекционные заболевания;
- регулярно проходить профосмотры у педиатра.
Контагиозный моллюск не представляет серьезной угрозы здоровью ребенка. Однако это тревожный звоночек, который говорит о слабом иммунитете.
Это значит, что есть риск появления других заболеваний, куда более серьезных.
Если болезнь появилась, то нужно пройти все необходимые обследования у врача, а затем следовать его рекомендациям. Возможно, лечиться вообще не придется, а все силы будут направлены на укрепление иммунитета.
Что делать с контагиозным моллюском? Доктор Комаровский расскажет в этом видео:
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!