 Сыпь может появиться не только у ребенка, но и у взрослого и вызвать обоснованное беспокойство, ведь возможно это не только косметическая проблема.
Сыпь может появиться не только у ребенка, но и у взрослого и вызвать обоснованное беспокойство, ведь возможно это не только косметическая проблема.
Кожа — это самый большой орган человека, который остро реагирует на внутренние изменения организма. Кожные высыпания медики называют сыпью или экзантемой. Она имеет множество морфологических типов, но папулезная сыпь наиболее часто встречаемая в медицинской практике.
Высыпания описываются как бугристые четко обрисованные новообразования – папулы или узелки, которые хорошо ощущаются под пальцами и, как правило, не вызывают болевых ощущений.
Как правило папулы представляют собой воспаленные бугорки куполообразной, овальной или приплюснутой формы. Размер их может колебаться от 1 мм до нескольких десятков миллиметров, большие уже называются бляшками. В отличие от пузырьков, содержащих инфильтрат, в папулах нет содержимого.
Содержание
- 1 Причины возникновения
- 2 Разновидности папулезных высыпаний
- 3 Папулезная крапивница
- 4 Папулезный сифилид
- 5 Папулезное ожерелье
- 6 Особенности папулезной сыпи при ВИЧ
- 7 Симптоматика и диагностика болезни
- 8 Лечение
- 9 Какие могут возникнуть осложнения
- 10 Профилактика
- 11 Пятнисто папулезная сыпь
- 12 Фото папулезной сыпи
- 13 Папулезная крапивница
- 14 Папулезный сифилид
- 15 Папулезное ожерелье
- 16 Особенности папулезной сыпи при ВИЧ
- 17 Как лечить папулезные высыпания?
- 18 Что такое ветрянка?
- 19 Симптомы
- 20 Заражение
- 21 Ветрянка и беременность
- 22 Меры предосторожности
- 23 Лечение
- 24 Как бороться с недомоганиями от ветрянки
Причины возникновения
Причин папулезных высыпаний множество:
- различные инфекции являются самой частой причиной. Путей заражения ими множество от воздушно-капельного — до укуса насекомого или общения с зараженным человеком;
- венерические болезни — такие как сифилис и ВИЧ, которыми заражаются при незащищенном сексе и при недостаточной санитарной обработке многократно-используемых игл, и даже при переливании крови;
- бактериальные, вирусные и грибковые инфекции;
- болезни неспецифической этимологии;
- аллергические реакции;
- патологии иммунной системы;
- паразитарные инвазии.
Диапазон болезней, при которых различные папулезные высыпания выступают одним из определяющих признаков или последовательным этапом, великое множество.
Разновидности папулезных высыпаний
 Папулезные высыпания современная медицина подразделяет на три основных категории:
Папулезные высыпания современная медицина подразделяет на три основных категории:
- Милиарная – самая мелкая, до 2 мм в диаметре, конусообразная, размещается возле волос.
- Лентикулярная – средних размеров (до 5 мм), могут быть плоскими или выпуклыми, также отличаются разнообразием форм.
- Нумулярная – образуется путем слияния плоских высыпаний и может достигать до 20 мм в диаметре, в итоге, приобретая вид монеты.
При папулезном высыпании часто кожа может изменить окраску, но в основном, когда сыпь проходит на коже не остается ни рубцов, ни пигментных пятен.
Исходя из фактора, спровоцировавшего сыпь, а также масштабов и локализации поражения и других симптомов (наличие шелушения и зуда) болезнь разделяют на следующие виды:
- пятнисто-папулезный;
- макуло-папулезный;
- эритематозный.
Для классификации высыпаний учитывают следующие симптомы: размещение, окраска узелков и прилегающей кожи, присутствие свербежа, тип очагов поражения (одиночные или уже слившиеся), причина высыпания.
С течением болезни может меняться не только размер сыпи, но и их характер, поэтому при обращении к врачу необходимо подробно описать: когда и какая сыпь появилась и какими симптомами сопровождалась.
Папулезная крапивница
 Укусы насекомых у некоторых людей могут вызвать аллергию в виде сильно зудящих красноватых высыпаний, которые и носят название папулезной крапивницы или острого пруриго. В группу риска попадают дети в возрасте до 10 лет.
Укусы насекомых у некоторых людей могут вызвать аллергию в виде сильно зудящих красноватых высыпаний, которые и носят название папулезной крапивницы или острого пруриго. В группу риска попадают дети в возрасте до 10 лет.
В основе ее лежит острая реакция на слюну, выделяемую при укусе. Соответственно пик заболевания приходится на весну-лето.
Чаще сыпью поражаются конечности, проявляются твердые ярко-красные папулы размером около 5-10 мм. Крапивница не имеет склонности к слиянию, но при длительном персистирующем течении старые папулы принимают эритрематозный вид, отекают.
По большому счету, болезнь может пройти и сама, без врачебного вмешательства и даже хронические формы полностью проходят к семи годам.
Папулезную крапивницу следует отличать от пигментной, ветряной оспы, чесотки и других похожих заболеваний. Для этого проводится осмотр пациента, кожные тесты и аллергопробы. Гистологию назначают в крайне редких случаях для выявления спонгиотических везикул.
Папулезный сифилид
Зачастую вторичный, а особенно рецидивирующий сифилис характеризуется появлением папулезной сыпи различных размеров, при надавливании на которые у больного возникают болевые ощущения. Они гладкие, темно-красного цвета и плотной консистенции, со временем начинают шелушиться, не чешутся. Без медикаментозного вмешательства высыпания могут существовать неделями.
Высыпания папулезного сифилида необходимо отличать от некоторых видов лишая и псориаза, кондилом, узлов геморроя, васкулитов и ложносифилитических папул. Последние не содержат в своей жидкости бледной трепонемы и дают отрицательную реакцию на сифилис.
Папулезное ожерелье
Его еще называют перламутровым кольцом. В этом случае папулы небольшие, все одинакового размера, не увеличиваются и постепенно теряют яркий цвет. Эта неспецифическая сыпь локализуется возле головки члена, по длине венечной борозды, реже на крайней плоти. Они образуются из соединительной и сосудистой тканей и по сути являются ангиофибромами. Папулезное ожерелье как вариант нормы проявляется у 10-20% взрослых мужчин. Это скорее косметический дефект – сыпь не заразна и не причиняет неудобств.
Особенности папулезной сыпи при ВИЧ
Папулезная сыпь является одним из основных признаков ВИЧ и сопровождается следующими  :
:
- длительное повышение температуры тела;
- увеличение лимфоузлов;
- длительный понос и соответствующее снижение веса;
- молочница и язвы в ротовой полости;
- слабость, головокружение;
- повышенная потливость;
- сбой менструального цикла и молочница у женщин.
Выше перечисленные признаки похожи на грипп и могут ввести врача в заблуждение
При совокупности этих симптомов необходимо обратиться к врачу, который проведет соответствующий анализ и назначит при необходимости курс лечения от ВИЧ. Если его не лечить, то он перерастет в СПИД со всеми вытекающими осложнениями.
Симптоматика и диагностика болезни
Экзантема сама по себе является признаком различных заболеваний. Разные виды сыпи отличаются формами, размером, окраской, локализацией и сроком проявления. Самым неприятным симптомом, сопровождающим сыпь, является зуд и шелушение. В некоторых случаях возможно повышение температуры тела. Часто после выздоровления на теле не остается никаких следов.
Так как папулезная сыпь может быть признаком серьезного заболевания, то медик обязан провести некоторые обязательные исследования:
- составить общую клиническую картину заболевания:
- провести визуальный осмотр и пальпацию пораженных участков;
- назначить кожные тесты и другие лабораторные исследования.
Лечение
Необходимо иметь ввиду, что высыпания — это лишь внешнее выражение основного недуга. И изначально лечение направляется на устранение первопричины и снятие симптомов.
Оно происходит по следующей схеме:
- в случае аллергического происхождения необходимо устранить источник аллергии и начать принимать противоаллергические препараты (Диазолин, Кларитин, Цитрин и др.);
- если сыпь имеет инфекционную природу, то назначаются антибиотики и противовоспалительные средства;
- обработка мазями и компрессами пораженных участков для снятия зуда;
- специальный режим питания, исключающий консерванты, красители и раздражающую пищу;
- назначаются очищающие капельницы или различные сорбенты: Полисорб или Энтеросгель.
Последний имеет хорошие отзывы:
Энтеросгель дал результат, превосходящий все ожидания. Кожа стала значительно чище, высыпания уменьшились, появилась легкость во всем теле. Очень довольна.
Ольга, 35 лет.
Врачи же рекомендуют аккуратнее быть с приемом сорбентов:
Полисорб может вызывать запоры при длительном употреблении. Также принимать его следует как минимум через час после еды, так как помимо токсинов, он также выводит все питательные вещества.
Врач-дерматолог Ильенко И.Л.
Для снятия зуда можно использовать широко известный Фенистил-гель. В большинстве своем он имеет отличные отзывы:
У дочки оказалась жуткая аллергия на жаропонижающее средство. Просто надо наносить этот прозрачный гель 2-3 раза в день и зуд постепенно уходит. Помогает даже при комариных укусах. Должен быть в каждой домашней аптечке
Екатерина, 26 лет.
Смазывала прыщичек у ребенка раз в день, зуд начал проходить и постепенно подсыхать. И мужу помогло. Единственный недостаток цена.
Лариса, 45 лет.
Для устранения высыпаний можно применять и народные средства. Особенно это актуально для беременных и кормящих женщин, которым недоступны многие медицинские препараты.
Например, для устранения зуда необходимо натереть очаги поражения раствором салициловой кислоты с димедролом и несколькими каплями ментола.
Также для лечения используются такие травы, как:
- корень солодки — принимать 2 раза в день;
- делать настой для ванны с майорана;
- заваривать 1 столовую ложку крапивы двудомной и пить как чай.
Но даже народные способы лечения не стоит применять без предварительной консультации с врачом, так как многие травы тоже могут вызвать аллергическую реакцию.
Какие могут возникнуть осложнения
 Высыпания могут очень сильно чесаться, поэтому есть риск занести стафилококковую или стрептококковую инфекции, которые только усугубят состояние больного и после них могут остаться шрамы или пятна. Также некоторые узелки при регулярном травмировании способны принять злокачественный тип.
Высыпания могут очень сильно чесаться, поэтому есть риск занести стафилококковую или стрептококковую инфекции, которые только усугубят состояние больного и после них могут остаться шрамы или пятна. Также некоторые узелки при регулярном травмировании способны принять злокачественный тип.
Основные осложнения может доставить несвоевременное распознавание и лечение основного заболевания.
Профилактика
Главным методом профилактики заболевания является соблюдение личной чистоплотности и правил санитарии при посещении публичных мест, контакте с животными и другими людьми. Необходимо чтобы предметы личной гигиены, обувь и нижнее белье не использовались другими людьми и никогда не брать чужие.
Необходимо содержать в чистоте тело, личные вещи и жилье. Этого достаточно для лучшей профилактики различных высыпаний и повреждений кожи.
Появление большого количества новых элементов на коже человека или его слизистых поверхностях принято называть сыпью. Очень часто подобный процесс сопровождается возникновением небольших плотных узелков. В таких случаях речь идет о папулезной сыпи.
В зависимости от размеров и особенностей кожных элементов, выделяют несколько главных типов таких высыпаний:
- Макуло-папулезные.
- Эритематозно-папулезные.
- Пятнисто-папулезные.
Для того чтобы отнести конкретные кожные элементы к тому или иному виду, учитывают целый ряд характеристик:
- Локализация на теле.
- Симметричность.
- Наличие зуда.
- Окрас папул.
- Характер расположения (одиночные или с тенденцией к слиянию).
- Причина, вызывавшая высыпание (инфекция, аллергия, влияние внешних факторов).
Если речь идет о макуло-папулезной сыпи, то она характеризуется возникновением плотных папул до 1 см в диаметре. Локализоваться они могут по коже всего тела. Причинами ее прогрессирования выступают вирусные, бактериальные поражения организма, аллергическая реакция или ответ тела на введение определенного лекарства, вещества (проба Манту).
Эритематозно-папулезная сыпь более характерна для заболеваний по типу системной красной волчанки, атопического дерматита, васкулитов. Отличается симметричностью поражения и частой локализацией на разгибательных поверхностях суставов.
Пятнисто папулезная сыпь
Наиболее важными характеристиками данного типа высыпаний остаются:
- Размеры элементов до 2 см.
- Процесс нередко сопровождается шелушением и воспалением кожи. На месте былых узелков остаются пигментные пятна.
- Локализация по всему телу.
- Срок появления сыпи часто помогает в дифференциальной диагностике заболеваний, которые ее вызывают.
- Цвет элементов колеблется от розового до коричневого.
Чаще всего указанные высыпания появляются при разнообразных инфекционных заболеваниях (скарлатина, корь, краснуха, ветряная оспа и другие). Кожные элементы служат патогномоническим симптомом, с помощью которого устанавливается диагноз.
Помогут запомнить, как выглядит пятнисто папулезная сыпь фото пациентов с конкретным поражением кожи.
Фото папулезной сыпи
На снимке ниже видны папулезные высыпания. Фото соответствует периоду выраженной клинической картины при краснухе. Патологические элементы располагают на неизмененной коже.

Нижерасположенное фото демонстрирует характерные изменения при скарлатине. Отчетливо видно, что патологические элементы имеют тенденцию к слиянию.

Картина ниже соответствует клинической стадии кори. На измененной коже видны сливные пятнисто-папулезные элементы.

Фото ниже демонстрирует сыпь при ветряной оспе. Отчетливо виден полиморфизм элементов. Они представлены папулами, везикулами, пустулами и корочками.

Папулезная крапивница
Особенностью данного патологического состояния остается причина его появления. В отличие от инфекционных возбудителей, в этой ситуации главную роль играет аллергическая реакция организма на антигены.
В результате попадания аллергенов в кровоток или местном контакте с покровом тела прогрессирует локальный ответ с выбросом большого количества гистамина, что ведет к накоплению жидкости в участках поражения. Результатом этого становится папулезная крапивница. Фото демонстрирует характерные элементы, которые возникают после контакта с антигеном.

Лучшим методом преодоления проблемы остается полное исключение взаимодействия с аллергенами. При невозможности ограничить контакт может прогрессировать стойкая папулезная крапивница. Для снижения ее проявлений нужно применять специализированные противоаллергические средства.
Папулезный сифилид
Еще одним специфическим видом конкретных высыпаний остается сифилид, который характерен для вторичного периода соответственного заболевания. Он проявляется в виде возникновения папул по всему телу. Типичными местами локализации данного симптома остаются:
- Подошвы.
- Кисти рук.
- Боковая поверхность туловища.
- Ротовая полость.
- Область гениталий.
Во всех случаях возникают специфические узелки плотной консистенции медно-красного цвета. Особенностью этих элементов остается характерный блеск, который отлично видно при боковом освещении. Это и есть типичный папулезный сифилид. Фото ниже демонстрирует поражение стоп. На нем отчетливо видны множественные узелки, являющиеся одним из симптомов вторичного периода сифилиса.

Папулезное ожерелье
Одним из достаточно распространенных видов папулезных высыпаний остается симптом «перламутрового кольца». Он характерен для физиологичных жемчужных папул, которые располагаются в области венечной борозды под головкой полового члена.

В отличие от всех предыдущих ситуаций, в данном случае небольшие узелки являются вариантом нормы и не требуют никакого лечения. Папулезное ожерелье у мужчин является безвредным явлением, причина которого до сих пор не установлена. В основном обращения к докторам обусловлено визуальным дефектом и необходимостью дифференциальной диагностики с половыми инфекциями.
Каких-то симптомов или выраженных клинических проявлений данная ситуация не вызывает. Характерными особенностями подобных кожных элементов остаются:
- Одинаковый размер папул.
- Плотное расположение. Между ними практически не остается пространства.
- Отсутствие объективных изменений ощущений.
- Длительное сохранение. Узелки чаще появляются у мужчин в возрасте 20-40 лет и остаются с ними на всю жизнь. Со временем наблюдается снижение интенсивности окраса элементов, что способствует еще большей незаметности.
Существует несколько вариантов хирургического лечения данного симптома, однако, врачи проводят его только по желанию представителя сильного пола. Папулы не передаются сексуальным партнерам и не несут угрозы здоровью человека.
Особенности папулезной сыпи при ВИЧ
Высыпания на коже и слизистых оболочках тела при синдроме приобретенного иммунодефицита человека (СПИД) являются одними из важных ранних симптомов заболевания. Нередко они становятся первыми «тревожными колокольчиками», которые заставляют людей проходить соответствующее обследование.
Особенностью любой сыпи при ВИЧ является ее отличие от типичной картины патологии. Это обусловлено иммунодефицитом в организме и неадекватным ответом на возможных возбудителей.
Характерными особенностями папулезной сыпь при ВИЧ остаются:
- Небольшие размеры элементов (до 5 мм).
- Неизменность окраса кожи или приобретение узелками легкого красноватого оттенка.
- Шаровидная форма со сглаженной поверхностью высыпаний.
- Элементы преимущественно распространяются одиночно без тенденции к слиянию.
- Типичные места локализации: шея, верхняя часть туловища, руки и ноги, голова.
- Сильно выраженный зуд.
Визуально можно иногда сразу определить, когда на коже прогрессирует папулезная сыпь при ВИЧ. Фото ниже демонстрирует поражение кожи лица с распространением узелков по ее поверхности.

Еще один снимок, который демонстрирует, как выглядит у пациентов с ослабленным иммунитетом пятнисто папулезная сыпь. Фото при ВИЧ в острой стадии инфекции.

Отмечается выраженность патологических элементов. Они приобретают насыщенный красный оттенок и сопровождаются сильным зудом. При своевременном назначении антиретровирусных препаратов можно достичь снижения проявлений патологии и достаточно долгого периода ремиссии.
Как лечить папулезные высыпания?
Какого-то специального метода для борьбы именно с характерной сыпью не существует. Главное – ликвидировать инфекцию, которая стала причиной появления кожных элементов, и они пропадут сами собой. Иногда допускается местная обработка пустул и везикул при ветряной оспе для более быстрого регресса этих образований. Так можно снизить шанс заражения при расчесывании пузырьков.
Во всех других ситуациях, главным аспектом преодоления кожных проявлений остается качественное лечение основного заболевания.
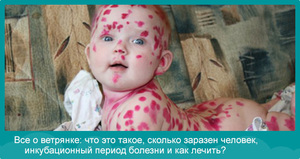 Ветрянка является распространенной болезнью среди детей, главным образом, младше 12 лет. Болезнь проявляет себя в виде появления папуловезикулезной сыпи по всему телу, похожей на небольшие волдыри, которая производит неприятный зуд, может сопровождаться псевдогрипповыми симптомами. Как правило, эти симптомы проходят сами по себе. Тем не менее эта инфекция является очень заразной, поэтому рекомендуется болеющего ребенка оставлять дома, предоставить ему отдых до исчезновения всех признаков болезни.
Ветрянка является распространенной болезнью среди детей, главным образом, младше 12 лет. Болезнь проявляет себя в виде появления папуловезикулезной сыпи по всему телу, похожей на небольшие волдыри, которая производит неприятный зуд, может сопровождаться псевдогрипповыми симптомами. Как правило, эти симптомы проходят сами по себе. Тем не менее эта инфекция является очень заразной, поэтому рекомендуется болеющего ребенка оставлять дома, предоставить ему отдых до исчезновения всех признаков болезни.
Что такое ветрянка?
Ветрянку вызывает вирус, носящий название, варицелла зостер (ВЗ). Для того чтобы избежать заражения детей этим вирусом, им нужно уколоть вакцину против ветрянки, что обычно делается, когда дети имеют возраст от 12 до 15 месяцев. Кроме того, медицинские центры контроля и предотвращения болезней рекомендуют проводить дополнительную вакцинацию детей возрастом от 4 до 6 лет для усиленной защиты. Также эти медицинские центры рекомендуют введение двух доз вакцины с минимальным интервалом в 28 дней между дозами детям до 13 лет или старше, которые раньше не болели и не получали вакцину против этой болезни.
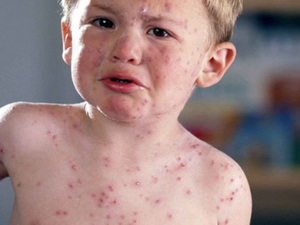 Как правило, человек болеет только один раз ветрянкой в своей жизни, однако, вирус, ее вызывающий, может находиться в организме в латентном, замороженном состоянии и проявиться позднее в виде высыпания кожной сыпи, известной как пузырьковый лишай или герпес зостер. Вакцина против ветрянки значительно уменьшает вероятность того, что ребенок заразится этой болезнью, но в любом случае у него может появиться пузырьковый лишай в дальнейшем.
Как правило, человек болеет только один раз ветрянкой в своей жизни, однако, вирус, ее вызывающий, может находиться в организме в латентном, замороженном состоянии и проявиться позднее в виде высыпания кожной сыпи, известной как пузырьковый лишай или герпес зостер. Вакцина против ветрянки значительно уменьшает вероятность того, что ребенок заразится этой болезнью, но в любом случае у него может появиться пузырьковый лишай в дальнейшем.
Симптомы
Ветрянка приводит к возникновению на коже сыпи красного цвета (ветрянка без сыпи или ветрянка без высыпаний является чрезвычайно редким явлением), которая сопровождается сильным зудом. Первые высыпания при ветрянке сначала возникают на коже брюшной полости, на лице или спине, и затем распространяются практически на все части тела. В итоге, сыпь при ветрянке покрывает кожу с волосяным покровом, рот, нос, уши и гениталии.
Появление сыпи начинается с маленьких красных волдырей, которые похожи на укусы насекомых. Затем, эта сыпь трансформируется в большие волдыри с прозрачной жидкостью внутри них. Когда волдыри лопаются, на их месте остаются маленькие открытые ранки, которые покрываются коричневой коркой в процессе высыхания.
Пузырьки при ветрянке обычно имеют размеры менее 6 мм в ширину, имеют красный ободок и появляются в массовом порядке в течение 2–4 дней. Высыпания при ветрянке могут быть более обильными и более опасными у детей, имеющих другие болезни кожи, например, экзему.
Многие задаются вопросом, бывает ли ветрянка без температуры? Ветрянка без температуры может протекать, однако, у некоторых детей появляется температура, боль в животе, боль в горле, головная боль или непонятные недомогания всего организма за несколько дней до появления сыпи. Эти симптомы могут продолжаться несколько дней, и температура может держаться от 37,7° C до 38.8° C. В очень редких случаях температура может повышаться. У маленьких детей все эти симптомы обычно протекают в более легкой форме, по сравнению со взрослыми детьми или взрослыми.
 Как правило, это инфекционное заболевание является неопасным, однако, может привести к тяжелым последствиям у младенцев, сосущих грудь, подростков, взрослых и людей с ослабленной иммунной системой. У некоторых людей могут появляться тяжелые бактерицидные заражения кожи, легких, костей, конечностей и головного мозга (энцефалит). В некоторых случаях даже у детей с нормальной иммунной системой и взрослых могут возникать тяжелые последствия. Самое частое осложнение — заражение кожи вокруг волдырей.
Как правило, это инфекционное заболевание является неопасным, однако, может привести к тяжелым последствиям у младенцев, сосущих грудь, подростков, взрослых и людей с ослабленной иммунной системой. У некоторых людей могут появляться тяжелые бактерицидные заражения кожи, легких, костей, конечностей и головного мозга (энцефалит). В некоторых случаях даже у детей с нормальной иммунной системой и взрослых могут возникать тяжелые последствия. Самое частое осложнение — заражение кожи вокруг волдырей.
Каждый человек, который переболел ветрянкой (или которому была проведена соответствующая вакцинация) в детстве, подвергается риску заболеть пузырьковым лишаем в процессе дальнейшей жизни. По статистике 20% людей впоследствии болеют этой болезнью кожи. После первой инфекции вирус ВЗ может пребывать в пассивном состоянии в нервных клетках спинного мозга, и, затем, активировать свою деятельность, проявляясь в виде пузырькового лишая, провоцирующего зуд, чесотку или боль, которые следуют за сыпью в виде красных волдырей.
Иногда пузырьковый лишай лечится при применении антивирусных лекарств и стероидных обезболивающих препаратов. В настоящее время существует вакцина против пузырькового лишая, пригодная для использования для людей старше 60 лет.
Заражение
Ветрянка является заразной, начиная, приблизительно, за два дня до появления сыпи и заканчивая моментом, когда все волдыри заживут. Если ваш ребенок болеет ветрянкой, важно, чтобы он не посещал школу до тех пор, пока все волдыри не будут сухими, что происходит обычно в течение недели. Если вы неуверены, может ли ваш ребенок вернуться снова в школу, проконсультируйтесь с врачом.
 Ветрянка — очень заразная болезнь. Большинство детей, чьи братья и сестры переболели ветрянкой, также заболеют ей (если раньше ей не болели или не получили соответствующую вакцину). Первые симптомы у таких детей обычно появляются через две недели после того, как заболели их братья. Для предотвращения распространения вируса удостоверьтесь, что ваши дети часто моют руки, в частности, перед едой и после посещения туалета. Если у одного ребенка появились симптомы ветрянки, то его нужно держать максимально изолированно от остальных детей, насколько это возможно.
Ветрянка — очень заразная болезнь. Большинство детей, чьи братья и сестры переболели ветрянкой, также заболеют ей (если раньше ей не болели или не получили соответствующую вакцину). Первые симптомы у таких детей обычно появляются через две недели после того, как заболели их братья. Для предотвращения распространения вируса удостоверьтесь, что ваши дети часто моют руки, в частности, перед едой и после посещения туалета. Если у одного ребенка появились симптомы ветрянки, то его нужно держать максимально изолированно от остальных детей, насколько это возможно.
Люди, которые не болели ветрянкой или которые получили соответствующую вакцину, также могут заразиться ей от человека, страдающего пузырьковым лишаем, но не могут заболеть этим лишаем. Дело в том, что пузырьковый лишай развивается только через повторную активацию вируса варицелла зостер у человека, который раньше переболел ветрянкой.
Ветрянка и беременность
Беременные женщины и люди, имеющие проблемы с иммунной системой организма, не должны находиться рядом с человеком, болеющим ветрянкой. Если беременная женщина, которая не болела ранее этой болезнью, заболеет ей (главным образом, в течение первых 20 недель беременности), плод подвергается риску возникновения у него отклонений при рождении.
Кроме того, сама женщина подвергается повышенному риску развития сильных осложнений после болезни, в сравнении с тем, если бы она заразилась ветрянкой до того, как забеременела. Если у женщины возникают симптомы ветрянки перед рождением или сразу после рождения ребенка, новорожденный младенец подвергается риску развития тяжелых осложнений. Если же женщина заболела ветрянкой в середине периода беременности, то в этом случае не существует никакого риска для здоровья ребенка.
Если беременная женщина переболела ветрянкой до ее беременности, то ребенок будет защищен против инфекции в течение первых месяцев жизни, так как иммунитет матери передается ребенку через плаценту и материнское молоко.
 С целью снижения осложнений после ветрянки люди, находящиеся в группе риска, могут дополнительно получать вакцину иммунобелка ВЗ. К группе риска относятся следующие категории:
С целью снижения осложнений после ветрянки люди, находящиеся в группе риска, могут дополнительно получать вакцину иммунобелка ВЗ. К группе риска относятся следующие категории:
- новорожденные, мамы которых болели ветрянкой в процессе родов;
- пациенты, страдающие лейкемией или вирусом иммунодефицита человека;
- дети, которые принимают иммуноподавляющие препараты.
Меры предосторожности
Врачи рекомендуют проводить вакцинацию детям возрастом от 12 до 15 месяцев, и, затем, проводить повторную вакцинацию для закрепления иммунитета в возрасте от 4 до 6 лет. Вакцина имеет эффективность 70—85% в предотвращении легкого заражения, и эффективность более 95% в предотвращении среднего и тяжелого заражения. В итоге, если некоторые дети получили вакцину, они все равно могут заразиться ветрянкой, но симптомы ее будут более слабыми (в этом случае ответ на вопрос, может ли быть ветрянка без температуры, будет положительным) и проходят быстро, чем у детей, которые заболели ветрянкой и не были вакцинированы ранее.
Здоровые дети, которые ранее переболели ветрянкой, не нуждаются в вакцинации, как правило, у них возникает иммунитет против этой болезни естественным путем.
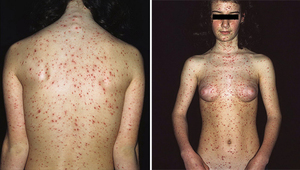
Лечение
Ветрянка — вирусная болезнь, поэтому врач не будет прописывать антибиотики пациенту. Однако, антибиотики могут потребоваться, если ранки от волдырей будут заражены бактериями. Последнее происходит достаточно часто среди детей, поскольку они чешут зону волдырей.
 Врач может прописать ацикловир (противовирусное лекарство) больным, которые подвергаются риску осложнений после болезни. Этот медикамент, функцией которого является снижение серьезности инфекции, должен применяться в первые 24 часа с момента появления сыпи. Использование ацикловира может приводить к некоторым побочным эффектам, поэтому его применение рекомендуется только в действительно необходимых случаях. Ваш врач может указать, подходит ли это лекарство вашему ребенку.
Врач может прописать ацикловир (противовирусное лекарство) больным, которые подвергаются риску осложнений после болезни. Этот медикамент, функцией которого является снижение серьезности инфекции, должен применяться в первые 24 часа с момента появления сыпи. Использование ацикловира может приводить к некоторым побочным эффектам, поэтому его применение рекомендуется только в действительно необходимых случаях. Ваш врач может указать, подходит ли это лекарство вашему ребенку.
Как бороться с недомоганиями от ветрянки
Советы при самостоятельном лечении
Чтобы облегчить зуд, снять температуру и бороться с другими недомоганиями, возникающими при ветрянке, необходимо руководствоваться следующими правилами:
- Используйте влажные холодные компрессы или принимайте ванну с холодной водой каждые три часа в течение нескольких первых дней болезни. Ванна с овсяной настойкой, которую можно купить в супермаркетах и аптеках, может помочь облегчить зуд кожи.
- Высушите тело, не растирая его.
- Можно применять лосьон гемиморфита на области кожи, которые чешутся (не применяйте этот лосьон на лицо и, особенно, вблизи глаз).
- Приготовьте холодную еду, нежную и легко усваиваемую, поскольку ветрянка вблизи зоны рта может создавать трудности в процессе еды. Не давайте своему ребенку кислую или соленую еду, например, апельсиновый сок.
- Спросите у вашего врача или у фармацевта, какие кремы можно наносить на ранки в области гениталий для облегчения боли.
- Для облегчения боли давайте вашему ребенку ацетаминофен регулярно, если у него волдыри находятся во рту.
- Спросите у врача о других лекарствах, находящихся в продаже, для облегчения зуда.
Никогда не используйте аспирин для того, чтобы сбить температуру или ослабить боль у детей, болеющих ветрянкой потому, что аспирин ассоциировался с серьезной болезнью, известной как синдром Рейа, который может приводить к печеночной недостаточности и даже смерти.
Старайтесь избегать, чтобы ребенок чесал ранки. Возможно, ребенок не сможет не чесаться, поэтому вы можете надеть на его руки перчатки, чтобы избежать царапания в процессе сна. Кроме того, следует обстричь ему ногти и поддерживать их в чистом состоянии.
Вызов врача
Большинство инфекций, возникающих из-за ветрянки, не требуют специального лечения и проходят быстро. Однако, в некоторых случаях возникают проблемы. Вызовите врача, если у вашего ребенка имеется следующее:
- высокая температура держится дольше четырех дней или поднимается выше 38,8° C;
- грубый кашель или затрудненность при дыхании;
- области сыпи гноятся или стали красными, болезненными и напухшими;
- сильная головная боль;
- беспричинная тошнота и головокружения;
- сложности при взгляде на мерцающий свет;
- сложность при ходьбе;
- вид больного человека или рвота.
Врач может обследовать больного и, в случае наличия осложнений, назначить соответствующие лекарства. Когда ведете вашего ребенка к врачу, оповестите его заранее о возможности ветрянки у ребенка. Это может быть важным, чтобы избежать наличия в регистратуре других детей, когда вы приведете своего ребенка.