Содержание
Наиболее частыми патологиями кожи, сопровождающими ряд заболеваний, является появление белых пигментных пятен. Каковы причины их возникновения и способы лечения – тема этой статьи.
Содержание
- 1 Белые пятна на коже – признак болезни?
- 2 Группа риска
- 3 Разновидности белых пятен в зависимости от заболевания
- 4 Способы лечения
- 5 Особенности атрофии кожи
- 6 Симптомы атрофии кожи
- 7 Причины атрофии кожи
- 8 Атрофия кожи у детей
- 9 Диагностика атрофии кожи
- 10 Лечение атрофии кожи
- 11 Осложнения при атрофии кожи
- 12 Профилактика атрофии кожи
- 13 Болезни, протекающие с атрофией кожи
- 14 Атрофия кожи, связанная с глюкокортикоидами
- 15 Старческая атрофия кожи
- 16 Пятнистая атрофия кожи (анетодермия)
- 17 Идиопатическая атрофодермия Пазини-Пьерини
- 18 Идиопатическая прогрессирующая атрофия кожи
- 19 Пойкилодермия
- 20 Заключение
Белые пятна на коже – признак болезни?

Если на коже появились белые пятна, невольно задумываешься: это чисто косметический дефект, или что за болезнь вызвала их возникновение? Изменение кожной пигментации – проблема, распространенная среди всего населения, независимо от цвета кожи.
Медики различают несколько типов нарушения пигментации. Патология проявляется как в образовании темных, от желтоватых до коричневых или серых пятен, так и возникновением белых островков кожи, которые совсем лишены пигмента. Явление, при котором участки кожи теряют природный пигмент, называется гипопигментацией. Она распространяется как на кожные покровы, так на волосы и ногти.
Пятна, лишенные пигмента, имеют разную конфигурацию и появляются на всех частях тела, но наиболее часто — на лице, шее, плечах; тыльной стороне кистей и на предплечьях, в верхней лопаточной области спины, на голенях.
Сами по себе белые пятна на теле не вызывают никаких неприятных ощущений – отсутствуют зуд, раздражение, боли. Однако они визуально портят внешний облик человека, что не может не сказаться на ощущении чувства дискомфорта, понижении самооценки, возникновении стрессовых ситуаций. Особенно страдают обладатели темной кожи – контрастирующие с ней белые пятна сразу привлекают нежелательное внимание окружающих.
Группа риска

Риску образованию белых пятен подвержены все люди, независимо от национальности или цвета кожи, а также половой принадлежности. Однако наибольшее распространение такого рода патология кожи получила в южных странах с жарким влажным климатом.
Обычно белые пятна не доставляют обладателю, кроме эстетического дискомфорта, никаких неудобств. Однако изредка встречаются случаи, когда пятна меняют свой цвет на темный. Верхние слои кожи при этом покрываются белесыми чешуйками. Такие пятна иногда чешутся и подвергаются раздражению.
У загоревших людей пятна сильнее выделяются на общем фоне, чем у людей с белой кожей. Участки лишенной пигментации кожи не защищены от агрессивного УФ-облучения. Поэтому, чтобы избежать солнечных ожогов, людям с белыми пятнами не рекомендуется долго находиться на солнце в жаркое время года.
Разновидности белых пятен в зависимости от заболевания

Возникновение кожных белых пятен требует серьезного подхода к выяснению причин их появления. Это может быть безобидная реакция на солнечный ожог, или свидетельство происходящих в организме серьезных патологических изменений. Поэтому при обнаружении у себя на теле белых пятен необходимо пройти обследование со сдачей необходимых анализов у дерматолога, а также, при необходимости, у венеролога.
Белые пятна могут появляться при следующих болезнях:
- Лишай: розовый; стригущий; отрубевидный; белый;
- Идиопатический гипомеланоз каплевидный;
- Беспигментный невус;
- Ложная лейкодерма;
- Витилиго.
- Одной из наиболее распространенных причин возникновения гипопигментации является лишай отрубевидный. Это не заразное заболевание, не представляющее угрозы для жизни человека. Причиной его возникновения является чрезмерный рост и размножение дрожжеподобных грибов Malassezia, которые присутствуют в небольших количествах в кожных покровах здорового человека.
Причиной их усиленного роста может послужить:

- Жаркий влажный климат;
- Жирная кожа с повышенной потливостью;
- Беременность;
- Плохое питание;
- Прием кортикостероидов;
- Ослабленный иммунитет.
- У пациентов детского возраста и подростков часто возникает лишай который называют белым. При этом на плечах, предплечьях, шее и лице появляются нечеткие по форме чешуйчатые белые пятна, заметные больше в летнее время. Подвергаются заболеванию жители районов с теплым климатом, или жители стран с умеренным климатом в теплое время года. Болезнь сначала проявляется появлением красных пятен, которые затем бледнеют. Летом они не меняют свой цвет даже при загаре, а зимой сохнут и шелушатся.
- Появляющиеся на коже плотные образования белого цвета иногда путают с родинками или бородавками. Однако эти пятна имеют совершенно другую природу – это беспигментный невус. На месте этих пятен могут расти волоски, которые также имеют белый цвет. Беспигментный невус является фактором риска для здоровья человека, поскольку у его обладателей велика вероятность развития меланомы.
- У людей, чаще всего перешагнувших сорокалетний рубеж, изредка появляется болезнь, носящая название идиопатический гипомеланоз. Его называют каплевидным. Это название возникло, исходя из размеров пятен: на коже лица, плеч, голеней, предплечий образуются плоские пятна белого цвета очень маленького размера. Их диаметр напоминает размер капли и не превышает 2-5 миллиметров. Кожа на этом месте обычно гладкая, иногда преобразуется в чешуйчатую поверхность. Подвержены заболеванию чаще всего светлокожие женщины, хотя встречаются случаи возникновения гипомеланоза и у пациентов с темной кожей.

- Причиной появления белых пятен на коже может быть ложная лейкодерма.
Существует первичная лейкодерма, которая появляется в результате заболевания сифилисом. Поэтому при появлении белых пятен следует немедленно обратиться за консультацией к специалисту. Ложная лейкодерма не несет угрозы для здоровья – она может быть следствием таких заболеваний, как экзема или псориаз. В данном случае необходима лишь косметическая корректировка цвета кожи. - Витилиго – плоские пятна белого цвета, возникающие в результате дефицита в клетках кожи меланина. Они имеют неопределенную форму, и, образуя колонии, иногда сливаются в сплошной белый участок на коже.
Название этого заболевания произошло от латинского vitulus, что означает «теленок». Болезни подвержено около 4% всего населения Земли. Болезнь может проявиться в раннем возрасте, еще до 20 лет, и приносит своему обладателю психологические стрессы в результате развития ярко выраженных косметических дефектов.
Причины появления белых пятен

Причиной гипопигментации, или образования на коже обесцвеченных участков, является истощение или полное отсутствие меланоцитов – клеток кожи, ответственных за выработку природного пигмента меланин. Также на снижение производства меланина влияет снижение в организме количества аминокислоты тирозин.
Наиболее распространенным заболеванием, сопровождающимся появлением на коже белых пятен, на сегодняшний день является витилиго. Хотя главной причиной гипопигментации названо отсутствие пигмента в коже, истинная причина разрушения меланоцитов пока не найдена. Специалисты называют как одну из причин – нарушение работы иммунной системы организма, которая, как в аутоиммунных заболеваниях, начинает разрушать клетки, вырабатывающие меланин.
Чаще всех подвержены заболеванию витилиго люди со следующими факторами риска:
- Наследственные заболевания;
- Наличие аутоиммунных заболеваний (например, тиреоидит Хашимото);
- Раннее поседение волос.
Наиболее вероятными причинами появления витилиго принято считать:
- Иммунные патологии;
- Нарушение обмена веществ, имеющее наследственные причины;
- Патологические процессы в органах пищеварения;
- Дисфункция щитовидной железы или надпочечников;
- Перенесенный стресс;
- Заражение паразитами.

Пятна витилиго чаще всего появляются на открытых участках тела:
- Руки;
- Ноги;
- Шея;
- Верхняя часть спины;
- Грудь.
Также белые пятна могут появляться в подмышечных впадинах, на травмированных в результате ожогов, порезов, ушибов участках кожи.
По этой причине очень важно вовремя распознать при знаки возникающего заболевания, проконсультироваться у специалиста и получить квалифицированное своевременное лечение.
Способы лечения

Лечение белых пятен на коже врач назначает, исходя из причины их возникновения.
При грибковой инфекции назначаются укрепляющие иммунитет лекарственные препараты и противогрибковые средства.
Для того, чтобы устранить пятна при лейкодерме, необходимо выяснить и устранить причину, ее вызвавшую. Только после этого можно работать над восстановлением нормальной пигментации.
На сегодня нет кардинального средства борьбы с витилиго. Пятна не поддаются полному устранению – они временно пропадают в результате лечения, а затем вновь проявляются. Основные меры борьбы с витилиго – строгое соблюдение рекомендаций врача.
Существуют радикальные методы избавления от белых пятен на коже:
- Лазерный пилинг;
- Ультразвук;
- Хирургическая пересадка кожи.
Одновременно с назначенными препаратами или радикальными методами рекомендуется обязательный прием препаратов, содержащих:
- витамины В12, С, Е;
- фолиевую кислоту;
- медь;
- цинк;
- иммуномодуляторы.
Наиболее распространенными доступными средствами являются популярные пряные травы укроп и петрушка, а также лекарственная свежая трава зверобоя.
Атрофия кожи (эластоз) – группа дерматологических заболеваний хронического характера, которые сопровождаются истончением кожи. В основе заболевания лежит частичное или полное разрушение коллагеновых волокон – основного компонента соединительной ткани, из которой сформирован кожный покров. Второе название болезнь получила из-за того, что в первую очередь нарушается эластичность кожи. Происхождение и зарождение патологии, клиническая картина, диагностика и лечение, прогноз и профилактика зависят от типа патологии.

Особенности атрофии кожи
Эластоз – потеря эластичности и истончение кожного покрова, которое развивается по причине трофических, воспалительных, обменных, возрастных изменений во всех слоях дермы. В результате дегенерирует соединительная ткань – уменьшается количество эластических и коллагеновых волокон. Различные формы атрофии кожи в разное время были описаны учёными как симптомы соматических заболеваний. Например, эластоз как признак прогерии был упомянут в 1904 году немецким врачом О. Вернером, а у детей атрофия кожного покрова как признак преждевременного старения впервые описана в 1886 году англичанином Д. Гетчинсом. Причины патологии до сих пор неизвестны, диагноз ставится на основании клинической картины, лечение требуется потому, что наряду с эстетическими проблемами болезнь угрожает здоровью и жизни – она может перерождаться в рак.

Атрофия кожи является признаком следующих заболеваний:
- Атрофических рубцов.
- Атрофического невуса.
- Атрофодермии Пазини-Пьерини.
- Болезни соединительной ткани.
- Генерализованного истончения кожи, вызванного старением, приёмом или усиленной выработкой глюкокортикоидов надпочечниками.
- Очаговой панатрофии и гемиатрофии лица.
- Пойкилодермии.
- Пятнистой атрофии кожи.
- Старения.
- Фолликулярной атрофодермии.
- Хронического атрофического акродерматита.
- Червеобразной атрофодермии.
Наиболее часто встречается атрофия кожи:
- Связанная с применением глюкокортикоидов. Длительное использование мазей, содержащих кортикостероиды, меняет свойства кожи. В большинстве случаев изменения имеют локальный характер. Всё дело в том, что глюкокортикостероиды замедляют синтез белка коллагена и некоторых других веществ, обеспечивающих эластичность кожи. Кожа при этом покрывается мелкими складками, похожа на папиросную бумагу. Кожный покров легко травмируется, становится полупрозрачным, синюшным, просматривается сеть мелких сосудов. В некоторых случаях в атрофированных зонах появляются кровоизлияния, рубцы в форме звёзд или полос. Они могут быть глубокими или поверхностными, ограниченными или диффузными. При своевременном диагностировании этот вид атрофии можно вылечить.
- Старческая. Возрастные изменения свойств эпидермиса, вызванные уменьшением активности обмена веществ, при которых кожа хуже адаптируется к внешнему воздействию и внутренним факторам. Сильнее всего на неё влияет нарушение гормонального фона, неправильное питание, нервные перегрузки, дождь, ветер, солнце. Чаще всего патология развивается у людей старше 70 лет, если те же признаки находят у пациентов до 50 лет, диагностируют преждевременное старение. Особенно заметен дерматит на лице, шее и тыльной стороне ладоней. Кожа собирается в складки, становится бледной, приобретает серый оттенок, легко травмируется и шелушится.
- Пятнистая. Причины – стрессы, гормональные сбои, инфекции. Эластические волокна распадаются под воздействием фермента эластазы, выделяемого из очага воспаления. В группу риска входят жительницы Центральной Европы в возрасте 20-40 лет. Различают три типа пятнистой атрофии кожи – Ядассона (классическую), Швеннингера-Буцци Пеллизари (уртикарную).
- Идиопатическая прогрессирующая (эритромиелия Пика, хронический атрофический акродерматит). Вероятнее всего имеет инфекционную этиологию и развивается на поздних стадиях. Микроорганизмы, вызывающие атрофические изменения, могут оставаться в организме много лет.
- Пойкилодермия. Группа болезней, которые сопровождаются сетчатой (пятнистой) пигментацией, точечными кровоизлияниями, атрофией и телеангиоэктазией (образованием на поверхности кожи сосудистых звёздочек). Бывает врождённой и приобретённой. Врождённая развивается в первый год жизни. Приобретённую провоцирует лимфома, системная красная волчанка, красный плоский лишай, склеродермия, воздействие радиации, низких или высоких температур.
- Синдром Ротмунда-Томсона. Болезнь передаётся по наследству, чаще – детям женского пола. Причина – мутация гена на восьмой хромосоме. Проявляется не раньше, чем через два года после рождения. Гиперпигментация, депигментация, сосудистые звёздочки и зоны атрофии локализуются на шее, руках, ногах и ягодицах. Появляются проблемы с волосами, ногтями, зубами. У 40% больных детей в возрасте до 7 лет диагностируется двусторонняя катаракта. Болезнь носит хронический характер и остаётся на всю жизнь.
Как выглядит кожная атрофия, можно рассмотреть на представленных ниже фото.

Симптомы атрофии кожи
Атрофия кожи сопровождается характерными для конкретной формы признаками. Тем не менее, все виды имеют общие черты:
- Изменение цвета – от коричневого до белёсого.
- Истончение до состояния папиросной бумаги.
- Видимость сквозь кожу сосудистой сетки, точечных кровоизлияний, сосудистых звёздочек.
- Чрезмерная сухость.
- Сглаженный рисунок.
- Снижение эластичности.
- Вялость, дряблость, провалы.
- Складки и морщины на поражённых участках.
Чаще всего эластоз имеет хронический характер, периоды ремиссии чередуются с обострениями – старые очаги увеличиваются, появляются новые. Иногда кожа восстанавливается самостоятельно.
Причины атрофии кожи
Кожную атрофию может вызвать снижение активности обменных процессов у пожилых людей, кахексия, авитаминозы, нарушения гормонального фона, воспалительные процессы, сбои в работе нервной и кровеносной систем.
Основные причины атрофии кожи:
- Истончение кожного покрова (старение, ревматические заболевания, использования кремов с глюкокортикостероидами)
- Атрофический невус.
- Атрофодермия Пазини-Пьерини.
- Атрофодермия червеобразная.
- Гемиатрофия лица.
- Очаговая панатрофия.
- Первичная и вторичная анетодермия (после воспалительных заболеваний).
- Пойкилодермия.
- Стрия (атрофические рубцы).
- Фолликулярная атрофодермия.
- Хронический атрофический акродерматит.
Атрофические изменения кожи вызывает длительная кортикостероидная терапия, особенно часто подобный побочный эффект проявляется при лечении детей.
Атрофия кожи у детей
Атрофия кожи у детей чаще всего развивается при использовании кортикостероидных кремов (мазей), особенно средств с содержанием фтора – Фторокорта, Синалара и др., а также сильнодействующих мазей, которые наносятся на кожу при наложении окклюзивных повязок. У недоношенных детей может развиться пятнистая атрофия, её причина – несовершенство физиологических процессов в кожном покрове. Существует и врождённая форма, однако признаки заболевания проявляются только через 2-3 года после рождения.
Диагностика атрофии кожи
Диагностика атрофии кожи основывается на результатах опроса и осмотра пациента. Чтобы подтвердить или опровергнуть диагноз, дерматолог назначает биопсию. Исследование биоптата позволяет оценить степень истончения кожи, выявить инфильтрат дермы, обнаружить дегенерацию эластических и коллагеновых волокон.
Лечение атрофии кожи
Цель лечения – исключить причину заболевания и остановить его развитие, полное выздоровление практически невозможно. Врач рекомендует симптоматические препараты и вспомогательные физиопрецедуры, стабилизирующие процессы в организме и замедляющие атрофию.
Лечение атрофии кожи – это:
- Противофибротические таблетки.
- Витамины.
- Увлажняющие кремы.
- Физиотерапевтические процедуры – лечебные ванны, бальнеотерапия.
- Санаторно-курортное лечение.
Если на коже в местах поражения появляются нарывы, язвы, новообразования, требуется консультация хирурга и онколога. Хирург вскрывает нарывы и назначает антибиотики, онколог проверяет наросты. При глубоких поражениях может потребоваться пересадка, для этого берётся здоровая кожа с ягодиц или внутренней стороны бёдер.
Осложнения при атрофии кожи
Заболевание является пожизненным, но не влияет на качество жизни. Исключение составляет поражение лица, рук и волосистой части головы – косметические дефекты вызывают эстетический дискомфорт.
Отмирание кожи может стать причиной:
- Злокачественных опухолей на повреждённых участках.
- Повышенной уязвимости кожного покрова.
- Бесконтрольного распространения по всему телу.
- Косметических дефектов – рубцов, облысения, поражения ногтей.
Истончённая кожа легко повреждается, через раны в организм может проникнуть опасная для здоровья инфекция.

Профилактика атрофии кожи
Профилактика кожной атрофии требует предупреждения болезней, которые могут вызвать подобную патологию. Для этого нужно:
- Использовать кортикостероидные средства под контролем врача.
- Защищать кожу от длительного воздействия солнечных лучей, дождя, ветра.
- Летом пользоваться средствами от загара и долго не оставаться на солнце.
- Правильно питаться.
- Пользоваться качественной косметикой.
- Вести активный образ жизни.
- Как можно больше находиться на свежем воздухе.
Атрофия кожи не лечится, но её можно предупредить. Для этого следует соблюдать вышеперечисленные рекомендации, регулярно проходить медосмотры, а если появляются проблемы с кожным покровом – сразу обращаться к дерматологу.
Термин «атрофия кожи» объединяет в себе целую группу кожных болезней, проявлением которых является истончение верхних слоев кожи – эпидермиса, дермы, а иногда и расположенной под ними подкожной жировой клетчатки. В отдельных случаях поражаются даже ткани, локализованные глубже ПЖК. Визуально кожа таких больных сухая, как бы прозрачная, сморщенная. Могут обнаруживаться выпадение волос и сосудистые звездочки на теле – телеангиоэктазии.
При исследовании атрофированной кожи под микроскопом имеет место истончение эпидермиса, дермы, уменьшение в их составе эластических волокон, дистрофия волосяных фолликулов, а также сальных и потовых желез.
Существует достаточно много причин такого состояния. Рассмотрим подробнее заболевания, которые им сопровождаются, и причинные факторы каждого из них.
Болезни, протекающие с атрофией кожи
- Атрофические рубцы.
- Пойкилодермия.
- Хронический атрофический акродерматит.
- Первичная или вторичная анетодермия (пятнистая атрофия кожи).
- Фолликулярная атрофодермия.
- Атрофический невус.
- Атрофодермия Пазини-Пьерини.
- Атрофодермия червеобразная.
- Очаговая панатрофия и гемиатрофия лица.
- Генерализованное (то есть по всему телу) истончение кожи. Его вызывают:
- прием больным глюкокортикоидов или усиленная выработка их надпочечниками;
- болезни соединительной ткани;
- старение.
Рассмотрим подробнее некоторые из них.
Атрофия кожи, связанная с глюкокортикоидами
Одним из побочных эффектов терапии стероидными гормонами, с которым нередко сталкиваются больные, являются атрофические изменения кожи. В большинстве случаев они носят локальный характер и возникают в результате нерационального применения гормонсодержащих мазей.
Глюкокортикостероиды подавляют активность ферментов, отвечающих за процессы синтеза белка коллагена, а также некоторых других веществ, обеспечивающих питание и эластичность кожи.
Поврежденная кожа такого больного покрыта мелкими складочками, выглядит старческой, напоминает папиросную бумагу. Легко травмируется в результате даже незначительных воздействий на нее. Кожа полупрозрачна, сквозь нее видна сеть капилляров. У некоторых пациентов она приобретает синюшный оттенок. Также в ряде случаев в зонах атрофии имеются кровоизлияния и псевдорубцы звездчатой формы.
Повреждения могут быть поверхностными или глубокими, диффузными, ограниченными или иметь форму полос.
Атрофия кожи, причиной которой являются кортикостероиды, может носить обратимый характер. Это возможно в том случае, если болезнь обнаружена вовремя и человек перестал использовать гормональные мази. После инъекционного введения кортикостероидов возникают, как правило, глубокие атрофии, восстановить нормальную структуру кожи при этом достаточно сложно.
Данная патология требует проведения дифференциальной диагностики с панникулитами, склеродермией, а также иными видами кожных атрофий.
Главный момент в лечении – прекращение воздействия на кожу причинного фактора, то есть больному необходимо отказаться от применения кремов и мазей на основе глюкокортикоидов.
Чтобы предотвратить развитие атрофии кожи, необходимо на фоне лечения местными гормональными препаратами принимать лекарственные средства, улучшающие обменные процессы в коже и питание ее клеток. Кроме того, наносить стероидную мазь следует не утром, а в вечерние часы (именно в это время активность клеток эпидермиса и дермы минимальна, а значит, повреждающий эффект препарата также будет выражен меньше).
Старческая атрофия кожи
Это одно из возрастных изменений, которое является результатом снижения возможностей адаптации кожи к воздействию внешних факторов, а также уменьшения активности обменных процессов в ней. Более других на кожу влияют:
- состояние эндокринной системы;
- питание человека;
- солнце, ветер;
- стрессы и так далее.
Полноценно выражена старческая атрофия в возрасте человека 70 лет и старше. Если заметные признаки атрофии обнаруживаются до 50 лет, их расценивают как преждевременное старение кожи. Прогрессирует процесс атрофии медленно.
Максимально выражены изменения кожи лица, шеи и тыла кистей. Она становится бледной, с сероватым, желтоватым, коричневатым оттенком. Снижается эластичность. Кожа истончена, дряблая, сухая, легко собирается в складки. Также на ней заметны шелушение и сосудистые звездочки. Легко травмируется.
Повышается чувствительность к холоду, моющим средствам и другим высушивающим веществам. Часто больные страдают от сильного зуда.
К сожалению, лекарства от старости пока еще не изобретены. Пожилым рекомендуется избегать воздействия на кожу неблагоприятных факторов, применять смягчающие, витаминизированные, питательные кремы.
Пятнистая атрофия кожи (анетодермия)
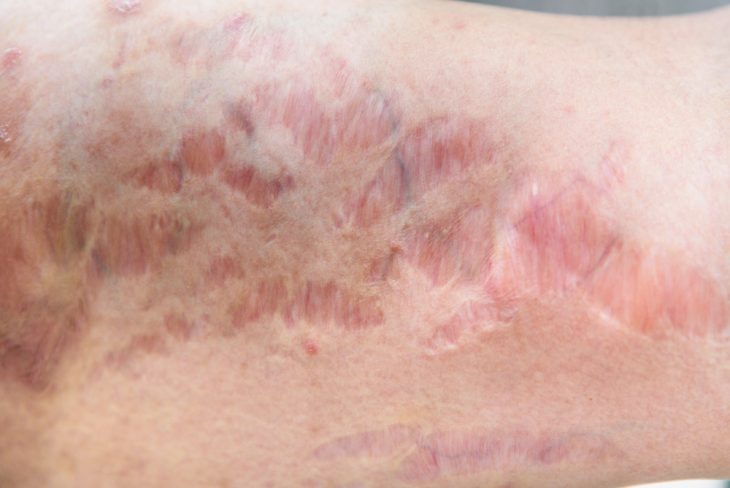
Это патология, характеризующаяся отсутствием в коже элементов, отвечающих за ее эластичность.
Причины и механизм развития болезни на сегодняшний день окончательно не изучены. Считается, что определенное значение имеют нарушения в работе нервной и эндокринной систем. Также имеется инфекционная теория возникновения заболевания. На основании исследования клеточного состава пораженной ткани и физико-химических процессов, проходящих в ней, был сделан вывод, что, вероятно, анетодермия возникает в результате распада эластических волокон под воздействием фермента эластазы, который высвобождается из очага воспаления.
Поражает данная патология преимущественно женщин молодого возраста (от 20 до 40 лет), проживающих в странах центральной Европы.
Выделяют несколько типов пятнистой атрофии кожи:
- Ядассона (это классический вариант; появлению атрофии предшествует очаговое покраснение кожи);
- Швеннингера-Буцци (очаги возникают на неизмененной внешне коже);
- Пеллизари (анетодермия развивается на месте уртикарной (в виде волдырей) сыпи).
Также выделяют анетодермию первичную и вторичную. Первичная часто сопровождает течение таких болезней, как ВИЧ-инфекция, склеродермия. Вторичная же возникает на фоне сифилиса, лепры, системной красной волчанки и некоторых других болезней, когда элементы их высыпаний разрешаются.
У детей с разной степенью недоношенности также может развиться пятнистая атрофия кожи. Это объясняется незрелостью физиологических процессов в коже ребенка.
Существует и врожденная анетодермия. Описан случай возникновения этой болезни у плода, у матери которого был диагностирован внутриматочный боррелиоз.
Классический тип пятнистой атрофии
Начинается он с появления на коже разного количества пятен размером до 1 см, имеющих округлую или приближенную к овалу форму, розового или с желтоватым оттенком цвета. Обнаруживаются они практически на любой части тела – лице, шее, туловище, конечностях. Ладони и подошвы, как правило, в патологический процесс не вовлечены. Постепенно пятна увеличиваются, достигая за 1-2 недели 2-3 см в диаметре. Они могут приподниматься над поверхностью кожи и даже уплотняться.
Через какое-то время на месте такого пятна пациент обнаруживает атрофию, причем процесс замещения одного другим совершенно не сопровождается какими-либо субъективными ощущениями. Начинается атрофия из центра пятна: кожа в данной области сморщивается, становится бледной, истонченной, немного возвышается над окружающими тканями. Если надавить сюда пальцем, чувствуется будто пустота – палец как бы проваливается. Собственно, именно этот симптом и дал название патологии, ведь «anetos» в переводе на русский язык и означает «пустота».
Анетодермия Швеннингера-Буцци
Характеризуется появлением на ранее неизмененной коже спины и рук грыжеподобных пятен атрофии. Они существенно возвышаются над поверхностью здоровой кожи, могут иметь на себе сосудистые звездочки.
Анетодермия типа Пеллизари
На коже сначала появляются отечные розоватого цвета элементы (волдыри), на месте которых впоследствии и возникает атрофия. Зуд, боль и иные субъективные ощущения у больного отсутствуют.
Любой из типов этой патологии характеризуется истончением в очаге поражения верхнего слоя кожи, полным отсутствием эластических волокон, дистрофией волокон коллагеновых.
В лечении главную роль играет антибиотик пенициллин. Параллельно с ним могут быть назначены:
- аминокапроновая кислота (как препарат, препятствующий фибринолизу);
- препараты, стимулирующие обменные процессы в организме;
- витамины.
Идиопатическая атрофодермия Пазини-Пьерини
Другие названия патологии: плоская атрофическая морфеа, поверхностная склеродермия.
Причины и механизм развития болезни достоверно не установлены. Существуют инфекционная (в сыворотке крови таких больных обнаруживаются антитела к микроорганизму Боррелия), иммунная (в крови присутствуют антиядерные антитела) и неврогенная (очаги атрофии, как правило, располагаются вдоль нервных стволов) теории заболевания.
Чаще данной патологией страдают женщины молодого возраста. Очаги могут располагаться на спине (чаще) и других частях туловища. У некоторых больных обнаруживается лишь 1 очаг, у других их может быть несколько.
Очаг атрофии гиперпигментирован (то есть коричневого цвета), округлой или овальной формы, крупных размеров. Сквозь кожу просвечивают сосуды. Прилегающие к очагу атрофии ткани визуально не изменены.
Некоторые дерматологи расценивают идиопатическую атрофодермию Пазини-Пьерини, как переходную форму между бляшечной склеродермией и атрофией кожи. Другие же считают ее разновидностью склеродермии.
Лечение включает в себя пенициллин в течение 15-20 дней, а также препараты, улучшающие питание тканей и кровообращение в пораженной области.
Идиопатическая прогрессирующая атрофия кожи
Также эту патологию обозначают как хронический атрофический акродерматит или эритромиелия Пика.
Предполагается, что это инфекционная патология. Возникает она после укуса клеща, зараженного боррелиями. Многие дерматологи считают ее поздней стадией инфекции. Микроорганизм сохраняется в коже даже на стадии атрофии, причем выделяется из очагов давностью более 10 лет.
Факторами, провоцирующими развитие атрофии, являются:
- травмы;
- патология эндокринной системы;
- нарушения микроциркуляции в той или иной области кожи;
- переохлаждение.
Выделяют следующие стадии заболевания:
- начальную (воспалительную);
- атрофическую;
- склеротическую.
Патология не сопровождается субъективными ощущениями, поэтому больные в ряде случаев ее не замечают.
Начальная стадия характеризуется появлением на туловище, разгибательных поверхностях конечностей, реже – на лице отечности, покраснения кожи, имеющих нечеткие границы. Эти изменения могут быть очаговыми или же носить диффузный характер. Очаги увеличиваются в размерах, уплотняются, на их поверхности обнаруживается шелушение.
Через несколько недель или месяцев с момента дебюта болезни наступает вторая стадия – атрофическая. Кожа в области поражения становится тонкой, морщинистой, сухой, эластичность ее снижена. Если на этом этапе лечение отсутствует, патологический процесс прогрессирует: по краю очагов возникает венчик покраснения, атрофические изменения развиваются в мышцах и сухожилиях. Нарушается питание клеток кожи, в результате чего выпадают волосы и резко уменьшается выделение пота.
В половине случаев болезнь диагностируют на этой стадии, и на фоне лечения она претерпевает обратное развитие. Однако если диагноз так и не выставлен, развивается третья ее стадия – склеротическая. На месте очагов атрофии формируются псевдосклеродермические уплотнения. От классической склеродермии их отличает воспалительная окраска и сосуды, просвечивающиеся из-под слоя уплотнения.
Возможны и другие проявления:
- слабость в мышцах;
- поражение периферических нервов;
- поражение суставов;
- лимфоаденопатия.
В крови обнаруживаются повышенные СОЭ и уровень глобулинов.
Необходимо отличать это заболевание от сходных по течению с ним:
- эритромелалгии;
- рожи;
- склеродермии;
- идиопатической атрофии Пазини-Пьерини;
- склероатрофического лихена.
С целью лечения больному назначают антибактериальные препараты (как правило, пенициллин), а также общеукрепляющие средства. Местно применяют кремы и мази, обогащенные витаминами, смягчающие кожу, улучшающие ее трофику.
Пойкилодермия
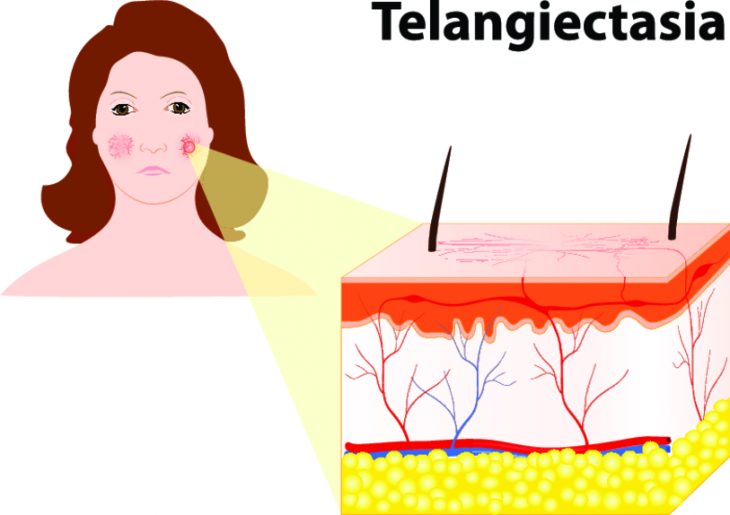
Этим термином обозначают группу заболеваний, симптомами которых являются телеангиоэктазии (сосудистые звездочки), сетчатая или пятнистая пигментация и атрофия кожи. Также могут иметь место точечные кровоизлияния, шелушение кожи и мелкие узелки на ней.
Пойкилодермия бывает врожденной и приобретенной.
Врожденная развивается непосредственно после рождения ребенка или в первые 12 месяцев его жизни. Ее формами являются:
- врожденный дискератоз;
- синдром Ротмунда-Томпсона;
- синдром Менде де Коста и прочие болезни.
Приобретенная же возникает под действием высоких или низких температур, радиоактивного излучения, а также как исход иных заболеваний – лимфомы кожи, системной красной волчанки, красного плоского лишая, склеродермии и так далее.
Также пойкилодермия может проявляться как один из симптомов грибовидного микоза.
Синдром Ротмунда-Томсона
Это редкая наследственная патология. Страдают ею в основном лица женского пола.
Причиной является мутация гена, расположенного на восьмой хромосоме.
Новорожденный выглядит здоровым, но через 3-6 месяцев, а иногда лишь спустя 2 года у него краснеет и становится отечной кожа лица, а вскоре возникают участки гиперпигментации, депигментации, атрофии и сосудистые звездочки. Подобные изменения кожи обнаруживаются в области шеи, на верхних и нижних конечностях, ягодицах. Такие дети очень чувствительны к воздействию ультрафиолета.
Помимо кожи отмечаются нарушения со стороны волос (они редкие, тонкие, секутся и ломаются, а в ряде случаев – выпадают) и ногтей (дистрофия их), нарушение роста и структуры зубов, ранний кариес.
Часто диагностируется отставание детей, страдающих данной патологией, в физическом развитии. Может иметь место гипогонадизм (сниженная функция половых желез) и гиперпаратиреоидизм (повышенная функция околощитовидных желез).
У 4-х из 10 больных в возрасте от 4 до 7 лет обнаруживается двусторонняя катаракта.
Изменения кожи и прочих структур тела больного, сформировавшись в детском возрасте, сопровождают его всю жизнь. С возрастом в области очагов пойкилодермии может развиться рак кожи.
Лечение данной патологии исключительно симптоматическое. Больному важно защищать кожу от воздействия солнечных лучей. Ему могут быть рекомендованы:
- кремы с защитой от ультрафиолета;
- витамины;
- антиоксиданты;
- смягчающие и улучшающие трофику кожи кремы и мази.
Заключение
Атрофия кожи может быть как физиологическим (возрастным) процессом, так и являться проявлением ряда заболеваний. Во многих случаях (при своевременно установленном диагнозе и вовремя начатом лечении) болезнь уходит бесследно, в других же – сопровождает человека всю его жизнь.
Как правило, такие больные в первую очередь отправляются к дерматологу. Далее в зависимости от причины атрофии им может быть рекомендована консультация инфекциониста, аллерголога, невропатолога, генетика и других профильных специалистов.
Многие формы атрофии кожи подлежат санаторно-курортному лечению.
Если больной испытывает моральный дискомфорт в связи с изменениями кожи, связанными с атрофией, улучшить психоэмоциональное состояние ему поможет консультация психолога.