 Инфекции туберкулеза наиболее подвержены дыхательные пути.
Инфекции туберкулеза наиболее подвержены дыхательные пути.
Именно в органах дыхания возбудители находят самую благоприятную среду для своего развития, в отличии от эпидермиса, обладающего очень высокими защитными свойствами.
По этой причине поражения кожи не являются распространенным проявлением туберкулеза.
Обычно это заболевание появляется на фоне уже существующего заражения, открытой или скрытой форм туберкулеза во внутренних органах, иногда болезнь может передаваться через травматические поражения кожи при прямом контакте с больным человеком, зараженными веществами, или предметами – с источником инфекции.
Кроме того, вы находитесь в зоне риска, если испытываете недостаток солнечного света (витамина D), имеете неблагоприятные условия проживания (плохая экология, антисанитария), плохо питаетесь или работаете на вредных производствах, особенно – в химической промышленности.
Содержание
- 1 Формы туберкулеза кожи
- 2 Симптомы туберкулеза кожи
- 3 Диагностика туберкулеза кожи
- 4 Лечение туберкулеза кожи
- 5 Причины возникновения
- 6 Симптомы и диагностика
- 7 Виды и формы заболевания
- 8 Как избавиться от недуга
- 9 Схема лечения
- 10 Народные методы и рецепты
- 11 Диета при заболевании
- 12 Туберкулёз кожи у детей
- 13 Меры профилактики
- 14 Схема лечения туберкулеза кожи у взрослых и детей: лекарственные препараты и народные рецепты : Один комментарий
Формы туберкулеза кожи

Классификация туберкулеза кожи:
- индуративная эритема;
- туберкулезная волчанка;
- бородавчатый туберкулез;
- апулонекротический туберкулез;
- колликвативный туберкулез (или скрофулодерма).
Симптомы туберкулеза кожи
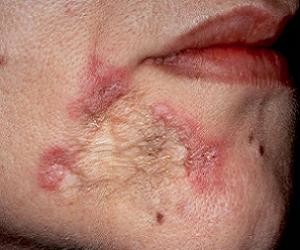
Туберкулезная волчанка кожи

Является самой распространенной формой туберкулеза кожи, поражающего эпидермис.
Обычно она проявляется у женщин, детей и подростков. Чаще всего поражается лицо, иногда – ягодицы, руки, ноги.
Если болезнь вовремя не вылечить, она может привести к распаду ушных хрящей или хрящей переносицы.
В редких случаях она приводит даже к раку и даже летальному исходу.
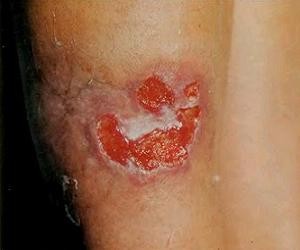
Скрофулодерма, или колликвативный туберкулез кожи

В основном этой форме болезни подвержены женщины, чаще всего проявляется в шейной области.
- Сперва на коже появляются почти незаметные безболезненные узелки, со временем они разрастаются в один плотный узел.
- Если вовремя не лечить болезнь, кожа начинает приобретать синий оттенок, плотный узел понемногу размягчается и выходит наружу, при этом выделяется гной.
- После этого на месте язвы возникает глубокий рубец.
Папулонекротический туберкулез кожи

Также обычно проявляется у женщин молодого возраста.
- Сперва появляются маленькие твердые на ощупь папулы, потом на их поверхности появляется корочка.
- Если её удалить, на поверхности кожи образуются небольшие язвочки круглой формы.
- На коже остаются вдавленные рубцы.
Индуративная эритема кожи

Чаще всего болезнь поражает молодых женщин в области голени, на которой появляются глубокие и очень плотные сине-красные узлы, которые иногда прорываются наружу (образовавшиеся язвы в таком случае заживают очень долго).
Этот вид кожного туберкулеза имеет большую склонность к рецидивам.
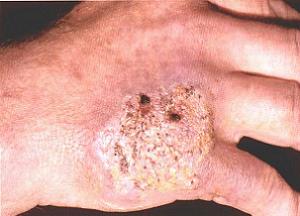
Бородавчатый туберкулез кожи

Обычно заражение происходит через травмированную кожу, так что наиболее распространён среди медперсонала.
Болезнь образуется на руках (кисти) и на стопах.
Сначала образуются красные узелки, которые потом разрастаются в бородавчатые гнойнички, покрытые омертвевшими остатками кожи.
На коже в месте пораженного участка остаются рубцы.
Диагностика туберкулеза кожи
Как уже было сказано, подавляющее большинство проявлений и форм туберкулеза кожи возникают из-за наличия инфекции внутри организма, так что для профилактики появления и развития болезни является диагностика и профилактика (особенно флюрография и пробы Манту).
Лечение туберкулеза кожи
Стандартный курс лечения туберкулеза кожи длится около года, но есть вероятность рецидивов, так что в течение последующих трех лет необходимо проводить лечебные процедуры не менее двух раз в год.
С учета же пациент может быть снят только через пять лет.
Туберкулёз кожи – серьёзное заболевание, возникающее при распространении туберкулёзной инфекции. Возбудители проникают в эпидермис, поражают подкожную жировую клетчатку.
Патология нередко развивается у детей, лиц с ослабленным иммунитетом. Лечение длительное, специфическое: требуется курс химиотерапии. Прогноз благоприятный, но излечиться можно только при точном соблюдении правил приёма препаратов, внимании к своему здоровью, укреплении иммунной системы.
Причины возникновения
 Возбудитель опасной болезни – микобактерии туберкулёза человеческого и бычьего типа.
Возбудитель опасной болезни – микобактерии туберкулёза человеческого и бычьего типа.
- патогенные микроорганизмы легко проникают из внешней среды – после контактов с больным человеком;
- другой путь заражения: из внутренней среды – при заражении других органов, например, лёгких.
Здоровый эпидермис – неблагоприятная среда для размножения опасных микобактерий. Возбудитель размножается лишь на повреждённой коже.
При общении с носителями туберкулёза не каждый человек заражается. Болезнь возникает при определённых обстоятельствах.
- ослабленный иммунитет;
- недостаток солнечного света;
- плохое питание;
- работа на вредном производстве;
- нарушения деятельности эндокринной системы;
- недостаточная гигиена;
- застойные явления в сосудах;
- асоциальный образ жизни;
- частые стрессы.
Характерны две тенденции. Первая – туберкулёз кожи встречается всё реже. Вторая тенденция – раньше микобактерии туберкулёза в большинстве случаев выявлялись у лиц с плохим материальным положением, бывших заключённых, хронических алкоголиков, наркоманов, других асоциальных элементов. В последние годы отмечен рост заболеваемости среди «обычных» граждан.
- ухудшение экологической обстановки;
- снижение иммунитета;
- частые стрессовые ситуации;
- хроническое недосыпание;
- работа на открытом воздухе в любое время года;
- некачественные продукты питания;
- дефицит витаминов;
- использование агрессивных средств по уходу за кожей;
- применение бытовой химии без защитных перчаток.
Узнайте все о лечении микоза кожи. Самые действенные методы.
О способах лечения стержневой мозоли в домашних условиях написано на этой странице.
Симптомы и диагностика
Обратитесь к инфекционисту или дерматологу при выявлении следующих признаков:
- папул синюшного оттенка;
- многочисленных язв;
- единичных узелков, эрозий;
- свищей, грубых рубцов после заживления язв;
- розоватых пустул;
- плотных узелков, покрытых чешуйками;
- шаровидных мягких бугорков;
- малоболезненных уплотнений;
- синюшных инфильтратов;
- гнойных узелков;
- мельчайших абсцессов.
По результатам анализов при подозрении на туберкулёз специалист направит вас к фтизиатру для уточнения диагноза. При выявлении туберкулёзной инфекции требуется специфическое лечение под строгим контролем врача.
- надкожная проба Пирке;
- проба манту при отрицательной реакции первого теста;
- бактериологические исследования гнойных выделений из язв, эрозий;
- анализ пунктата из папул, узлов;
- через 1,5 месяца после начала болезни рекомендована биопсия тканей. К этому периоду окончательно формируются характерные структуры;
- рентгенограмма (при необходимости томография) лёгких.
Виды и формы заболевания
 Туберкулёз кожи – собирательное понятие. Общее название объединяет несколько патологий с характерными симптомами.
Туберкулёз кожи – собирательное понятие. Общее название объединяет несколько патологий с характерными симптомами.
- первичная (острая, хроническая). Возбудитель проникает через порезы, царапины, ранки, язвочки на кожных покровах;
- вторичная. Отмечена у лиц, перенёсших туберкулёз других органов. Микроорганизмы начинают активно действовать на фоне сниженного иммунитета.
Основные разновидности:
- первичный туберкулёзный аффект. Основная категория пациентов – дети. Увеличиваются лимфатические узлы, на теле возникают пустулы, узелки, язвочки, эпидермис вокруг образований воспаляется;
- скрофулодерма первичная. Также регистрируется у детей, лиц, длительно принимавших кортикостероиды, у пожилых людей. Болезненные узлы возникают глубоко в тканях, постепенно увеличиваются, над поражённым местом эпидермис синеет. Позже образуется свищ;
- острый милиарный туберкулёз кожных покровов. Одна из самых тяжёлых разновидностей, возможен летальный исход. На кожных покровах заметны папулы синюшного оттенка с язвами в центре. Редкая форма тубёркулёзной инфекции;
- скрофулодерма вторичная. От первичной формы отличается более глубокими язвами, рубцами, сильным увеличением лимфоузлов;
- уплотнённая эритема – самый распространённый вид патологии. Места локализации малоболезненных плотных узелков – сгибательные поверхности голеней. Постепенно кожа над воспалёнными лимфатическими узлами становится розовато-синюшной, появляются язвочки;
- золотушный лишай. Большинство пострадавших – дети, подростки. Достаточно редкий вид. Плотные узелки с чешуйками на поверхности покрывают руки, ноги, боковые поверхности живота, груди;
- папулонекротический туберкулёз. Папулёзные высыпания в виде розоватых пустул располагаются на разных участках тела – от лица до ягодиц. Характерный признак – покраснение, присутствие «сосудистой звёздочки»;
- бородавчатая форма туберкулёзной инфекции. Группа риска – патологоанатомы, ветеринары, хирурги, соприкасающиеся с инфицированной мокротой. Инфекция проникает через повреждённые участки эпидермиса. Диагностируется редко;
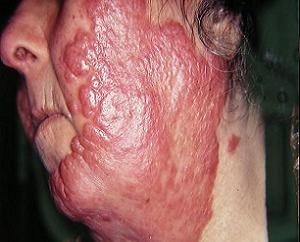
- туберкулёзная волчанка. Опасная форма, серьёзный косметический дефект. Отмечено появление на лице розоватых мягких бугорков шаровидной формы. При надавливании болезненности нет. «Яблочное желе» – так называются буроватые инфильтраты, хорошо заметные при надавливании стеклом. Ещё один признак – синдром Поспелова – вдавление при контакте с пуговчатым зондом;
- милиарно-язвенная форма развивается у лиц с активным выделением бактерий вокруг естественных отверстий. Образуются плотные гноящиеся узелки, нередко увеличивающиеся до 1,5 см. В глубине болезненной язвы появляются зёрна Трелля. Часто воспаляются соседние лимфоузлы.
Как избавиться от недуга
Первая реакция большинства пациентов на диагноз «туберкулёз кожи» – шок, непонимание, паника. Нередко люди отказываются принимать заболевание как данность. Чаще всего такое поведение характерно для людей, не страдающих алкоголизмом, наркоманией, не имеющих контактов с асоциальными личностями, словом, добропорядочных граждан.
Схема лечения
 Терапия туберкулёзной инфекции кожных покровов проводится таким же образом, как и при туберкулёзе лёгких. Курс химиотерапии рассчитан на 10–12 месяцев. В тяжёлых случаях лечение продляется до 24 месяцев.
Терапия туберкулёзной инфекции кожных покровов проводится таким же образом, как и при туберкулёзе лёгких. Курс химиотерапии рассчитан на 10–12 месяцев. В тяжёлых случаях лечение продляется до 24 месяцев.
Важно! Пациентам с множественными высыпаниями при плохом самочувствии рекомендовано пребывание в условиях стационара первые два месяца терапии. Дальнейший курс принимается амбулаторно.
Туберкулостатическая химиотерапия устраняет обменные нарушения, повышает иммунную защиту. Стандартная схема включает два этапа:
- первые 3 месяца пациент принимает не менее трёх наименований препарат ежедневно;
- следующие 3 месяца назначают комбинацию двух препаратов каждый день.
Важно! По истечении 3–4 месяца фтизиатр меняет сочетание лекарственных средств во избежание устойчивости бактерий к действию препаратов.
Основные препараты:
- специфические антибиотики Рифампицин + Изониазид, нередко в сочетании с Пиразинамидом;
- на втором этапе рекомендованы средства средней эффективности – Этамбутол, ПАСК, Стрептомицин;
- язвы посыпают порошком Изониазида, присыпками с ПАСК.
Народные методы и рецепты
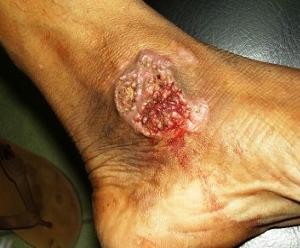 Перед использованием рецептов народной медицины посоветуйтесь с фтизиатром. Врач подскажет, какие из домашних средств и лекарственных трав можно применять.
Перед использованием рецептов народной медицины посоветуйтесь с фтизиатром. Врач подскажет, какие из домашних средств и лекарственных трав можно применять.
Народные методы укрепляют иммунитет, помогают насытить организм белком, витаминами, минералами. Запомните! Без курса химиотерапии от туберкулёзной инфекции не избавиться. Домашние средства лишь помогают организму ослабить побочные эффекты от действия специфических препаратов.
- употребляйте в виде настоев лекарственные травы: эвкалипт, спорыш, сирень, подорожник, корень солодки, мать-и-мачеху;
- хорошо укрепляют иммунитет отвары с ягодами, некоторыми фруктами. Используйте бруснику, орех, айву, землянику;
- противовоспалительное действие оказывают настои с еловыми, сосновыми иглами;
- не забывайте о соке алоэ с мёдом, смешанными в равных пропорциях;
- после совета с врачом ежедневно пейте кумыс – источник минералов и полноценного белка.
Как лечить псориаз? У нас есть ответ!
В этой статье можно узнать все о фурункулезе у детей и взрослых.
Диета при заболевании
Усиленное питание с высоким содержанием белка необходимо для успешного лечения. Обязательно включите в меню:
- мясо;
- рыбу;
- кисломолочные продукты;
- молоко;
- цельно-зерновой хлеб.
Рекомендации:
- пища должна быть калорийной, но переедать не стоит;
- обязательно употребляйте в разумных количествах свежее сало, сливочное, растительное масло;
- ешьте больше свежих фруктов, овощей, зелени;
- не увлекайтесь белым хлебом, сдобой, сладостями, кофе, сахар замените мёдом;
- пейте травяные чаи, несладкий компот, соки, минеральную воду.
Туберкулёз кожи у детей
Проникновение микобактерий, вызывающих опасное заболеваний, доставляет немало неприятностей как ребёнку, так и родителям. Язвочки, папулы, гнойные выделения заставляют детей страдать.
Применение противотуберкулёзных антибиотиков нередко вызывает побочные эффекты, аллергические реакции, нарушение деятельности органов и систем. К сожалению, заменить препараты более щадящими средствами невозможно. Излечить серьёзную патологию можно только таким способом.
Возьмите на заметку:
- схема лечения стандартная;
- дозировка, частота приёма препаратов зависит от массы тела пациента, наличия противопоказаний;
- курс химиотерапии – не менее шести месяцев.
Натриевая соль ПАСК при лечении детей используется редко. Причина – высокий риск аллергических реакций.
Обязательны инъекции витаминов группы В, предупреждающих расстройства нервной системы, судороги, потерю сознания. Защитить печень помогут гепатопротекторы. Для укрепления организма нужны поливитамины.
Меры профилактики
- для детей обязательна вакцинация БЦЖ;
- избегайте контактов с асоциальными личностями;
- укрепляйте иммунитет;
- хорошо мойте руки, особенно между пальцами;
- меньше нервничайте;
- правильно питайтесь;
- весной и осенью принимайте витаминные комплексы;
- не нагружайте организм сверх меры (морально и физически);
- исключите общение с больным туберкулёзом во время периода активного выделения бактерий.
Из следующего видеоролика можно узнать все подробности о туберкулезе:
Понравилась статья? Подписывайтесь на обновления сайта по RSS, или следите за обновлениями В Контакте, Одноклассниках, Facebook, Google Plus или Twitter.
Подписывайтесь на обновления по E-Mail:
Расскажите друзьям!
Схема лечения туберкулеза кожи у взрослых и детей: лекарственные препараты и народные рецепты : Один комментарий
Ужасное заболевание… Сочувствую тем, кому пришлось с ним столкнуться. Очень переживаю за свое здоровье, боюсь заразиться чем-то подобным.
Постоянное улучшение материальных, жилищно-бытовых и санитарно-гигиенических условий жизни населения нашей страны привело к значительному снижению заболеваемости многими инфекционными заболеваниями, в том числе туберкулезом кожи.
Практически исчезли тяжелые, уродующие формы туберкулезной волчанки, скрофулодермы и уплотненной эритемы Базена. Резко уменьшилось число детей в возрастной структуре заболеваемости. Однако отдельные случаи туберкулеза кожи у детей все еще наблюдаются, что объясняют активизацией скрытых очагов туберкулезной инфекции вследствие изменения клеточного и гуморального иммунитета.
Этиология и патогенез туберкулеза кожи . Туберкулезные заболевания кожи, весьма разнообразные по клинической симптоматике, представляют собой проявление общей туберкулезной инфекции организма и возникают в результате проникновения в кожу микобактерии туберкулеза, открытой Робертом Кохом в 1882 г. Микобактерия туберкулеза морфологически весьма изменчива и имеет различные стадии развития: нитевидную, бациллярную, зернистую и фильтрующуюся. Она кислотоустойчива, грамположительна, не имеет капсулы и не образует спор. Известны 3 типа туберкулезных микобактерии: человеческий (typus humanus), бычий (typus bovinus) и птичий (typus avium). В очагах кожного туберкулеза преимущественно обнаруживают микобактерии человеческого типа, реже — бычьего и в исключительных случаях — птичьего.
Способствуют туберкулезному заболеванию кожи многочисленные эндо- и экзогенные факторы. Немаловажное значение имеют вирулентность возбудителя, его количество и состояние кожи как функционирующего органа. По сравнению с паренхиматозными органами кожа является неблагоприятной средой для туберкулезных микобактерии из-за недостаточной васкуляризации, сравнительно низкой температуры и значительной аэрации. Еще в 1912 г. Hoffman писал, что «кожа является могилой для туберкулезных палочек». Резистентность кожи к туберкулезным заболеваниям подтверждена многими экспериментальными работами. Однако в детском возрасте кожа отличается недостаточной зрелостью ряда структурных компонентов, повышенной проницаемостью, сниженным иммунным барьером, высокой аллергической реактивностью.
Микобактерии туберкулеза могут проникать в кожу гематогенным и лимфогенным путем, что создает сложные взаимоотношения иммунитета и аллергии. О большом значении аллергического компонента в развитии туберкулезных поражений кожи свидетельствует высокий уровень специфической и неспецифической сенсибилизации. В то же время при наличии гиперчувствительности немедленно-замедленного типа имеет место иммунодефицит Т-системы, который может быть как приобретенным, так и генетически обусловленным.
О специфической сенсибилизации свидетельствует чувствительность к туберкулину, что используют в качестве диагностического теста.
Особенно ценна реакция Пирке на малые (1,5-5-10%) концентрации туберкулина. Однако чувствительность к туберкулину у больных туберкулезом в последнее время отчетливо снизилась в результате планово проводимой вакцинации, ослабления инфицированности населения и уменьшения числа контактов с бацилловыделителями. Поэтому в настоящее время для диагностики туберкулеза кожи применяют и другие методы.
К факторам, содействующим возникновению туберкулезной инфекции, относят также нервно-эндокринные расстройства, гипофункцию коры надпочечников, изменения водно-солевого обмена кожи, повышенную проницаемость сосудов, функциональные нарушения печени, патологию белкового, витаминного обмена (особенно витаминов комплекса В и А, С, D, Е). В возникновении туберкулеза кожи, как и туберкулеза любой локализации, существенное значение имеют условия быта, режим ухода и питания ребенка. Таким образом., при комплексном сочетании эндо- и экзогенных патогенетических факторов складываются условия для повышения вирулентности возбудителя и его аллергизирующей способности. Чем слабее иммунитет, тем активнее аллергическая реактивность. Специфическая гиперергическая чувствительность замедленно-немедленного типа усугубляется парааллергическими и неспецифическими аллергизирующими воздействиями. В этом плане особенно опасны любые инфекционные заболевания, снижающие иммунитет и сопровождающиеся нарастанием сенсибилизации. Известно, что после кори, коклюша, гриппа наступает обострение туберкулезного процесса. Травмы кожи и слизистых оболочек, как разрешающие факторы, могут обусловить место возникновения туберкулезного поражения — при наличии органного туберкулеза и специфического аллергического состояния. Это подтвердил еще Я. Л. Раппопорт при экспериментальном моделировании туберкулеза кожи (туберкулезная волчанка у морских свинок возникала на месте введения разрешающей дозы нормальной лошадиной сыворотки).
Многочисленные клинические проявления туберкулеза кожи подразделяют на локализованные и диссеминированные формы. К наиболее часто встречающимся локализованным разновидностям причисляют: туберкулезную волчанку, колликвативный туберкулез кожи или скрофулодерму, бородавчатый туберкулез, индуративную эритему Базена и язвенный туберкулез. Группу диссеминированного туберкулеза кожи составляют лишай золотушных и папулонекротический туберкулез. Прежнее деление туберкулеза кожи на истинный туберкулез и туберкулиды не выдержало испытания временем.
Известно, что туберкулез кожи проявляется как суперинфекция с распространением инфекта гематогенно, лимфогенно или per continuitatem из основного туберкулезного очага при изменении иммунного гомеостаза и реактивности кожи. Поэтому существует несколько методов выявления туберкулезной этиологии поражения кожи: туберкулиновые тесты (Пирке, Манту), высевание микобактерии на питательных средах, обнаружение их при прививках патологического материала морским свинкам, которые обладают высокой и специфической чувствительностью к возбудителю туберкулеза, наличие туберкулоидной структуры инфильтрата в очагах поражения при гистологическом исследовании. Оказалось, что «туберкулиды» обладают всеми свойствами туберкулезной инфекции и поэтому в настоящее время их трактуют как истинный туберкулез кожи.
Туберкулез кожи у детей отличается недостаточностью иммунных резервов, гиперреактивностью, склонностью к генерализованным ответным реакциям, что обусловливает преобладание форм с выраженным экссудативным характером воспаления. Поэтому наиболее тяжелые, диссеминированные проявления туберкулеза кожи наблюдают у детей первых лет жизни, а в дошкольном и школьном возрасте преобладают локализованные формы с более благоприятным течением.
Лечение туберкулеза кожи у детей . Методы лечения всех форм туберкулеза кожи идентичны таковым при органном туберкулезе другой локализации. Этиологическое лечение сочетают с патогенетическим, направленным на стимуляцию иммунных резервов, снижение гиперчувствительности немедленно-замедленного типа, уменьшение воспалительного потенциала тканей кожи. В качестве этиологических терапевтических средств применяют активные противотуберкулезные антибиотики — рифамицин и его производное рифампицин (рифадин). Детям до 12-летнего возраста рифампицин назначают из расчета 10-20 мг на 1 кг массы тела в сутки (в 2 приема) внутрь, а рифам и цин — внутримышечно или внутривенно — в возрасте от 1 года до 3 лет из расчета по 10-30 мг на 1 кг массы тела в сутки, а в возрасте от 4 до 15 лет — по 15- 20 мг на 1 кг массы тела 2-3 раза в сутки, на курс от 5 до 20 г.
Не утратил своего значения в терапии туберкулезного процесса и стрептомицин. Он так же, как и рифампицин, легко проникает в ткани и биологические жидкости, активирует фагоцитоз, активность лизоцима и систему комплемента. В детской практике используют преимущественно пантомицин-дигидрострептомицина пантотенат (пантотеновая кислота уменьшает токсико-аллергическое влияние стрептомицина). Детям стрептомицин вводят в 2 приема (внутримышечно) из расчета: до 5 лет по 0,01-0,02 г на 1 кг массы тела в сутки, с 5 до 8 лет — по 0,25-0,3 г, с 8 до 14 лет — по 0,3-0,5 г в сутки, на курс до 20-40 г препарата. Стрептомицин дает лучший терапевтический эффект при туберкулезной волчанке, скрофулодерме, бородавчатом и язвенном туберкулезе кожи. Лечение стрептомицином может сопровождаться аллергическими дерматитами, токсико-аллергическими реакциями со стороны сердечнососудистой системы, почек и желудочно-кишечного тракта. Наиболее серьезное осложнение — вестибулярные расстройства и нарушение слуха. Стрептомицин противопоказан при повышенной чувствительности к нему, при органических поражениях нервной системы, особенно вестибулярного аппарата, слухового нерва и при остром нефрите.
При лечении одним рифампицином или стрептомицином через 2-4 месяца развивается устойчивость туберкулезных микобактерии, которую можно предотвратить применением препаратов различного механизма действия. Поэтому вначале используют рифампицин, затем — стрептомицин, а после этого — производные гидразида изоникотиновой кислоты: фтивазид, тубазид, метазид и др. Последние являются бактериостатическими и бактерицидными препаратами, особенно активными в отношении микобактерии туберкулеза. Детям до 1 года фтивазид назначают из расчета: 0,02-0,3 г на 1 кг массы тела в сутки в 3 приема, с 2 до 3 лет — по 0,3-0,5 г, от 3 до 7 лет — по 0,6- 0,7 г, от 8 до 15 лет -от 0,5 до 1 г в сутки, на курс от 40 до 250 г. Общие дозы рифампицина, стрептомицина и производных гидразида изоникотиновой кислоты зависят не только от возраста детей, но и от течения болезни и переносимости препаратов.
Натриевую соль ПАСК детям в настоящее время назначают редко из-за ее выраженного аллергизирующего действия. Витамин D2 применяют только при лечении туберкулезной волчанки у больных без активного туберкулеза внутренних органов, так как установлено, что он способен активизировать туберкулезный процесс в легких, лимфатических узлах и в костно-суставном аппарате. Наиболее целесообразно использование витамина D2 при язвенной форме туберкулезной волчанки, а также в целях предупреждения рецидивов этого заболевания. Детям до 10 лет его назначают по 10 000-15 000 ЕД в сутки во время еды в 2-3 приема, а от 11 до 16 лет — по 20 000- 25 000 ЕД 2-3 раза в сутки в течение 2-3 мес. Лечение контролируют пробой Сулковича.
Противотуберкулезное лечение проводят на фоне бессолевой диеты и увеличенного содержания в ней белка. Вследствие того, что Na+ и С1 усиливают воспаление, снижение в рационе количества хлорида натрия не только уменьшает воспалительный потенциал пораженных тканей, но и служит предупреждению аллергических осложнений. В лечении туберкулеза кожи широко используют витамины, особенно аскорбиновую кислоту, рутин, кальция пантотенат, которые снижают проницаемость сосудов, уменьшают пролиферативные изменения в тканях и действуют десенсибилизирующе.
Наружное лечение также не утратило своего значения. При скрофулодерме применяют 5-10 % дерматоловую мазь, примочки этакридина лактата на язвенные поверхности, а в фистулезные ходы-10% йодоформную эмульсию. При бородавчатом туберкулезе кожи используют 30 % резорциновую пасту, криодеструкцию, а также диатермокоагуляцию, рентгено- или радиотерапию.
Весьма полезны при многих формах туберкулеза кожи гелиотерапия, УФО и санаторно-курортное лечение. Особенно благотворно действие курортотерапии в период ремиссии, что предупреждает рецидивы на долгие годы. Показано пребывание на курортах Крыма, Средней Азии и Башкирии.
Профилактика туберкулеза кожи . Огромное влияние на заболеваемость туберкулезом оказывают окружающая среда и социальные факторы. Все, что неблагоприятно действует на состояние макроорганизма, ослабляет его резистентность и иммунитет, способствует возникновению и ухудшает течение туберкулезного процесса. Это учитывается при организации борьбы с туберкулезом в нашей стране, где особое внимание уделяется здоровью детей и подростков, их питанию, организации правильного режима учебы, труда и отдыха. В целях профилактики органного туберкулеза, в том числе туберкулеза кожи, осуществляются активные оздоровительные мероприятия государственного масштаба. Рациональное диспансерное наблюдение, трудоустройство подростков, обеспечение детей всех возрастов в летнее время пребыванием в загородных условиях, предоставление бесплатного лечения как в стационаре, так и амбулатории, обеспечение дополнительной жилплощадью и санаторно-курортным лечением привели к резкому снижению заболеваемости туберкулезом внутренних органов и практическому исчезновению кожных форм туберкулеза.