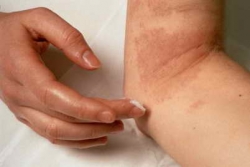
Нейродермит — это хроническое заболевание кожи неврогенно-аллергического характера поражения. Нейродермит, симптомы которого также определяют под термином атопический дерматит или экзема (у взрослых) или диатез (у детей), встречается среди населения порядка в 40% случаев, являясь одним из наиболее значительных кожных заболеваний.
Ведущая роль в возникновении нейродермита принадлежит нервной системе. Синоним атопический дерматит. Сейчас также используют термин "атопический нейродермит". Механизм развития заболевания нейроэндокринный. Следствие диатеза — переход в детскую экзему — почесуха — нейродермит.
Нейродермит может быть локализованный и распространенный. Локализованный нейродермит развивается на ограниченном участке, где в результате расчесов появляется папулезные элементы с легким шелушением, сливающиеся в сплошной очаг бледно-розового цвета с выраженным кожным рисунком. Очаг имеет 3 зоны:
- центральная (четко прослеживается кожный рисунок),
- средняя (отдельные папулезные элементы)
- периферическая (гиперпигментация).
Зуд чаще вечером и ночью, т.к. в коре наступает фаза торможения. Дермографизм чаще стойкий белый, кожа сухая, снижена эластичность, могут быть трещины на коже.
Гистопатология: Акантоз, пара- и гиперкератоз, инфильтрация сосочкового и сетчатого слоя.
Локализуется на задней и боковой поверхности шеи, в локтевых и подколенных ямках, иногда в области бедер.
Первичный морфологический элемент: эпидермо-дермальная папула, не отличающаяся по цвету от кожи. Местами папулы сливаются. Располагаются на лице, верхних и нижних конечностях, на туловище, иногда на всех кожных покровах. На фоне общей сухости кожи, с мелким пластинчатым шелушением.
Течение длительное. Может быть присоединение вторичной инфекции, реакция со стороны лимфоузлов.
Содержание
- 1 Виды нейродермита
- 2 Причины нейродермита
- 3 Симптомы нейродермита
- 4 Признаки нейродермита
- 5 Лечение нейродермита
- 6 Что такое нейродермит?
- 7 Причины заболевания
- 8 Формы нейродермита
- 9 Как диагностировать нейродермит?
- 10 Как лечить нейродермит?
- 11 Прогноз
- 12 Осложнения нейродермита
- 13 Профилактика нейродермита
- 14 Описание заболевания
- 15 Причины нейродермита
- 16 Симптомы нейродермита
- 17 Диагностика нейродермита
- 18 Лечение нейродермита
- 19 Лечение нейродермита народными средствами
- 20 Диета при нейродермите
- 21 Профилактика и прогноз
- 22 Осложнения
- 23 Атопический дерматит, видео
- 24 Заключение
Виды нейродермита
Нейродермит — это заболевание, которое имеет несколько видов, обуславливающих степень распространенности патологического процесса по кожным покровам пациента.
Ограниченный нейродермит
При развитии очаговой формы нейродермита пациенты жалуются на возникновение кожных высыпаний на ограниченном пространстве. Как правило, в данном случае бляшки, состоящие из мелких папулезных образований, локализуются в области шеи, на обратной стороне колен, а также в локтевых ямках, в области ануса и половых органов. Чаще всего эти бляшки располагаются симметрично и имеют правильную овальную форму. Их цвет может колебаться от розового до коричневого. В пораженных очагах кожные покровы сухие, инфильтрированные, с характерной лихенификацией (кожным рисунком). Периферическая часть пораженного очага пигментирована. Она постепенно переходит в здоровую, не измененную кожу. В центре очага при обследовании можно выявить зону, которая состоит из папул величиной с булавочную головку (или чуть более). Папулы имеют блестящую поверхность и неправильные очертания. При очаговом нейродермите (как и при других его формах) не наблюдается мокнутия. Патологические очаги, как правило, покрыты геморрагическими корками или серо-белыми чешуйками. После их отпадения остаются гипер- или депигментированные пятна. В ходе развития заболевания пациенты жалуются на зуд, который усиливается под влиянием раздражающих факторов, а также ночью.
Диффузный нейродермит
Диффузный нейродермит, или, как его еще называют клиницисты, атопический дерматит, это более тяжелая форма патологии, для которой характерно возникновение множественных очагов поражения. Как правило, они локализуются на верхних и нижних конечностях (в подколенных впадинах и локтевых сгибах), а также на туловище. Вместе с тем диффузный нейродермит зачастую поражает область шеи, гениталии, область заднего прохода и лицо. В данном случае очаги поражения представляют собой сливающиеся лихенифицированные и инфильтрированные кожные участки. Кое-где, помимо лихенификации возникают плоские блестящие узелки. Иногда у пациентов после расчесов наблюдается непродолжительное мокнутие. Как следствие, очаги поражения могут инфицироваться, осложнившись лимфаденитом или пиодермией. Пациентов, страдающих диффузным нейродермитом, отличает отечность и гиперемия кожных покровов, зачастую покрытых мелкими чешуйками. В том случае, когда заболевание развивается в детском возрасте, очаги поражения также могут возникать на волосистой части головы и вокруг глаз. В период полового созревания патологические проявления у детей зачастую стихают.
Гипертрофический нейродермит
Нейродермит Эрманна — это редкая форма патологии, при которой очаги поражения локализуются на внутренней поверхности бедер и в пахово-бедренных складках. В данном случае у пациентов отмечается резко выраженная инфильтрация и лихенификация кожных покровов, и сильно выраженный зуд, имеющий приступообразный характер. Нередко патологический процесс сопровождается возникновением бородавчатоподобных формирований (бородавчатый нейродермит Крейбиха).
Линеарный нейродермит
Это патология, при которой очаги поражения локализуются преимущественно на разгибательных поверхностях рук и ног и имеют форму полос, иногда с бородавчатой или шелушащейся поверхностью.
Остроконечный фолликулярный нейродермит
При развитии данной формы заболевания папулы располагаются вдоль устьев волосяных фолликулов и имеют остроконечную форму.
Депигментированный нейродермит
Такая форма заболевания характеризуется возникновением в зонах поражения выраженной депигментации (частичной или полной потери пигмента тканями).
Декальвирующий нейродермит
Как правило, патологический процесс поражает участки тела, покрытые пушковым волосом, и сопровождается их выпадением.
Псориазиформный нейродермит
В данном случае очаги поражения представляют собой красные уплотнения, покрытые мелкими серебристо-белыми чешуйками. Чаще всего они локализуются на голове и на шее.
Причины нейродермита
В наши дни специалисты выявили куда более глубокие и разнообразные источники заболевания. Основными среди них являются:
- наследственная предрасположенность к аллергическим реакциям;
- стрессовые состояния, депрессия;
- сбои в работе нервной системы;
- перенапряжение как физического, так и умственного плана;
- снижение защитных свойств организма, проблемы со сном и несоблюдение режима дня;
- проблемы с пищеварением и неправильное питание с включением аллергенных продуктов;
- наличие различных инфекций в хронической стадии развития;
- интоксикация;
- нейрососудистые и нейроэндокринные изменения;
- прием некоторых лекарственных препаратов;
Не всегда удается с точностью определить тот фактор, который вызвал заболевание, и полностью его исключить. Дело в том, что аллергеном может выступать пыльца растений, продукты бытовой химии, наполнитель постельного белья, шерсть животных.
Нейродермитом могут страдать взрослые люди, чья деятельность связана с неблагоприятными условиями работы или постоянными стрессами.
Симптомы нейродермита
Вначале заболевания сыпь появляется на шее больного человека, позже высыпания образуются на лице (в области лба, щек, глаз, рта). Далее недуг распространяется на пах и ягодицы, сгибы локтей и коленей. Кожа становится красной, сильно шелушится. В тяжелых случаях могут образовываться маленькие пузырьки, которые лопаются с образованием корок. Человек расчесывает пораженные участки до образования ссадин на поверхности кожи. Другие симптомы нейродермита: вялость, усталость, апатия, снижение артериального давления.
Признаки нейродермита
Выделяют такие основные признаки нейродермита, которые позволяют легко диагностировать этот недуг:
- Сильный зуд, который попросту изматывает больных. Он более выражен в вечернее и ночное время.
- Расположение и характер высыпаний в виде красных пятен с шелушением на лице, туловище, в области локтевых и коленных суставов. Очаги поражения состоят из трех зон: центральная с утолщением кожи и усилением ее рисунка, средняя, которая состоит из блестящих папул, и периферическая с усилением пигментации.
- Первые симптомы возникают в детском возрасте.
- Наличие наследственной предрасположенности к нейродермиту.
- Болезнь протекает длительно с периодами обострения зимой и ремиссиями летом.
- Больной страдает и от других недугов, имеющих аллергическую природу, например, бронхиальной астмы, контактного дерматита.
Лечение нейродермита
Лечение нейродермита является очень сложным и ответственным делом. Даже небольшое несоблюдение схемы лечения может привести к довольно неприятным последствиям.
Терапия острого или хронического нейродермита заключается в применении:
- антигистаминных препаратов;
- препаратов, восстанавливающих нормальные функции центральной нервной системы;
- витаминов группы В, А, Е, Р;
- ферментных препаратов (при нарушениях работы желудочно-кишечного тракта);
- местного лечения (мази, крема);
- диетпитания;
- физиотерапевтических методов лечения.
Также не стоит носить излишне теплую и синтетическую одежду, так как это приводит к лишнему выделению пота, способного раздражать очаги заболевания. Желательно избегать стрессовых ситуаций, восстановить и соблюдать правильный режим сна и бодроствования, выявить и ограничить контакты с аллергенами.
Диета при нейродермите
Очень важным в период терапии является полное соблюдение диеты. Больному нужно есть больше продуктов молочного и растительного происхождения и продуктов безопасных, т. е. свободных от консервантов, красителей, ароматизаторов и других пищевых добавок. И в то же время полностью исключить из рациона острую и соленую пищу, шоколад, кофе и цитрусовые фрукты.
Лечение нейродермита мазями
Наиболее результативным методом лечения нейродермита, позволяющего остановить развитие очагов болезни, являются местные кортикостероидные препараты — мази, кремы и лосьоны.
При использовании слабых или умеренно сильных местных кортикостероидов побочных действий не наблюдается. Использовать мощные мази от нейродермита следует периодами и со значительными перерывами. На таких местах, как локти, колени и лицо мазь следует наносить самым тонким слоем, так как в этих местах кожа особенно тонка и всасывание идет усиленно. Наносить мазь и крем нельзя больше двух раз за день.
Применение других лекарственных средств
В периоды обострений нейродермита можно применять антигистаминные препараты (Зиртек, Супрастин, Кларитин, Тавегил, Лоратадин). Успокаивающие и иммуномодулирующие препараты могут применяться как во время обострений, так и для профилактики.
Дерматологи утверждают, что неплохой эффект дают также морские ванны, массаж и облучение терапевтическим лазером.
Использование народных средств
Лечение нейродермита народными средствами заключается в использовании разных кремов и мазей, в состав которых входят целебные растения и травы. Также довольно часто используют отвары, лосьоны и настойки.
Специалисты по народной медицине предлагают использовать десятки самых разных трав и растений. Прекрасно помогает донник, душица, хвощ, тысячелистник и ромашка. Тысячелистник входит в состав отвара, используемого для примочек и компрессов. Этот отвар также можно использовать при простом умывании. Это оказывает на кожу противовоспалительное действие.
Излечить нейродермит довольно сложно. Чаще всего проходят целые месяцы, перед тем, как его проявления начинают исчезать.
Нейродермит – это неврогенно-аллергическое заболевание, характеризующееся интенсивным зудом, папулезной сыпью и расстройствами нервной системы (депрессия, паническая атака, истерический синдром). Болеют им преимущественно дети дошкольного и школьного возраста, а также молодые люди до 18 лет. У взрослых нейродермит развивается редко, чаще он протекает как обострение хронического патологического процесса, вследствие не полностью вылеченной острой реакции организма в детстве. Подробности о нейродермите у детей в этой статье.
Что такое нейродермит?
Второе название болезни – атопический дерматит, который проявляется гиперчувствительностью к аллергенам, экссудативными и лихеноидными высыпаниями, а также ростом уровня IgE в сыворотке крови. Лихеноидная сыпь — это плоские блестящие папулы фиолетового оттенка, а экссудативная — в центре очаговых поражений формируются пузырьки с серозным содержимым. Наблюдается четкая сезонная зависимость: в зимнее время наступают обострения или рецидивы, а в летнее — полные или частичные ремиссии.

Формированию нейродермита способствуют следующие факторы:
- Наследственная предрасположенность.
- У ребенка вероятность заболеть аллергией возрастает на 80%, если оба родителя в детском возрасте имели аллергические высыпания. Даже в здоровых семьях в 10 случаях из 100 рождаются дети с нейродермитом.
- Ребенок перенес экзему в раннем возрасте
Повышенная восприимчивость организма к лекарственным средствам, пыльце, продуктам питания.
Присутствие аллергических заболеваний (бронхиальная астма, вазомоторный ринит).
Нейродермит не заразен, поэтому не передается через рукопожатия и предметы домашнего обихода.
Причины заболевания
Главная причина формирования кожных высыпаний — отсроченные аллергические реакции. Они возникают из-за высокого содержания иммуноглобулинов класса Е, заложенных в организме человека на генном уровне. Во время попадания любого аллергена в кровь быстро наступает неадекватная иммунная реакция, вовлекающая в химический процесс кожу и нервную систему.
Наукой выдвигается неврогенная теория развития болезни. Ученые рассматривают нейродермит как невроз кожи, ведь об этом свидетельствуют обострения симптомов на нервной почве – при сильном стрессе, нервно-психических травмах, вазомоторных расстройствах. Кожные реакции возникают вследствие нарушения адаптационной устойчивости организма при стрессовых ситуациях.
К внутренним причинам, вызывающим нейродермит, относятся:
- нарушение обмена веществ;
- нервное перенапряжение, влекущее сбой в работе ЦНС;
- заболевания ЖКТ;
- неправильное питание;
- воспалительные процессы в организме;
- ослабленный иммунитет.
Причинами внешнего воздействия, вызывающими аллергические реакции, считаются:
- медицинские препараты;
- корма для домашних животных;
- химические вещества, находящиеся в средствах бытовой химии и декоративной косметике;
- выхлопные газы;
- загрязненная вода для питья;
- пыльца цветов, деревьев и трав;
- некачественные продукты питания.
Только после определения конкретной причины, вызвавшей неврогенно-аллергическую реакцию, можно приступать к лечению.

Формы нейродермита
Дерматологи выделяют несколько видов аллергического заболевания, которые классифицируются по степени распространенности по кожным покровам человека
Ограниченная форма
Чаще диагностируется ограниченный нейродермит, захватывающий небольшие участки кожи — область шеи, подколенные впадины, локтевые ямки, область ануса и половых органов, подробности здесь. Мелкие папулезные образования правильной округлой формы размещаются симметрично. Очаговый нейродермит колеблется от розового до коричневого цвета и характеризуется сухостью кожи, инфильтрацией и усилением кожного рисунка. Мокнутия не наблюдается.
Диффузная форма
 Данный вид болезни считается тяжелым, так как возникают множественные очаги поражения. Излюбленная локализация – верхние и нижние конечности, туловище, лицо, шея, гениталии. Лихенифицированные и инфильтрированные пораженные участки кожи сливаются между собой. В некоторых местах формируются плоские узелки с блестящей поверхностью. Если пациент сильно расчесывает сыпь, то возможно непродолжительное мокнутие, что повышает риск инфицирования тканей. Кожа выглядит отечной и покрасневшей, покрытой мелкими чешуйками. У детей болезнь может поражать волосистую часть головы и область вокруг глаз.
Данный вид болезни считается тяжелым, так как возникают множественные очаги поражения. Излюбленная локализация – верхние и нижние конечности, туловище, лицо, шея, гениталии. Лихенифицированные и инфильтрированные пораженные участки кожи сливаются между собой. В некоторых местах формируются плоские узелки с блестящей поверхностью. Если пациент сильно расчесывает сыпь, то возможно непродолжительное мокнутие, что повышает риск инфицирования тканей. Кожа выглядит отечной и покрасневшей, покрытой мелкими чешуйками. У детей болезнь может поражать волосистую часть головы и область вокруг глаз.
Гипертрофический нейродермит
Возникновение данной формы заболевания является следствием перерождения клеток эпидермиса. Патологический процесс локализуется в пахово-бедренных складках и на внутренней поверхности бедер. В пораженной зоне могут формироваться бородавчатоподобные наросты, которые вызывают приступообразный зуд.
Псориазиформная форма
Высыпания имеют вид уплотненных красных очагов, покрытых белесоватыми мелкими чешуйками, как при псориазе. Чаще они возникают на шее или голове (область затылка).
Линейный нейродермит
Болезнью затрагиваются места сгибания верхних и нижних конечностей. Высыпания сильно воспалены, нестерпимо зудят и покрываются корочками. Кожа сильно подвержена растрескиванию, поэтому существует риск присоединения вторичной инфекции.
Фолликулярный нейродермит
Излюбленная локализация – волосистая часть головы. Папулезная сыпь имеет остроконечный вид и располагается по направлению устьев волосяных фолликулов.
Декальвирующая форма
Заболеванием поражаются все части тела, покрытые пушковым волосом. Впоследствии болезненные волоски атрофируются и выпадают.
Любая из форм нейродермита требует комплексной диагностики и индивидуальной схемы лечения с учетом общего состояния пациента.
Симптомы болезни
Начальная стадия нейродермита проявляется зудом и сухостью кожи в предполагаемых местах будущих высыпаний. После кожные покровы приобретают красноватый оттенок и начинают шелушиться.
В острой фазе течения болезни преобладают следующие симптомы нейродермита:
- образование на коже мелких узелков (папул);
- болезненность пораженных участков после принятия водных процедур;
- усиление кожного рисунка;
- потемнение или осветление цвета кожи;
- мокнутие с образованием корочек.
С появлением сыпи пациентов начинает беспокоить сильный зуд пораженных участков кожи. Наиболее выражен он в ночное время.
Запущенный нейродермит приводит к появлению вторичных симптомов патологического процесса. Возникает бессонница, быстрая утомляемость, апатия, снижение массы тела. Из-за нарушения работы иных органов наблюдается снижение или повышение артериального давления, увеличение лимфатических узлов и секреции желудочного сока.
 Для больных нейродермитом характерен белый дермографизм – извращенная сосудистая реакция. Когда по кожным покровам человека провести пальцем или иным неострым предметом, длительное время (более 5 минут) остается белая полоса. Такое состояние возникает из-за спазма сосудов под воздействием нервной системы.
Для больных нейродермитом характерен белый дермографизм – извращенная сосудистая реакция. Когда по кожным покровам человека провести пальцем или иным неострым предметом, длительное время (более 5 минут) остается белая полоса. Такое состояние возникает из-за спазма сосудов под воздействием нервной системы.
Наибольший психологический дискомфорт испытывают лица, у которых высыпаниями поражены руки, в особенности кисти. Дело в том, что данные зоны подвержены сильному механическому воздействию и часто соприкасаются с влагой, провоцируя усугубление патологического процесса.
Как диагностировать нейродермит?
В первую очередь дерматолог обращает внимание на семейный анамнез и жалобы пациента, затем проводится визуальный осмотр кожных покровов. Весомыми критериями диагностики считаются: сильный зуд даже при малейших проявлениях на коже, типичная локализация и морфология сыпи, повышенный уровень иммуноглобулина Е в крови.
Врачом назначаются следующие диагностические исследования:
- общий анализ крови;
- кровь на определение иммуноглобулинов;
- дерматоскопия;
- УЗИ кожи и жировой клетчатки.
При обширных поражениях кожи с выраженным мокнутием требуется проведение биопсии кожи. Для определения раздражающего иммунную систему аллергена, провоцирующего заболевание, проводят кожные пробы.
Как лечить нейродермит?
Прежде чем начать лечить заболевание нужно прекратить контакт с выявленными аллергенами. Если выявить раздражитель не удается, то исключают все возможные аллергенные агенты из окружающей среды проживания пациента, в том числе продукты питания.
Первоочередной целью лечения является устранение воспалительной реакции кожи и невыносимого зуда. Затем необходимо добиться нормализации работы нервной системы и восстановления структуры кожи. Параллельно врач назначает терапию сопутствующих болезней, которые утяжеляют течение нейродермита (ожирение, сахарный диабет).
Медикаментозная терапия
Лечение препаратами начинается с приема противоаллергических средств. В тяжелых случаях предпочтение отдают инъекционным формам – «Хлопирамин», «Клемастин», при легких формах болезни принимают таблетки – «Супрастин», «Лоратадин». Лекарства помогают устранению зуда и препятствуют возникновению новых высыпаний.
Для снижения вероятности развития невротических реакций, пациентам рекомендуется прием препаратов с седативным эффектом, а при сформировавшихся нарушениях ЦНС транквилизаторов и антидепрессантов. Самым простым лекарством от нервов, помогающим при бессоннице и раздражительности, считается настойка корня валерианы. Более сильные аналогичные по эффекту препараты – настойка пиона, «Седавит», «Персен», «Ново-Пассит».

При необходимости нормализации работы ЖКТ пациенты принимают пробиотические («Линекс»), ферментативные («Мезим») и гепатопротективные («Карсил») препараты. С целью устранения симптомов интоксикации организма назначается курс терапии активированным углем или Энтеросгелем.
Если избавить пациента от неприятных симптомов не удается, и предложенной терапией невозможно достигнуть нужных результатов, то применяются наружные или системные глюкокортикостероиды, а также комбинированные топические гормональные препараты на основе бетаметазона. Чаще дерматологи прописывают мазь «Адвантан» или «Дермовейт».
Чтобы навсегда избавиться от нейродермита необходимо в период ремиссии пройти курс специфической иммунотерапии аллергенами (АСИТ). Суть метода – дозированно ввести в организм очищенные препараты из аллергена, считающегося причиной заболевания, чтобы организм смог выработать иммунологическую толерантность к веществу. Лечение показано взрослым и детям, у которых невозможно устранить контакт с раздражителем.
Общие терапевтические мероприятия
Лечение нейродермита осуществляется комплексно, поэтому пациентам показано выполнение следующих правил:
- придерживаться строгой гипоаллергенной диеты в острой фазе болезни, затем рацион можно расширить;
- исключить контакты с домашними животными, а также провести дезинфекцию жилого помещения где они находились;
- убрать из жилого помещения аквариумы, цветущие растения, ковры, перьевые подушки и одеяла, старинные книги, мягкие игрушки;
- пользоваться одеждой и предметами личного обихода из натуральных тканей;
нормализовать режим дня; - избегать стрессовых ситуаций.
Положительным эффектом в избавлении от нейродермита обладают физиотерапевтические процедуры. Врачи рекомендуют пройти курсы ультрафиолетового облучения, парафинолечения, магнитотерапии, лазеротерапии, грязелечения. Особую роль играют водные процедуры. Хорошо устраняют зуд и шелушение азотнотермальные, родоновые и йодобромные ванны.
Прогноз
Заболевание в большинстве случаев протекает волнообразно. Примерно у 60% пациентов симптомы аллергии исчезают полностью, но только при условии адекватного лечения и своевременной диагностики на ранних стадиях патологического процесса. Остальная часть заболевших испытывают рецидивы высыпаний на протяжении всей жизни.
Тяжелые формы нейродермита переходят в хроническую стадию течения и влекут за собой многочисленные осложнения.
Осложнения нейродермита
Длительное использование гормональных мазей для лечения нейродермита влечет за собой возникновение рецидивирующих бактериальных, вирусных и грибковых инфекций. Фолликулит, фурункулез, импетиго, гидраденит – это наиболее частые проявления заражения золотистым стафилококком или белым стафилококком. Если на пораженные участки кожи попадает грибок, то нейродермит осложняется кандидозным хейлитом.

Нередко в области очагов заболевания формируются бородавчатые новообразования, которые преимущественно локализуются на подошве, тыльной стороне кистей и в паховых складках.
Самым тяжелым осложнением считается герпетиформная экзема Капоши, провоцируемая вирусом простого герпеса. Для экземы характерно появление пустул и везикул на пораженных нейродермитом участках кожи. Высыпания обильные, округлой формы, выступают над поверхностью кожи и в центре имеют небольшое углубление. От здоровой кожи элементы ограждены валиком воспаленного эпидермиса.
Профилактика нейродермита
К первичным профилактическим мерам, предотвращающим развитие нейродермита, относят предупреждение сенсибилизации в раннем детстве. Особое внимание следует уделять детям, у которых отягощен семейный анамнез в связи с аллергией родителей.
Склонному к аллергическим реакциям ребенку назначается жесткий элиминационный режим, который направлен на уничтожение или снижение контакта с аллергенами. Бытовые условия проживания должны быть гипоаллергенными, поэтому родителям следует избавиться от источников накопления пыли, использовать очистители воздуха, проводить в квартире ежедневную влажную уборку.
Чтобы предупредить рецидивы болезни, необходимо нормализовать работу нервной системы. Для снижения психологического напряжения целесообразно посещать занятия по йоге, танцам или кружки художественных ремесел. Улучшает настроение и помогает справиться со стрессом лепка из соленого теста, плетение из бисера, лыжные прогулки, туристические походы.
Нейродермит – рецидивирующее, хроническое заболевание нейрогенно-аллергической природы. Появившись однажды, болезнь может проявляться под действием всевозможных негативных факторов, причиняя существенный дискомфорт физического, эстетического и психоэмоционального характера. Задача врачей, своевременно купировать распространение симптоматики в период рецидивов и укрепление барьерных функций организма – при ремиссиях. От правильных действий ведущего специалиста, зависит качество жизни пациента.
Описание заболевания
Нейродермит, многим известен как атопический дерматит. О таком понятии как «атопия», люди узнали в прошлом веке – 1923г. Ученые обозначили термином аномальную реакцию иммунитета на аллергены. Противоречивые заключения медиков, привели к появлению диагноза «нейродермит», что заставило предполагать о связи патологии с дисфункцией нервной системы.

В современном мире, два понятия объединили, так как в детском возрасте, атопический дерматит – диагноз распространенный, и его клиническое проявление связано с влиянием преимущественно пищевого аллергена. Нейродермит у взрослых обычно проявляется агрессивностью после перенесенного вирусного заболевания либо стресса.
Причины нейродермита
Стоит заметить, что заболевание находится на стадии изучения и точно определить причину нейродермита на коже сложно. Опыт и профессионализм практикующих врачей-дерматологов, позволяет предположить следующие возможные негативные факторы, стимулирующие активацию болезни:
- интоксикация организма по разным причинам;
- работа на предприятиях с вредным производством;
- несоблюдение режима питания, злоупотребление нездоровой пищей;
- психоэмоциональные перегрузки;
- непрерывное физическое напряжение;
- отсутствие режима дня;
- переутомление;
- тревожный сон;
- хронические патологии органов пищеварения;
- отрицательное влияние окружающей среды, действие аллергенов;
- смена социальной обстановки, череда негативных событий, отрицательные эмоции;
- индивидуальная особенность характера (ранимость, замкнутость).
Из выше перечисленного разнообразия возможных причин возникновения нейродермита, можно сделать вывод, что болезнь развивается по одной из теорий:
Неврогенная
Согласно теории, нарушение высшей нервной деятельности, занимает ведущие позиции в генезе болезни. В процессе дисфункции, происходит патологическая дискоординация нервных процессов. У пациентов с нейродермитом отслеживают прямую связь между образованием очагов и нарушением функций нервной системы. Преимущественно замечают проявление обострений на фоне стрессовых ситуаций, а также следует отметить, что тревожные, импульсивные, вспыльчивые и напряженные люди, более склонны к развитию патологии.
Аллергическая
Объясняется гиперсенсибилизацией организма к аллергенам пищевой, химической, лекарственной природы. Предвестником развития аллергического нейродермита, согласно теории, может быть экссудативно-катаральный диатез в младенчестве. О том, что патологии близко связаны, указывает параллельное течение аллергодерматоза с крапивницей, поллинозом, астмой, конъюнктивитом аллергической природы.
Наследственная
Поводом для существования теории, являются социологические и научные исследования, согласно которым более чем у 55% пациентов отслеживается генетическая предрасположенность к нейродермиту из-за диагностирования болезни у ближайших родственников.
Чтобы подобрать эффективное, комплексное лечение, важно установить негативный фактор и устранить либо максимально сгладить его воздействие на пациента. К каждому больному подбирают индивидуальный подход.
При терапии нейродерматита, следует настроиться на продолжительный курс и вынужденные изменения в привычном жизненном укладе. Квалифицированную помощь может оказать только врач.
В зависимости от того, какие площади занимают очаги поражения нейродермитом на коже, характерных признаков, патология протекает в следующих возможных формах:
- ограниченная – проявляется локацией на отдельных, небольших фрагментах кожи – очаговый нейродермит;
- диссеминированная – характеризуется слиянием нескольких участков с ограниченным нейродермитом;
- диффузная – распространяется в виде разлитых поражений, без четкого разделения границ (лицо, шея, верхние конечности, коленные суставы).

Так как характер кожных изменений не однозначный, врачи разделяют болезнь по видам:
- Псориазиформный – преимущественно наблюдается распространение нейродермита на лице, поверхности головы. Симптоматика частично схожа с псориазом и сопровождается очагами шелушения.
- Белый – проявляется участками депигментации.
- Декальвирующий – врачи фиксируют поражения волосистой части. Клиническая картина нейродермита на голове, проявляется алопецией.
- Гипертрофический – поражает область паха. Болезнь может проявляться в любом возрасте и давать о себе знать в течение всей жизни (опухолевые изменения на коже).
- Линеарный – диагностируется по характерным кожным проявлениям с четким линейным нейродермитом в виде полос.
- Фолликулярный – определяется по образованию папул, с характерными патологии острыми концами в участках роста волос.
Адекватное лечение нейродермита возможно лишь после точной установки диагноза и определения причины патологических изменений. Назначать схемы терапевтических действий, может только лечащий врач.
Сегодня болезни принято объяснять психосоматикой, нейродермит и его развитие также имеет свои причины для появления. Можно относиться к науке скептически, но есть некоторая зависимость между кожными проявлениями и нехваткой материнской любви, необходимостью защиты от внешних негативных факторов либо развитием сложных партнерских взаимоотношений.
Симптомы нейродермита
Впервые с признаками нейродермита, человек сталкивается в первые месяцы жизни. Для клинической картины свойственны характерные признаки:
За ушными раковинами, в области расположения родничка на бровях, формируются чешуйки желтого цвета, которые имеют маслянистую структуру и легко соскабливаются.

У малышей может образовываться молочный струп в виде желто-коричневых корок на щеках. Если процесс не купировать, болезнь переходит в хроническую форму с более широкой симптоматикой. Очаги поражения выявляют на слизистых тканях половых органов, глаз, носа, в складках Денни Моргана. На папулах появляются корки, которые со временем уплотняются, становятся грубее. Преимущественно периоды обострения характерны для зимнего периода. Летом болезнь может пребывать в стадии ремиссии.
Зуд – является основным симптомом проявления нейродермита на теле. Следует своевременно провести симптоматическое лечение, чтобы исключить расчесывание ран и присоединение вторичной инфекции на фоне ослабленного иммунитета.
Для ограниченной формы болезни свойственны следующие симптомы:
- местные бляшки величиной с ладонь на шее сбоку либо сзади;
- нейродермит на локтях;
- сильный зуд;
- очаги в пахово-бедренных складках, мошонке, на половых губах, между ягодицами;
- нейродермит на ногах;
- образование зоны лихенификации с диссеминированными папулами по рубежам;
- гиперпигментация, с образованием обесцвеченных участков кожи.
Появление диффузного нейродермита вполне предсказуемо. Ему свойственно формироваться в случаях присутствия в анамнезе экссудативного диатеза, экземы у детей, нейродермита. Форма заболевания характеризуется следующими симптомами:
- поражение поверхности лица, с четким контуром на губах при нейродермите – атопический хейлит;
- очаги нейродермита на руках, ногах с концентрацией на суставах конечностей;
- фрагменты поражения на грудной клетке и внутренней поверхности бедра;
- в местах локации очагов кожа обезвожена, гиперемирована;
- участки лихенизированные с экскориациями, корками;
- границы между здоровой и пораженной кожей определены не четко.
Так как патология протекает с докучающим зудом, набирающим интенсивность в ночное время, больной жалуется на раздражительность бессонницу, невротические нарушения, депрессии эмоциональный дискомфорт. Дерматолог в первую очередь должен избавить пациента от страданий и исключить развитие осложнений.
Диагностика нейродермита
Первые признаки кожного дискомфорта – повод обратиться за помощью к терапевту. Врач назначает ряд обязательных лабораторных исследований:
- биохимический анализ крови;
- анализ мочи;
- исследование кала;
- аллергопробы.
При симптоматике, явно указывающей на нейродерматоз, врач выдает направление на обследование у дерматолога либо аллерголога.
Клиническая картина достаточно выраженная и выслушав жалобы пациента, собрав анамнез, установка диагноза не представляет сложности.
Лечение нейродермита
Заболевание находится в стадии изучения, но грамотный специалист может определить причину запустившую развитие патологии. Успешный исход терапевтических действий достигают комплексным подходом к решению проблемы. В первую очередь следует нейтрализовать негативный фактор, после чего осуществляют системное и местное воздействие. Хорошо себя зарекомендовали нетрадиционные методы и влияние на пораженные очаги физиотерапевтическими процедурами.
Таблетки от нейродермита успокоительного действия в сочетании с мазями и народными рецептами, непременно ускорят процесс выздоровления.
Антигистаминные препараты
Противоаллергические препараты для лечения нейродермита 2 и 3 поколения, имеют свойство сглаживать симптоматику, не вызывая побочных отклонений и губительного влияния на центральную нервную систему. Дозу препаратов на основе лоратадина, эбастина, цетиризина, торфенадина, определяет ведущий специалист с учетом особенностей пациента («Кларитин», «Зодак», «Зиртек»).
Нестероидные препараты
При обострении болезни назначают инъекции внутривенно. Тиосульфат натрия и глюконат кальция, купируют разрастание очагов и быстро сглаживают симптомы. Если к тяжелой форме подключается инфекция, целесообразно применение антибиотиков широкого спектра действия (оксациллин, диклоксациллин, эритромицин).
Глюкокортикоиды

При более сложных формах течения нейродермита, могут быть назначены препараты с содержанием гормонов. Быстрое действие глюкокортикоидов, избавляет от зуда, воспалительных процессов (преднизолон, дексаметазон).
Лечение мазями
Наружные методы воздействия на очаг, предполагают применение гелей, кремов, мазей от нейродермита. Имея непосредственное взаимодействие с патологическим фрагментом кожи, добиваются быстрого избавления от раздражающих симптомов. Стоит заметить, что составы делятся на топические глюкокортикостероиды и негормональные.
-
Гормональные мази при нейродермите – показаны при хроническом течении:
«Адвантан»;
«Лоринден»;
«Целестодерм»;
«Афлодерм».
Перед применением гормональных препаратов наружного действия, следует получить консультацию врача и ознакомиться с инструкцией.
Если лечение нейродермита на руках легко осуществлять в течение дня применяя антисептики, то труднодоступные места рекомендуют обрабатывать мазями, гелями.
Физиотерапевтическое лечение
Когда болезнь переходит в хроническую форму, могут быть назначены с учетом противопоказаний следующие процедуры:
- ультрафиолет;
- ультразвук;
- электрический ток;
- магнитотерапия;
- озонотерапия;
- тепловая терапия;
- кислород.
Часто, улучшить результат помогает комбинированное лечение химическими препаратами и физическим воздействием. Дерматологи отмечают особенную эффективность от применения светолечения, лазера и рефлексотерапии.
Лечение нейродермита народными средствами
- Раствор уксуса.
При внезапном зуде помогает протирание кожи яблочным уксусом:
1 часть уксуса развести 2 частями воды и смачивать ватным тампоном зудящее место на коже. Яблочный уксус стабилизирует защитные свойства кожи.
Настои
- Настой лещины.
1 ст. л. измельченных листьев лещины (лесной орех) заварить 200 мл кипятка, настоять до охлаждения, процедить.
Пить по 50-70 мл 3-4 раза в день до еды.
Настой листьев можно заменить отваром коры лещины и принимать в той же дозировке.
Отвары
- Отвар овса.
Готовить отвар из соломы овса в пропорции 1:10. Отваром обмывать кожу при нейродермите.
Отвары сбора
- Отвар сбора №1.
Взять по 10 г травы шалфея лекарственного, листьев подорожника и крапивы, кукурузных рылец и ягод можжевельника; по 15 г травы зверобоя продырявленного, тысячелистника и хвоща полевого; 5 г травы полыни горькой.
3 ст. л. измельченной смеси залить 500 мл кипятка, настоять 1 час, процедить.
Пить по 150-200 мл с сахаром за 30 мин. до еды.
Помните! В состав сбора входят ядовитые растения. Соблюдать дозировку!
Лечение нейродермита мазью
- Лечебная мазь из еловой смолы.
Взять 20 г еловой смолы (живицы), 1 толченую луковицу, 50 мл растительного масла и 15 г медного купороса.
Все компоненты растереть и топить на огне, не доводя до кипения.
После охлаждения мазь готова к употреблению. Обладает жгучим действием.
Диета при нейродермите
Чтобы помочь организму справиться с недугом и улучшить общее состояние, положительно повлиять на симптоматику, следует пересмотреть привычный жизненный уклад и в первую очередь гастрономические пристрастия. Определить список продуктов, входящих в меню при нейродермите, на которые требуется сделать акцент, поможет врач.
| ПЕРЕЧЕНЬ РАЗРЕШЕННЫХ ПРОДУКТОВ | ПРОДУКТЫ НЕДОПУСТИМЫЕ В ПИЩУ |
|---|---|
| Мясо нежирных сортов: говядина. Телятина, кролик, индейка, курица | Сократить до минимума употребление жиров животного происхождения, включая яйца, сыры |
| Рыба постных видов | Отказаться от соли, солений |
| Свежая зелень и овощи, преимущественно шпинат, лук-порей, брокколи | Десерты, сахар, сладости промышленного изготовления – заменяют на натуральные лакомства |
| В качестве десертов: запеченные фрукты, сухофрукты, свежеотжатые соки (не цитрусовые) | Не употреблять мясные колбасы, копчености |
| Кефир, ряженка умеренной жирности – рекомендуется за пару часов до отхода ко сну; добавить в рацион козье молоко, кумыс | Избегать продуктов, окрашенных красителями, с добавлением консервантов, ароматизаторов, усилителей вкуса, эмульгаторов |
| Минеральная вода, зеленый чай, мате, мятный, вода с кальцием | Ограничить употребление алкоголя, не употреблять вовсе вино и пиво, напитки с газом |
| Врачи рекомендуют обогащать рацион рисом, картофелем | Исключить пищу быстрого приготовления, уличную еду |
Диета при нейродерматите – важная составляющая комплексного подхода к лечению. Иногда, исключив некоторые продукты, пациент чувствует облегчение и постепенно избавляется от докучающего недуга.
Профилактика и прогноз
Прогноз зависит от формы течения болезни. Легче протекает ограниченный нейродермит. Диффузная форма вынуждает концентрировать внимание больного на своем состоянии, провоцируя психоэмоциональные расстройства. Симптомы болезни существенно влияют на качество жизни пациента, мешают продуктивно работать. Сложно предугадать исход лечения. Существует много случаев, когда наблюдается резкое улучшение и самопроизвольное выздоровление больного.
Предотвращение усугубления признаков патологии, возлагается на плечи родителей так как уже после рождения младенца следует правильно подходить к вопросам питания, профилактики нейродермита.
- не отказываться от грудного вскармливания;
- вводить прикорм с соблюдением рекомендаций педиатра;
- исключить пищевые аллергены;
- строгое соблюдать пищевые рекомендации;
- исключить стрессовые факторы.
С раннего возраста, родителям следует уделять внимание укреплению иммунной системы, приучать к соблюдению культуры питания, развивать любовь к спорту – это позволит исключить появление нейродермита у взрослых.
Осложнения
Так как сильный зуд не по силам выдержать даже старшей возрастной группе, пациент расчесывает очаги, ослабляя барьерные функции кожи, что открывает ворота для проникновения инфекции. Перед тем как приступить к лечению нейродермита у детей, важно устранить симптомы, вызывающие раздражительность и беспокойство.
Часто встречающимися осложнениями могут быть:
- Бактериальная инфекция. Проникновение в очаг возбудителя Staphylococcus aureus, приводит к появлению эритем, эксудации, загрубевших корочек. Болезнь может перейти в хронический нейродерматит.
- Вирусная инфекция:
- экзема Капоши (герпетическая);
- бородавки;
- вакцинальная экзема;
- контагиозный моллюск.
- У половины больных диагностируется как осложнение – катаракта.
Своевременное обращение к врачу, исключение самолечения и нетрадиционных методов избавления от болезни, позволяет купировать недуг на начальных стадиях и не допустить развития осложнений.
Атопический дерматит, видео
Заключение
Даже единичные фрагменты поражения кожи при нейродермите – повод для обращения в медицинское учреждение. Признаки патологии, часто указывают на дисфункцию нервной системы и сигнализируют о том, что организм самостоятельно не справляется с бедой. Не стоит пытаться лечить заболевание своими силами, так как устранение симптома, не гарантирует решения проблемы.